早产儿血清血红素加氧酶-1与支气管肺发育不良的关系
徐佳瑶 蔡瑞瑞 雷冰 尚利宏
支气管肺发育不良(bronchopulmonary dysplasia, BPD)是早产儿的一种严重疾病,易引起早产儿早期死亡[1]。近年来,随着围生医学及新生儿诊疗技术的进步,早产儿存活率明显提高,然而,BPD的发病率却居高不下[2]。目前,BPD的病因及发生机制仍不明确,缺乏确切的防治手段。血红素加氧酶-1 ( heme oxygenase-1, HO-1 )是血红素代谢的限速酶,在大多数组织细胞中可被氧化应激和炎症诱导表达,而BPD的发生可能与炎症反应相关[3]。本文通过分析早产儿血清中HO-1水平,初步探讨HO-1与BPD的关系,以期早期诊断BPD并行早期干预,改善患儿预后。
资料与方法
一、研究对象
选取我院2019年01月至2019年12月胎龄≤32周、出生体重≤1500g且住院治疗时间≥28 d的早产儿为研究对象,行前瞻性研究。共256例符合条件,纳入研究。根据是否患BPD分为BPD组(n=66)和非BPD组(n=190);BPD组根据氧疗情况分为轻度BPD组(n=38)和中/重度BPD组(n=28);从非BPD组中筛选出60例与BPD组一般情况无统计学差异的患儿作为对照组。BPD诊断及分度标准参照美国国立儿童健康和人类发展研究院对BPD的定义[4]。排除标准:(1)合并严重先天畸形;(2)患有遗传代谢病或染色体病。
二、研究方法
包括收集孕母及患儿临床资料和血标本采集及保存。孕母一般情况:如分娩方式、是否合并胎膜早破、宫内窘迫等;患儿临床情况:如性别、体重、胎龄、是否合并新生儿窒息、氧疗情况等。在早产儿出生时及生后2周留取静脉血,离心5min,分离血清,置-80℃冰箱保存,采用酶联免疫吸附试验检测BPD组与对照组血清HO-1水平。
三、统计学方法
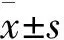
结 果
一、不同组别孕母及早产儿临床资料比较
BPD组与非BPD组早产儿孕母剖宫产、宫内窘迫、合并妊娠期糖尿病等之间的差异均无统计学意义(P>0.05)。与非BPD组相比,BPD组平均胎龄及平均出生体重较小,合并新生儿窒息比例及RDS Ⅲ~Ⅳ级比例较高,机械通气时间、总氧疗时间及生后2周抗生素使用时间较长,差异有统计学意义(P<0.05)(见表1)。
二、早产儿血清HO-1水平比较
从非BPD组早产儿中共筛选出60例作为对照组(见表2)。出生时血清HO-1水平:BPD组与对照组相比、轻度BPD组与中/重度BPD组相比,差异均无统计学意义(P>0.05);生后2周血清HO-1水平:BPD组与对照组相比、轻度BPD组与中/重度BPD组相比,差异均有统计学意义(P<0.05)(见表3、4)。

表1 BPD组与非BPD组早产儿临床情况比较

表2 BPD组与对照组早产儿一般情况比较

表3 BPD组与对照组HO-1水平比较

表4 BPD组内轻度组与中/重度组HO-1水平比较
讨 论
BPD的发病机制尚不明确,目前认为BPD是在遗传因素的基础上由多种因素导致而成[5]。有研究显示早产和低出生体重是BPD的重要危险因素[6-7]。这主要是由于出生体重低的早产儿,肺泡结构不成熟以及肺表面活性物质分泌不足,肺泡易萎陷导致功能不全,此时期早产儿必须通过长期的呼吸支持维持生命。而早产儿吸入过量氧气产生的氧自由基会激发炎症介质过度释放,引起细胞损伤,导致肺泡壁破裂、肺部炎性反应,进一步导致BPD的发生。另有研究表明BPD与感染、机械通气、氧化应激和高氧、动脉导管未闭、孕母绒毛膜羊膜炎、子痫前期等有关[7-9]。此外,研究报道分娩前羊水过少持续时间超过4天、早产儿白细胞介素-1、白细胞介素-6水平也是早产儿BPD发生的危险因素[10-11]。本研究显示除外胎龄、出生体重及总氧疗时间,窒息、RDS Ⅲ~Ⅳ级以及生后2周内抗生素使用时间与BPD的发生显著相关。因此,临床工作中,应在早产儿生后早期积极行呼吸支持并治疗感染,但临床情况好转后,应尽可能缩短氧疗时间及抗生素使用时间,以减少BPD的发生。
血红素加氧酶( heme oxygenase, HO )是广泛存在的抗氧化防御酶之一,主要降解内源性铁原卟啉血红素,使血红素降解为亚铁离子、一氧化碳和胆绿素。其有三种活性亚型,HO-1、HO-2和HO-3。HO-1,即热休克蛋白32,是一种可诱导的血红素加氧酶的异构体,在应激条件下可被多种刺激如感染、细胞因子、紫外线照射等激活后,表达上调[12],通过调节血红素或其降解产物的水平,从而起到抗炎、抗氧化和免疫调节的作用[13]。而肺氧化应激性损伤在BPD的发生发展中作用显著[14]。江晓琴等[15]学者研究发现,未完全发育的肺组织长期处于高氧条件下时,胞浆中的HO-1表达水平升高,表明HO-1与高浓度氧所致的肺损伤关系密切。另有研究表明,在机械通气所致肺损伤家兔体内,肺损伤并未随HO-1的表达增高而减轻,而外源性HO-1诱导剂可以上调HO-1表达并减轻家兔肺组织损伤,提示HO-1含量只有达到一定水平才能发挥其抗炎、抗氧化损伤的保护作用[16]。因此,合成和发现新的无细胞毒性的HO-1诱导剂可能是一种改善氧化损伤和炎症反应的创新策略[17]。
然而,尽管HO-1具有众所周知的抗炎和抗氧化作用,但当HO-1活性明显上调时,则起到相反作用,破坏细胞膜的完整性[18],诱导细胞内不稳定的铁积累,导致ROS的大量产生[19],Suttner等[20]研究亦证实了这一点。同时,这一效应被证明是导致LPS诱导的内毒素休克中观察到的细胞功能障碍的原因之一[21]。本研究发现生后2周时BPD组HO-1水平明显升高,且中/重度组较轻度组升高明显,表明早产儿血清中高水平的HO-1可能造成了肺组织的过氧化损害,从而促进了BPD的发生发展,提示HO-1的变化可为早期辅助诊断BPD提供帮助。
综上,早产儿生后早期血清HO-1可能参与调节BPD的发生和发展过程,对预测BPD的严重程度有一定的提示意义。

