关节镜下可调节袢钢板全内技术重建前交叉韧带的临床疗效分析*
曾浩,胡勇,彭晋,肖瑜辉,刘中帆,裴泳榕,王靖,翁晓军
[1.湖南省人民医院(湖南师范大学附属第一医院) 关节与运动医学科,湖南长沙 410005;2. 湖南省人民医院集团澧县人民医院骨一科,湖南常德 415500]
前交叉韧带(anterior cruciate ligament,ACL)是维持膝关节稳定的重要结构,在膝关节的前向和旋转稳定性中起关键作用。早期文献报道,美国一年有超过20万例ACL损伤[1],损伤后自行愈合概率小,普通缝合修补的失败率高。目前,最常用的方法为移植物(自体肌腱)替代重建ACL。传统ACL 重建,常用的肌腱固定方式为股骨侧皮质悬吊固定和胫骨侧挤压螺钉固定。虽然胫骨侧能获得较牢靠的初始固定强度,但挤压螺钉固定存在切割移植物、偏心固定、腱骨愈合面积减少和扩张骨隧道等缺陷;而股骨侧使用Endobutton钢板,则需要预留一部分空间,移植物无法完全贴合骨道,不利于腱骨愈合。可调节袢全内技术重建ACL作为近年发展起来的新技术[2],双侧均使用可调节袢钢板固定,可避免挤压螺钉固定存在的弊端,且可调节袢能够使移植物紧贴骨道底部,更利于腱骨愈合。本研究对行关节镜下可调节袢全内技术重建ACL的病例进行总结分析。现报道如下:
1 资料与方法
1.1 一般资料
回顾性分析2018年1月-2019年7月湖南省人民医院集团澧县人民医院21 例ACL 损伤患者的临床资料,患者均行关节镜下可调节袢全内技术重建ACL。其中,男13例,女8例,年龄41~56岁,平均46岁;交通意外事故11例,摔伤7例,运动损伤3例,受伤时间3 d~6个月,术前Lachman试验Ⅲ度阳性伴软性终止点18例,Lachman 试验Ⅱ度阳性伴硬性终止点3例。其中,6 例患者合并有内侧副韧带Ⅰ度损伤,2例合并髌股韧带不完全损伤,均无需手术处理,3例合并内侧半月板损伤,术中行半月板成形。
1.2 纳入和排除标准
1.2.1 纳入标准①明确ACL断裂者;②合并膝关节其他韧带损伤但不需要手术处理者;③合并半月板损伤者;④无严重基础疾病者。
1.2.2 排除标准①合并下肢骨折无法行康复训练者;②ACL翻修者;③合并后交叉韧带断裂者;④膝内外翻畸形者;⑤合并胫骨平台骨折导致关节面不平整者。
1.3 手术步骤
21 例患者均采用关节镜下可调节袢全内技术重建ACL 手术。对于术前影像学可以明确ACL 完全断裂的患者直接取腱,可疑患者则先行关节镜探查。本研究均取用腘绳肌肌腱做移植物(半腱肌+股薄肌),取胫骨结节内侧斜切口,约长2.0 cm,再依次切开皮肤、皮下组织和缝匠肌腱膜,将半腱肌及股薄肌腱膜胫骨止点连同骨膜切下后,取腱器取腱,采用标准全内方法编织肌腱移植物,长度为6.0~6.5 cm,两端分别连接两枚可调节袢钢板,并于肌腱两端1.0 和2.0 cm处用缝线捆扎缝合加强。建立膝关节前内侧与前外侧关节镜入路,探查明确组织损伤情况,清除关节腔内增生滑膜及残余ACL 组织,有半月板损伤者行半月板成形或缝合,若有髁间窝狭窄或骨质增生,则行髁间窝成形。关节镜直视下建立膝关节前内侧入路,于股骨外侧髁内侧面和ACL 胫骨止点足迹处钻入2.0 mm 导针,依次用4.0 mm 空心钻顺导针建立股骨细骨道和粗骨道,粗骨道长约2.0 cm。由取腱切口经胫骨导向器定位ACL 胫骨止点,打入4.0 mm 倒打钻,关节镜下确认定位满意后,打开倒打钻钻头,回钻2.0 cm,建立胫骨细骨道和粗骨道。将编制好的肌腱移植物及可调袢钢板沿前内侧入路拉入,从股骨侧将可调节袢钢板拉出骨道外,再回拉翻袢。收缩股骨侧袢环,将肌腱股骨端拉入股骨骨道接近缝线标记处,然后将移植物胫骨端拉入胫骨骨道至缝线标记处,收缩胫骨侧袢环,再次分别收缩两侧袢环,直至关节镜下检查重建ACL 张力良好,手术台上行前抽屉试验阴性,完全伸膝无撞击,屈膝120°以上无障碍。最后用大量生理盐水冲洗关节腔,清理骨碎渣,并缝合切口,用无菌敷料覆盖,弹力绷带加压包扎。
1.4 术后康复
所有患者术后均采用相同的康复锻炼计划。术后即刻佩戴大腿至踝关节长度的支具,膝关节于伸直位固定,合并内侧副韧带损伤患者屈膝15°固定。术后4周内采用支具保护固定,避免负重,并行被动屈伸膝练习,幅度控制在0°~90°。术后4 周在支具保护下开始部分负重锻炼,并逐渐增大屈膝角度,至术后第8 周完全负重,增大屈膝角度至正常。术后3 个月开始允许慢跑,6 个月后开始跳跃和折返跑等练习,待膝关节稳定性恢复,神经肌肉调节正常,肌肉力量恢复基本满意后,可开始正常体育活动。
1.5 评价指标
包括:移植物直径,三维CT 粗骨道和肌腱进入骨道长度,MRI检查肌腱生长情况,术后健侧与患侧最大屈膝角度,Lachman试验结果,膝关节功能情况[Lysholm 评分、 国际膝关节文献委员会(International Knee Document Committee,IKDC)评分及Larson评分]等。
1.6 统计学方法
选用SPSS 22.0 软件进行统计学分析。计量资料以均数±标准差(±s)表示,行配对t检验。检验水准α值取双侧0.05。
2 结果
21 例患者随访时间为24 个月,末次随访时患者关节活动度均恢复良好。
2.1 移植物情况
编织后移植物平均长度为(6.35±0.23)cm,平均直径为(8.59±0.44)mm。
2.2 术中情况
18例Lachman试验Ⅲ度阳性伴软性终止点和3例Lachman试验Ⅱ度阳性伴硬性终止点的病例,术中均确诊ACL 完全断裂或大部分断裂。术中骨道建立顺利,角度合适,无骨道破裂情况;拉入肌腱过程中偶见滑膜卡挂现象,经优化缝线管理后,此现象没有再发生;在收缩袢环过程中,有1例患者出现胫骨侧袢环向上切割骨质的现象(图1),但没有影响移植物张力。
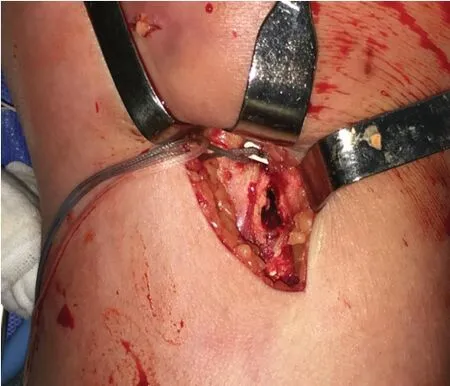
图1 1例患者在收紧牵拉胫骨侧袢环时出现了小钢板向上位移切割骨质现象Fig.1 A small plate moved upward to cut the bone during tightening the lateral loop of tibia in 1 patient
2.3 影像学评估
2.3.1 CT 三维重建CT三维重建显示:袢环固定牢靠,骨道位置合适,无骨道破裂。经计算机测量,股骨粗骨道长度为(21.66±2.51)mm,胫骨粗骨道长度为(19.67±1.02)mm,移植物进入股骨骨道长度为(19.82±2.29) mm,进入胫骨骨道长度为(17.69±1.26)mm。见图2A 和B。1 例患者术中出现胫骨侧袢环向上切割骨质的现象,该患者术后三维CT 提示:胫骨侧袢环在收紧过程中向上切割骨质。见图2C。
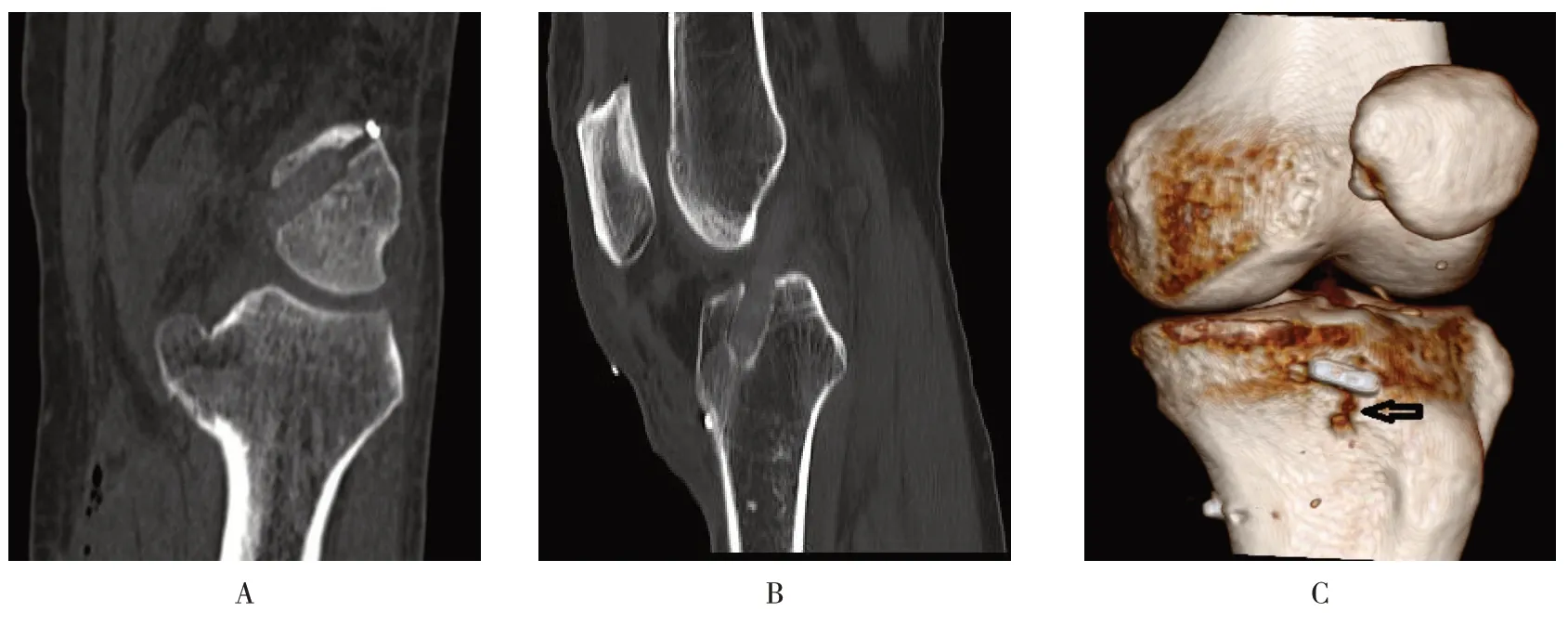
图2 术后三维CT所示Fig.2 Imaging of 3D CT after operation
2.3.2 MRI术后6 个月复查MRI,提示:移植物连续性良好,与骨道壁贴合紧密,移植物信号均匀,无高密度信号。见图3。
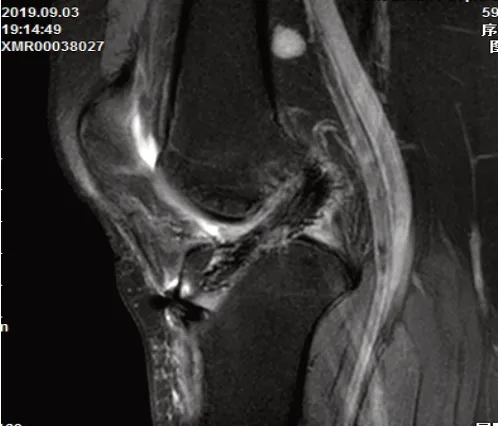
图3 术后6个月MRI所示Fig.3 Imaging of MRI after six months of postoperation
2.4 查体
术前18 例Lachman 试验Ⅲ度阳性伴软性终止点和3 例LachmanⅡ度阳性伴硬性终止点的患者,考虑硬性终止点可能为移植物部分断裂,术中探查见残端少量连接,稳定性差,无法保留,予以切除重建。术后Lachman试验阳性0例,阴性21例。
2.5 术后健侧及患侧最大屈膝角度情况
末次随访时,对患者膝关节活动度进行测量,并与健侧对比。21 例患者健侧膝关节均无外伤史,平均活动度(131.42±3.59)°,患侧膝关节术后末次随访平均活动度为(130.71±3.64)°,两者比较,差异无统计学意义(t=1.83,P>0.05)。
2.6 膝关节功能评分
术后半年Lysholm评分、IKDC评分和Larson评分分别为(88.19±1.97)、(74.05±2.36)和(67.52±2.23)分,术后2年分别为(97.76±1.97)、(88.62±3.07)和(90.57±2.46)分,均较术前的(22.00±3.35)、(41.67±1.85) 和(39.81±1.81) 分明显提高,术后半年和术后2年分别与术前比较,差异均有统计学意义(P<0.05)。见附表。
附表 术前术后膝关节功能评分比较 (分,±s)Attached table Comparison of preoperative and postoperative knee function scores (points,±s)
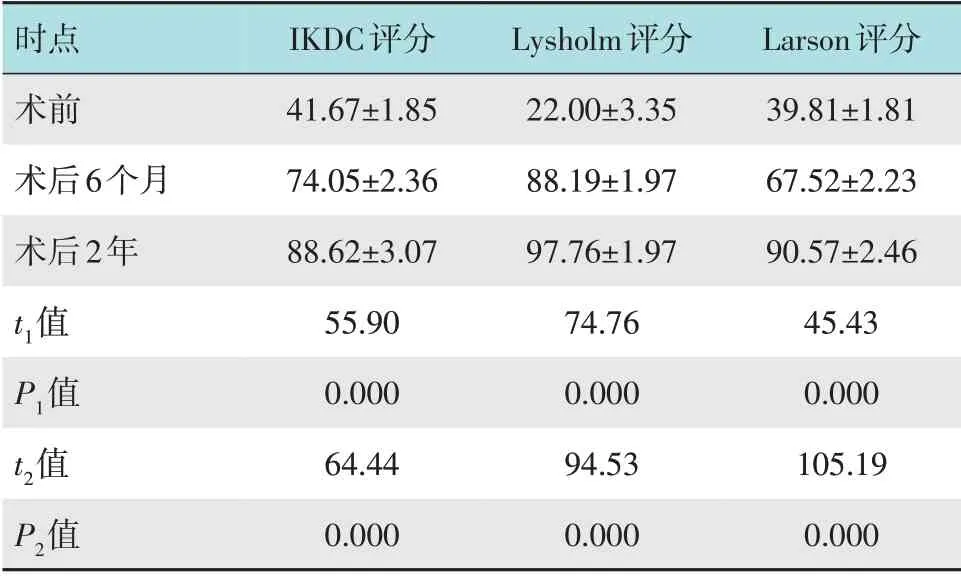
附表 术前术后膝关节功能评分比较 (分,±s)Attached table Comparison of preoperative and postoperative knee function scores (points,±s)
注:t1值和P1值为术后6 个月与术前比较的统计值;t2值和P2值为术后2年与术前比较的统计值
Larson评分39.81±1.81 67.52±2.23 90.57±2.46 45.43 0.000 105.19 0.000时点术前术后6个月术后2年t1值P1值t2值P2值IKDC评分41.67±1.85 74.05±2.36 88.62±3.07 55.90 0.000 64.44 0.000 Lysholm评分22.00±3.35 88.19±1.97 97.76±1.97 74.76 0.000 94.53 0.000
3 讨论
3.1 可调节袢全内技术在肌腱移植方面的优势
目前,ACL 重建所使用的移植物有自体移植物、同种异体移植物和人工合成移植物。自体移植物包括:腘绳肌腱、骨-髌腱-骨、腓骨长肌腱和股四头肌肌腱等,以腘绳肌肌腱最为常用。同种异体移植物作为自体移植物的补充,可以达到与自体移植物相似的稳定性,但其存在潜在的免疫排斥反应和传播疾病的风险。随着组织工程学的发展,人工合成移植物也逐渐被临床接受,但人工合成移植物也存在愈合周期长、肌腱延展性差和翻修困难等缺点[3]。
本研究采用自体腘绳肌肌腱(半腱肌+股薄肌)作为移植物。据文献[4-6]统计,使用单根腘绳肌肌腱作移植物,可达到的直径为:男性平均8.2 mm,女性平均7.5 mm,虽然全内技术使用单根腘绳肌肌腱就能满足移植物所需长度,且能达到传统ACL 重建的类似效果,但单根半腱肌肌腱和股薄肌肌腱强度均小于ACL,且移植物直径较小,重建失败的风险较高。有研究[7]报道,移植物直径在7.0~10.0 mm 时,直径每增加0.5 mm,翻修率就会降低0.86倍。笔者同时采用两根肌腱做成8 股移植物,以获得直径更大、强度更高的移植物。研究[8]报道,取单根腘绳肌腱和同时取半腱肌+股薄肌,两者对腘绳肌肌力的影响相当。因此,同时使用两根肌腱做移植物,并不会过度降低腘绳肌肌力,且术后腘绳肌可在2年内完成再生,再生肌腱的活检标本与正常肌腱相似[9],不影响患者术后腘绳肌功能恢复。
传统的ACL 重建,胫骨端使用挤压螺钉固定,需要较长的移植物来满足胫骨端固定的要求,且胫骨骨道外部分剩余肌腱需切除丢弃,一定程度上降低了肌腱的利用率。全内技术作为近年来新发展的术式,其两端均为半封闭隧道,在移植物长度方面的需求较低,6.0~6.5 cm的移植物即可满足重建要求,在减少长度需求的同时,还可以编织得到直径更粗的移植物,有效地增强了肌腱强度。移植物直径在一定范围内越大,术后患者膝关节功能与稳定性恢复越好,直径大于8.0 mm 的移植物,可以获得较好的膝关节功能,稳定性恢复亦较快,且翻修率明显降低[10]。但并非移植物直径越大效果就越好,有研究[11]认为,移植物直径在8.0~10.0 mm 时能获得较好的效果,继续增加直径效果并不明显,反而容易造成移植物与髁间窝撞击的风险。本研究所使用的肌腱移植物直径为(8.59±0.44)mm,术后复查MRI显示:肌腱信号均匀,腱骨愈合好,表明:患者膝关节功能均恢复良好。
3.2 可调节袢全内技术在骨道重建方面的优势
传统ACL 重建的骨道为股骨端内宽外窄的半封闭隧道,胫骨端则为全长粗骨道。那么,在建立胫骨骨道时会损失更多的骨量,较易引发胫骨平台微骨折[12]。胫骨端使用挤压螺钉时,偏心挤压螺钉固定移植物,会导致移植物与骨道不能全面接触,影响腱骨愈合。同时,在固定过程中,还会切割移植物,有破坏移植物的风险。中心固定虽然可以避免以上缺陷,使移植物均匀贴附骨道,各个面张力均匀,但对打入螺钉的角度要求较高,如果打入螺钉方向与骨道方向出现偏差,则会出现错位而打破骨道[13]。全内技术可以很好地解决传统ACL 重建胫骨端的缺陷,其钻取双封闭隧道,减少了骨缺损和骨膜刺激,胫骨平台微骨折的发生率明显低于传统ACL重建[12]。
传统ACL 重建股骨端时使用皮质悬吊固定,可以获得良好的初始固定强度[14],但由于其固定点远离解剖止点,使用带袢钢板时,还需要预留一部分翻袢空间,使股骨端肌腱底部不能与粗骨道底部完全贴合,留有8.0~10.0 mm的空隙,不利于腱骨愈合。这些缺陷会使股骨端悬挂固定术后产生“蹦极效应”和“雨刷效应”,导致骨隧道扩大的概率相对较高[15]。悬挂固定的这一缺陷,使人们质疑全内技术也有骨道扩大的弊端,但临床证实,其与挤压螺钉对骨道扩大的影响并无明显差异[16],甚至较螺钉的影响更小[17]。
全内技术两端均为可调节袢钢板,有可调节环,在制作骨隧道时不需要预留翻袢距离,既减少了骨量丢失,又可以让移植物紧贴骨隧道底部。本组病例肌腱和骨道底部之间的距离一般都小于2.0 mm,部分甚至能与骨道底部完全贴合,可有效避免悬吊固定的蹦极效应[18]。有研究[19]使用X 线和CT 成像评估全内技术重建ACL 的效果,使用全内技术钻取的封闭骨道,与标准ACL 技术钻取的完整隧道相比,前者钻取的封闭骨道扩张更少,可以保存骨量,且全内技术引起的骨道扩大与挤压螺钉比较,差异无统计学意义。肌腱与隧道贴合紧密,利于腱骨愈合,也更加密封,防止关节液外渗,从而减少关节腔感染风险。
3.3 可调节袢全内技术重建ACL的手术技巧
可调节袢全内技术是一门较新的技术,移植失败率低,在膝关节功能、疼痛、稳定性和患者满意度方面均具有一定优势[20],但在国内发展时间尚短,对于初次接触全内技术的医生来说,学习曲线较长。全内技术的要点之一在于编腱,与传统ACL 重建的编腱方式有所差别,这也是初学者需要学习和掌握的一点。全内技术的另外一个要点在于骨道的制备,笔者在股骨端采用传统的顺行钻取隧道,选择前内侧偏下的入路,可制备较长的股骨隧道,但需注意的是,太靠下容易损伤内侧半月板前角,应尽量在关节镜直视下建立入路。而全内技术胫骨端骨道制备,是与传统ACL重建最大的不同之处。笔者在胫骨端采用倒打钻逆行钻取胫骨隧道,经导向器选取胫骨足印点,尽量将出口定于胫骨靠下方,出口骨皮质越硬,越便于可调节袢的固定,如果出口靠近松质骨,则容易出现袢切割骨质的现象。
综上所述,关节镜下可调节袢钢板全内技术重建ACL,肌腱利用率高,肌腱与骨道的贴合更紧密,稳定性好,中远期膝关节功能恢复满意,疗效肯定。但本研究也存在较大的局限性,没有设立对照组,且病例数较少,随访时间短,有待今后增加病例数并纳入对照组进行研究,以获得更加可靠的临床证据。

