超声引导下胸膜活检与内科胸腔镜在结核性胸膜炎诊断中的价值
陶韬 吴鹏 鲍晓利 唐楠
结核性胸膜炎是胸腔积液最常见的原因之一。明确其诊断需要在标本中发现典型的肉芽肿性病变或经涂片/培养找到结核分枝杆菌,但涂片和培养检测胸腔积液的阳性率较低,故组织病理学检查成为重要的诊断手段。常用的胸膜活检方法包括闭式胸膜盲检、超声引导下胸膜活检(ultrasound-guided pleural biopsy,USPB)、CT引导下胸膜活检、内科胸腔镜胸膜活检(medical thoracoscopy pleural biopsy,MTPB)、外科胸腔镜胸膜活检。闭式胸膜盲检由于没有图像引导,取材失败率较高,术后并发症也较多,对结核性胸膜炎的诊断阳性率较低(40%~90%)[1-2];而外科胸腔镜诊断率虽然超过90%,但需要全身麻醉,临床风险及并发症较多,住院花费也更高[3-4],两者均在临床应用上受到一定程度的限制[5-6]。CT引导下胸膜活检的诊断率虽然超过80%,尤其当胸膜厚度≥1 cm时,其诊断率可达93.7%,但该检查具有辐射,且不能在床旁完成[7]。胸腔超声检查既往仅用于评估胸腔积液量、了解壁层胸膜厚度及定位胸腔穿刺入路,但近年来,其应用范围已扩大到胸膜活检领域,使得USPB也在结核病检测领域发挥了强大的应用价值,其组织取材效率较闭式胸膜盲检更高,并发症更少[8],但在结核性胸膜炎检测方面的数据仍较缺乏。鉴于此,笔者比较了诊断率超过90%的MTPB与USPB对结核性胸膜炎的临床应用效果,为寻求结核性胸膜炎更适宜的病理取材方式提供数据支持。
对象和方法
一、研究对象
以“结核性胸膜炎”为关键词在联众HIS系统电子病历数据库中进行检索,按照入组标准搜集到2014年1月至2019年12月重庆市涪陵中心医院呼吸与危重症医学科诊断为结核性胸膜炎的390例出院患者,以其中有病理活检的139例患者作为研究对象。其中,行USPB 43例(USPB组)、行MTPB 96例(MTPB组)。进一步采集相关临床数据,包括年龄、性别、体质量指数、有无肺结核病史、病程、有无合并症(尘肺、糖尿病、冠心病、高血压、艾滋病、肿瘤、结缔组织病、慢性肝病等)、血清白蛋白水平、壁层胸膜厚度,以及胸腔积液最大前后径、有无分隔包裹、白细胞总数、淋巴细胞比值、腺苷脱氨酶(ADA)及白蛋白水平等。
纳入标准:(1)年龄18~80岁;(2)活检方式为USPB或MTPB;(3)接受了3H-R-Z-E/6~9H-R方案的抗结核治疗,并经过1~12个月的电话及门诊随访确认了抗结核治疗的有效性。排除标准:(1)由心力衰竭、肝硬化、低蛋白血症、原发性及转移性胸膜肿瘤等其他原因导致的胸腔积液;(2)诊断性抗结核治疗患者;(3)闭式胸膜盲检、外科胸腔镜胸膜活检患者。该研究方案获得重庆市涪陵中心医院伦理委员会批准。
由于两组患者观察数据未随机分组,为避免混杂变量导致的系统性偏差,研究依据就近原则按照1∶1对临床相关数据进行倾向性评分匹配(propensity score matching,PSM;卡钳值取0.02)。两组中各有31例患者匹配成功。两组患者一般基线特征比较差异均无统计学意义(P值均>0.05),具体见表1。因肿瘤和结蹄组织病患者例数过少(各1例,0.72%)未进行匹配,同时两组均无慢性肝病、艾滋病患者。
二、研究方法
1.仪器:TOSHIBA彩色多普勒超声诊断仪(高频凸阵探头频率2~5 MHz;线阵探头频率7~11 MHz)、巴德活检枪、18 G一次性半切割活检针(取材长度15~22 mm)、电子支气管镜代内科胸腔镜(PENTAX)、可弯曲电子内科胸腔镜(奥林巴斯-260型)。
2.USPB取材:患者健侧卧位,使用凸阵探头,自上而下扫查患侧胸腔,观察壁层胸膜增厚情况并记录胸膜厚度。选取胸膜较厚部位穿刺,壁层胸膜不厚且配合较好的患者选取增厚的膈胸膜进行穿刺。常规消毒、铺巾,2%盐酸利多卡因局部麻醉,无菌探头套包裹探头,超声实时引导,穿刺针沿超声引导方向刺入壁层胸膜后倾斜与胸膜接近平行后激发切割,完成穿刺。一般取材2个部位,每个部位穿刺2~3针,现场肉眼评估标本满意情况,标本不满意时最多取5针。

表1 不同基线特征在两组患者中的分布
3.MTPB取材:患者健侧卧位,术前充分镇痛和轻度镇静,以超声定位点为手术部位。消毒、铺洞巾,2%利多卡因局部麻醉后切开皮肤约1.5 cm,沿肋骨走行钝性分离肋间肌后直达胸膜,将Trocar插入胸腔,拔除管芯,送入支气管镜(代替内科胸腔镜)或内科胸腔镜,缓慢抽取积液直至脏壁层胸膜、膈胸膜充分显露,控制胸腔镜,分别观察脏壁层胸膜、膈胸膜以及肋膈角。至少在3个不同部位(壁层胸膜和膈胸膜病灶处)进行活检取材,每个部位钳取组织3~5块。术后退出胸腔镜,放置24 F胸腔闭式引流管并接水封瓶。2~5 d后酌情拔管。
4.活检组织送检:所有组织标本置于定性滤纸片上,10%甲醛液固定,送组织病理学检查。结核性胸膜炎诊断标准[9]:胸膜组织检出结核分枝杆菌或结核分枝杆菌脱氧核糖核酸(tuberculosis deoxyribonucleic acid,TB-DNA)阳性、胸膜组织病理符合典型的干酪样肉芽肿。
5.观察指标:两种活检取材方式的取材成功率、病理诊断率、术后并发症及住院时长。
三、统计学处理
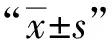
结 果
研究显示,两种取材方式在病理诊断、取材成功率,以及皮下血肿、医源性气胸等术后并发症发生率方面的差异均无统计学意义(P值均>0.05);USPB组皮下气肿、疼痛等术后并发症的发生率和住院时间均明显低于或短于MTPB组,差异均有统计学意义(P值均<0.05)。两组均未发生胸膜反应、血胸、空气栓塞等术后不良反应。具体见表2。
讨 论
在我国,结核性胸膜炎是引起渗出性胸腔积液的常见原因,可导致胸膜纤维化、钙化和增厚,继而发生限制性通气功能障碍[10]。既往通过诊断性胸腔穿刺取胸腔积液进行腺苷脱氨酶、γ-干扰素、GeneXpert MTB/RIF等分析,可以获得较高的准确性[2,11],但明确诊断仍需要在组织中发现典型的肉芽肿性病变或涂片/培养找到结核分枝杆菌。研究发现,痰液的结核分枝杆菌培养阳性率仅有10%~35%,分子检测阳性率相对较高,但也仅为20%~81%[12],抗酸杆菌涂片镜检的阳性率更低。而胸腔积液的涂片和培养阳性率较痰液更低,难以满足临床诊断的需求,故组织病理学检查成为诊断结核性胸膜炎的重要手段。

表2 不同观察指标在两组患者中的分布
在取材方面,闭式胸膜盲检和外科胸腔镜检查均存在一定不足,临床应用受限。而MTPB可以直接检查胸膜,并在镜下直视观察取材,其诊断率超过90%,优于闭式胸膜盲检和外科胸腔穿刺术检查[3-4,13-14],但对于合并化脓性感染及胸腔积液复杂分隔包裹时,MTPB则有较高的取材失败风险,尽管在取材时可以通过向胸腔内注射尿激酶来提高取材成功率[15],但同时会增加出血事件的发生风险。有研究显示,在行MTPB检查的82例患者中,有6例因胸膜粘连而无法行胸腔镜检查,这些患者最终有4例(4/6)通过USPB取材成功并确诊,提示在无法行胸腔镜检查时,USPB是有力的补充取材方法[16]。而对同一取材方法研究时,发现取材成功率的差异可能与胸膜有无增厚、穿刺活检针直径(活检钳夹的直径)、单次胸膜取材的大小、胸膜组织单个取材点切割(钳夹)的次数(是否≥3次)、有无多点取材(取材点是否≥2处)、胸腔积液有无包裹分隔、肺部有无结核病灶、病程时间长短等存在一定的相关性[17-18]。而本研究中,USPB组的取材成功率与MTPB组的取材成功率无差异,认为是本组患者在选择取材方法时,手术医师正确评估了患者适宜性,并没有僵化地依据疾病类型进行取样,使得两种取材方法均发挥了最大优势。值得注意的是,USPB组中有少数患者在取材过程中取到了肋间骨骼肌,但这并没有降低USPB组的取材成功率,故认为,在结合患者病情后,USPB可能要优于MTPB,这有待后期进一步扩大样本研究。
研究还发现,USPB组对结核性胸膜炎的病理诊断率为74.2%,高于另一研究中66.7%的诊断率[7],这可能与临床医师、操作方法等不同有关。但与MTPB组(64.5%)的差异无统计学意义,说明USPB在诊断结核性胸膜炎方面并不劣于MTPB,可认为这两种方法在成功取材后对结核性胸膜炎的诊断价值一致。有研究发现,结核性胸膜炎的胸膜厚度与病理诊断率密切相关,当胸膜厚度明显增大且≥3 mm时,USPB的病理诊断率明显增高[17],但胸膜厚度并不与MTPB和USPB的病理诊断率明显相关[16]。本研究还发现,不论是胸膜厚度<3 mm,还是≥3 mm,USPB组的病理诊断率均与MTPB组差异无统计学意义,但可以看出随着胸膜厚度的增加,病理诊断率也会升高,但这还需要更大样本及多中心研究的进一步证实。
因MTPB是一种侵入性手术,其在并发症、诊疗费用和住院时间方面理论上均应高于或长于USPB。故有研究证实,行MTPB检查后的疼痛、皮下气肿、气胸、出血和继发性脓胸等术后并发症的发生率均明显高于USPB[16,19]。甚至有临床报道了1例患者因行MTPB检查出现人工气胸而死亡、6例患者(0.3%)出现肺撕裂伤、2例患者(0.1%)出现复张性肺水肿,这些严重的并发症可能是空气栓塞、膈肌运动障碍或循环系统受到抑制产生的[20]。而本研究发现两种取材方法在术后气胸、皮下血肿的发生率均无差异,仅在皮下气肿、疼痛方面存在差异。这可能与本研究匹配患者较少有关,需要更大样本进一步研究。研究结果还显示,USPB组患者的住院时间明显短于MTPB组,提示USPB在并发症的发生率方面更安全可靠,患者愈合时间更短。但这并不能认为,USPB就一定优于MTPB,笔者认为,对于疑似结核性胸膜炎患者,只有在综合了患者的胸膜厚度、腺苷脱氨酶水平、胸腔积液是否包裹,以及经济承受能力等情况下,才能在保证不同方法取材成功率和病理诊断率的基础上,做出更适宜于患者的个体化选择。尤其是对那些基础疾病较重、合并症较多的老年患者,当无法在床旁进行MTPB检查时,USPB即可展示其便携性和可及性的特点,并可降低一些潜在的临床风险,故建议在有条件开展的临床机构中作为常规推荐。
综上所述,USPB和MTPB对结核性胸膜炎患者的取材成功率和病理诊断率均较高,考虑USPB操作更简单,并发症、侵袭性和成本更低,对有胸膜粘连的患者更有应用前景,认为对于拟诊结核性胸膜炎的患者,在结合患者具体情况后USPB可能比MTPB更可取。
利益冲突所有作者均声明不存在利益冲突

