不同干预措施对妊娠合并糖尿病的孕产妇及围生儿的影响
张艳春
(偃师市妇幼保健院 妇产科,河南 偃师 471900)
妊娠合并糖尿病主要是指在妊娠后孕产妇机体出现糖代谢障碍,进而首次出现的糖尿病,在妊娠期合并症中较为常见。妊娠伴糖尿病孕产妇通常无显著临床表现,部分孕产妇空腹血糖可能处于正常水平,极易造成漏诊情况,延误疾病治疗最佳时机,给孕产妇机体健康产生不利影响。大部分孕产妇在分娩后机体糖代谢障碍情况能够得到有效恢复,但是约有20%~50%的孕产妇在将来可能发展成2 型糖尿病,同时当孕产妇再次妊娠时,疾病复发率可达到33%~69%,而对于妊娠期糖尿病控制不佳者,其后代出现肥胖以及糖尿病等代谢综合征的风险将显著增大。故而,掌握妊娠伴糖尿病对孕产妇以及围产儿的影响,并实施有效的干预措施,对改善疾病预后具有积极意义。本次研究选择2018年6月至2021年6月期间实验组35 例妊娠伴糖尿病孕产妇,对其开展综合护理措施,现针对研究相关措施作出以下汇报。
1 资料与方法
1.1 一般资料
选择偃师市妇幼保健院接收的70 例妊娠伴糖尿病孕产妇为研究主体,研究时间开始于2018年6月至2021年6月,依据随机抽签法将所有孕产妇划分成(35 例)的常规组以及(35 例)的实验组。常规组与实验组中,初产妇例数分别是23 例、24 例,经产妇例数分别是12 例、11 例;平均年龄依次是(33.05±2.26)岁、(33.09±2.31)岁;平均妊娠周期依次是(39.26±1.82)周、(39.23±1.79)周。将全部一般资料录入在统计学软件内并开展计算,>0.05 表明差异无统计学意义,能够以该种分组方式继续开展研究。本研究已通过伦理委员会与学术委员会审核。
妊娠期糖尿病(GDM)的诊断:(1)推荐医疗机构对所有尚未被诊断为PGDM 或GDM 的孕妇在娠24~28周及28 周后首次就诊时行75g OGTT。75g OGTT 的诊断标准:空腹及服糖后1 h、2 h 的血糖值分别低于5.1 mmol/L、10.0 mmol/L、8.5 mmol/L。任何一点血糖值达到或超过上述标准即诊断为GDM。(2)孕妇具有GDM高危素或者医疗资源缺乏地区,建议妊娠24~28 周首先检FPG,FPD ≥5.1 mmol/L,可以直接诊断为 GDM,不必行75 g OGTT。GDM 的高危因素有①孕妇因素:年龄≥35 岁、妊娠前超重或肥胖、糖耐量异常史、多囊卵巢综合征;②家族史:糖尿病家族史;③妊娠分娩史:不明原因的死胎、死产、流产史、巨大胎儿分娩史、胎儿畸形和羊水过多史、GDM 史;④本次妊娠因素:妊娠期发现胎儿大于孕周、羊水过多;反复外阴阴道假丝酵母菌病者。
妊娠伴糖尿病诊断依据:孕前糖尿(PGDM)的诊断符合以下2 项中任意一项者,可确诊为PGDM。(1)妊娠前已确诊为糖尿病的患者。(2)妊娠前未进行过血糖检查的孕妇,尤其存在糖尿病高危因素者,如肥胖(尤其重度肥胖)、一级亲属患2 型糖尿病、GDM 史或大于胎龄儿分娩史、多囊卵巢综合征患者及妊娠早期空腹尿反复阳性,首次产前检查时应明确是否存在妊娠前糖尿病,达到以下任何一项标准应诊断PGDM。①空腹血糖≥7.0 mmol/L(126 mg/dl)。②75 g 口服葡萄糖耐量试验(OGTT):服糖后2 h 血糖≥11.1 mmol/L(200 mg/dl)。孕早期不常规推荐进行该项检查。③伴有典型的高血糖或高血糖危象症状,同时任意血糖≥11.1 mmol/L(200 mg/dl)。④糖化血红蛋白≥6.5%,但不推荐妊娠期常规用 HbAlc 进行糖尿病筛查。
纳入标准:全部孕产妇在开展临床检查后均被确诊为妊娠伴糖尿病,均属于单胎妊娠;孕产妇及其家属知情,自愿签订医疗文书。
排除标准:年龄不足十八周岁者;多胎妊娠孕产妇;孕产妇存在严重认知功能异常情况;孕产妇有精神功能异常,正常言语无法顺利交流;伴有严重脏器功能异常情况者;依从性较差,不愿意配合研究者。
1.2 研究方法
常规组孕产妇予以常规干预,遵医嘱指导孕产妇使用重组人胰岛素注射液,依据孕产妇血糖水平制定使用剂量,但药物使用剂量需控制在6IU 至12IU 之间,指导孕产妇定期开展产前检查,强化交流,常规实施健康知识教育等。
实验组产妇在常规干预基础上加用综合干预措施。具体措施包含:
(1)定期举办健康宣传讲座,为孕产妇全面介绍妊娠伴糖尿病有关内容,针对其提出的问题进行及时、有效解答,同时为孕产妇分发健康宣传手册,要求在内容方面图文并茂,使用通俗易懂的词汇,避免使用晦涩难懂的语句。告知孕产妇定期开展体重以及血糖水平监测的必要性,培养其良好的自我保健意识。
(2)依据孕产妇自身状况制定合理的运动以及饮食计划,适当增加膳食纤维摄入量,合理补充微量元素以及微生物,在进食时可遵循少食多餐要求,严禁食用生冷以及辛辣的食物。每日运动时间控制在三十分钟左右,运动方式选择有氧运动,并且定期开展产前检查,依据孕产妇体质情况对其运动计划进行合理调整,避免过度劳累。
(3)使用亲切的语言全面判断孕产妇心理状态,针对出现紧张、焦虑等不良情绪者,可使用音乐疗法指导孕产妇对呼吸节律进行调整,缓解不良情绪,进而放松身心。告知孕产妇保持稳定情绪的重要性,指导其培养良好的睡眠习惯,确保每日有充足睡眠时间。
(4)告知孕产妇遵医嘱用药的必要性,为其介绍血糖水平频繁波动的危害以及使用胰岛素治疗的必要性,强化其用药依从性。另外,告知孕产妇分别在每日空腹状态下、三餐前以及餐后2 h 进行血糖水平检测,当发生血糖水平异常情况时,需要来院复查并对治疗方案进行合理调整。
1.3 观察项目
(1)对比两组围生儿并发症出现情况。主要并发症有低血糖、巨大儿、早产以及新生儿窒息。
(2)对比两组孕产妇并发症出现情况。主要并发症包含感染、妊娠期高血压疾病、产后出血以及羊水过多。
(3)对比两组妊娠结局情况。主要包含难产、剖宫产以及自然分娩。
(4)对比两组孕产妇满意度情况。使用本院自制的调查问卷对两组开展满意度判断,得分在0 分至100 分之间,依据最终得分情况划分满意度程度,依次是满意度高(最终得分在90 分至100 分之间)、满意度中等(最终得分在70 分至89 分之间)、满意度低(最终得分在70 分以下),本次研究中满意度即为满意度中等以及满意度高的总和。
(5)对比两组干预前后孕产妇糖化血红蛋白、餐后2 h 血糖以及空腹血糖水平。
1.4 数据处理

2 结果
2.1 两组围生儿并发症出现率比较
常规组围生儿低血糖、巨大儿、早产以及新生儿窒息并发症出现率高于实验组(<0.05)。见表1。
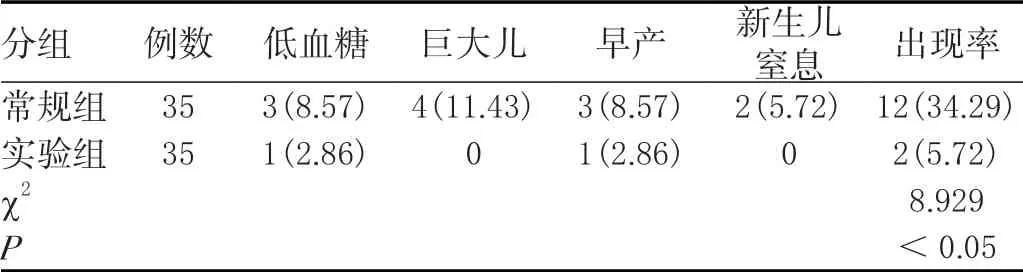
表1 两组围生儿并发症出现率比较[n(%)]
2.2 两组孕产妇并发症出现率比较
常规组孕产妇感染、妊娠期高血压疾病、产后出血以及羊水过多并发症出现率高于实验组,差异有统计学意义(<0.05),见表2。

表2 两组孕产妇并发症出现率比较[n(%)]
2.3 两组妊娠结局差异比较
常规组难产率以及剖宫产率均高于实验组,自然分娩率低于实验组,差异有统计学意义(<0.05),见表3。

表3 两组妊娠结局差异比较[n(%)]
2.4 两组孕产妇满意度情况比较
常规组孕产妇满意度是71.43%,相较于实验组的94.39%明显低,差异有统计学意义(<0.05),见表4。
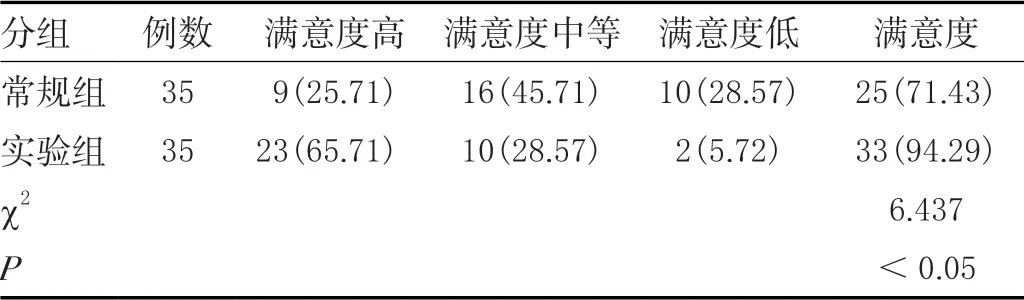
表4 两组孕产妇满意度情况比较[n(%)]
2.5 两组孕产妇糖化血红蛋白、餐后2 h 血糖以及空腹血糖水平比较
干预前,两组孕产妇糖化血红蛋白、餐后2 h 血糖以及空腹血糖水平比较,差异无统计学意义(>0.05);干预后,常规组孕产妇糖化血红蛋白、餐后2 h 血糖以及空腹血糖水平相较于实验组高,并且同组干预前糖化血红蛋白、餐后2 h 血糖以及空腹血糖水平相较于干预后高,差异有统计学意义(<0.05),见表5。

表5 两组孕产妇糖化血红蛋白、餐后2 h 血糖以及空腹血糖水平比较(±s)
3 讨论
糖尿病属于临床常见的内分泌系统疾病,其主要是由于糖代谢障碍而导致机体血糖水平升高。当前,伴随生活节奏逐渐增快,人们在生活习惯以及饮食方式方面均出现变化,导致临床糖尿病患病率有显著升高,而妊娠伴糖尿病患病率也有明显上升。对于妊娠伴糖尿病孕产妇而言,伴随妊娠周期逐渐增加,胎儿在营养物质需求方面不断增大,加之孕妇机体对葡萄糖的利用率升高、肾糖阈降低尿糖排出量扩大等,使得孕产妇血浆内葡萄糖水平会伴随妊娠时间的增加而逐渐下降。另外,在妊娠中晚期,孕产妇机体内同胰岛素形成拮抗作用的物质大量生成,伴随妊娠周期的增大,孕产妇机体对胰岛素敏感度逐渐降低,出现胰岛素分泌相对不足情况,为保持机体正常糖代谢水平,胰岛素会大量分泌,而胰岛素分泌障碍的孕产妇,在妊娠期无法代偿上述生理改变,最终出现血糖水平升高情况。而将血糖水平控制在正常范围内,能够降低并发症,减少围生儿死亡率,因此,掌握疾病对孕产妇和围产儿的影响,并实施相应干预措施,在改善分娩结局方面可发挥重要作用。
在妊娠期间,由于机体长期处于高血糖状态,会对羊胎膜形成刺激,进而使羊水大量分泌,同时通过胎盘刺激胎儿胰岛B 细胞,使得胰岛素大量分泌,发生胰岛素血症,促进蛋白质、糖原以及脂肪合成,增加巨大儿发生风险。另外,孕产妇可还有血管相关性疾病发生,针对已经发生微血管病变情况者,形成的自由基会使血管内皮出现损伤,进而发生妊娠期高血压疾病。尤其需要关注的是,妊娠伴糖尿病病患由于机体抵抗力下降,感染发生风险显著增大,极易形成胰岛素抵抗,导致糖尿病酮症酸中毒等并发症。在杨加容的研究中,其通过分析发现妊娠伴糖尿病会导致孕产妇以及围生儿并发症发生风险升高,而对孕产妇开展干预后,其并发症出现率明显下降,另外难产、流产以及早产等不良分娩结局出现率也有显著降低。因此其认为疾病会对孕产妇和围生儿机体健康造成不利影响,需要开展有效的干预措施,降低并发症,改善妊娠结局。本次研究中,在围生儿并发症出现率方面,实验组比较于常规组低;在孕产妇并发症出现率方面,实验组比较于常规组低。通过对研究结果进行分析后发现,妊娠伴糖尿病会使围生儿和孕产妇出现各种并发症,而实施综合干预措施能够一定程度上降低并发症。对于妊娠伴糖尿病孕产妇而言,疾病会增加并发症出现风险,进而导致自然分娩难度增大。而受到疾病影响,孕产妇会有宫缩乏力表现,同时血管病变可能性增大,需要提前终止妊娠,使得剖宫产率升高。本次研究中,在难产率以及剖宫产率方面,实验组相较于常规组低;在自然分娩率方面,实验组相较于常规组高。通过对研究结果进行分析后得出,实施综合干预能够改善分娩结局,提升自然分娩率。本次研究中,干预后在糖化血红蛋白、餐后2 h 血糖以及空腹血糖水平方面,实验组相较于常规组低;在满意度方面,实验组相较于常规组高。分析结果可知,开展综合干预措施,能够改善孕产妇机体血糖水平,提升满意度。综合干预措施是对基础措施的强化,能够为孕产妇提供优质、科学且全面的连续干预,通过对干预流程进行完善,能够依据孕产妇自身情况制定针对性干预计划,进而确保干预质量,有利于提升其对干预措施的满意度。另外,医师通过主动与孕产妇沟通,掌握其心理状态,针对出现不良情绪者,利用音乐疗法能够有效缓解其情绪,指导其培养良好睡眠习惯,可调节其睡眠质量,确保孕产妇心境呈平和状态。定期对孕产妇开展健康教育,告知其疾病有关内容、自我保健措施以及血糖监测相关知识等,有利于其培养分娩信心,增强治疗以及护理依从性。定期对孕产妇血糖水平进行监测,可有效掌握的血糖变化情况,并依据判断结果对治疗方案、运动方案和饮食方案实施合理调整,有利于其更加合理地控制血糖水平。
综上所述,妊娠伴糖尿病会对孕产妇和围生儿机体健康产生不利影响,而实施综合护理措施能够有效控制孕产妇血糖水平,降低并发症,改善分娩结局,提升满意度,发挥一定干预作用。

