股骨前髁厚度改变对全膝置换术后活动度的影响△
强 硕,郑 稼,唐 超,刘 珂,黄金承,刘云可
(河南省人民医院骨科 河南省关节外科治疗中心,河南郑州 450003)
全膝关节置换术(total knee arthroplasty,TKA)是治疗中晚期膝关节骨性关节炎的有效方法,可有效缓解患者疼痛症状、改善生活质量,同时也纠正下肢畸形。术后功能的恢复受软组织平衡、骨赘清除、髌股关节重建和假体类型选择等多种因素的影响[1]。不同患者的股骨远端前髁的解剖形态差异较大,一些患者髌股关节磨损较重,前髁增生的骨赘较多,还有的患者关节退变并未累及髌股关节[2]。关节活动度已经成为膝关节置换术后患者满意度的重要评价指标之一[3]。影响关节活动度的因素有很多,如年龄、体重指数、术前及术中膝关节活动度、股骨后髁偏心距、Insall—Salvati指数、胫骨后倾角度和髌骨厚度等[4]。其中,对于髌股关节应力和髌骨厚度的研究有很多[5],但是对于股骨前髁厚度(anterior condyle height,ACH)的变化与膝关节置换术后关节活动度关系的研究相对较少。
本研究分析本院膝关节置换术后股骨前髁厚度的变化对膝关节术后功能评分和关节活动度的影响,旨在明确膝关节置换术后ACH的变化情况,并分析ACH的变化与术后关节活动度的相关性。现将对2018年10月—2020年1月72例患者的回顾性研究结果报告如下。
1 资料与方法
1.1 纳入与排除标准
纳入标准:(1)诊断为膝关节骨性关节炎;(2)采用GenesisⅡ(Smith and Nephew)PS假体行初次单侧全膝关节置换术。
排除标准:(1)严重膝关节内外翻畸形(内翻>15°,外翻>10°);(2)膝关节合并陈旧性骨折或关节外畸形;(3)随访期间发生感染等严重并发症;(4)随访时间不足1年。
1.2 一般资料
回顾性分析2018年10月—2020年1月本院收治的因膝关节骨关节炎行初次单侧全膝关节置换术的患者,共72例符合上述标准,纳入本研究。其中,男 21例,女 51例;年龄 56~81岁,平均(71.65±6.31)岁。本研究经医院伦理委员会批准,所有患者均签署知情同意书。
1.3 手术方法
手术均由同一位主任医师主刀完成。患者仰卧位,全身麻醉或椎管内麻醉。采用膝前正中内侧切口,长12~15 cm。切开皮肤及关节囊,外翻髌骨,脱出胫骨,显露胫骨平台,切除半月板及前、后交叉韧带,松解软组织,使用胫骨髓外定位器行胫骨近端截骨。股骨髁间钻孔,股骨髓内定位,定位后行股骨远端截骨。使用胫骨髓外定位器行胫骨近端3°后倾截骨。术中采用后参考系统0°外旋测量股骨假体型号,根据股骨通髁线行股骨四合一截骨。打入试模,松解软组织平衡屈伸间隙,试模大小合适后安装假体。手术全程使用止血带,加压包扎后松止血带。
术后冰敷患肢并行踝泵训练,当日应用非甾体抗炎镇痛药(帕瑞昔布纳40 mg)静脉推注,术后第1 d联合口服阿片类镇痛药(氨酚羟考酮5 mg/d)。术后第2 d拔除引流管后指导患者行屈伸功能训练,复查X线片并下地活动。
1.4 评价指标
记录患者围手术期资料。采用膝伸屈关节活动度(range of motion,ROM)以及美国膝关节协会评分(Knee Society Scores,KSS)临床评分和功能评分评价膝关节功能状态。行影像学检查,包括站立位患膝正侧位X线片和CT平扫,导出数字化底片,通过计算机专业测量软件(Digimizer 4.26)测量。测量ACH,在CT水平面上股骨髁前皮质最高点至股骨前皮质与通髁线平行的平面的距离。分别测量内侧前髁、滑车间沟、外侧前髁至股骨前皮质的厚度,取平均值(图1)。ACH变化=术后ACH-术前ACH。此外测量股骨后髁偏心距、胫骨后倾角度和髌骨厚度。

图1 膝关节置换手术前后膝关节CT平扫 1a:测量术前股骨内外侧前髁厚度 1b:测量术后内外侧前髁厚度
1.5 统计学方法
采用SPSS 22.0统计软件(SPSS,美国)进行统计学分析。计量数据以±s表示,资料呈正态分布时,两组间比较采用独立样本t检验,组内时间点间比较采用配对T检验或单因素方差分析;资料呈非正态分布时,采用秩和检验。计数资料采用x2检验或Fisher精确检验。ROM与其他因素分别行Pearson相关分析。以ROM为因变量,其他因素为自变量,行多元逐步回归分析。P<0.05为差异有统计学意义。
2 结 果
2.1 前髁厚度改变分组比较
按术前术后前髁厚度变化将患者分为三组,减薄组为内侧髁、滑车和外侧髁的平均ACH变化值<-3 mm,无改变组为平均ACH变化值-3~3 mm,增厚组为平均ACH变化值≥3 mm组。三组患者资料比较见表1,三组年龄、性别、体质指数(body mass index,BMI)、病程、侧别、手术时间和切口长度的差异均无统计学意义(P>0.05)。三组患者术前ACH由大至小依次为减薄组>无改变组>增厚组,差异有统计学意义(P<0.05);而三组患者术后ACH由大至小依次为增厚组>无改变组>减薄组,差异有统计学意义(P<0.05);提示ACH的变化主要由手术操作所致。
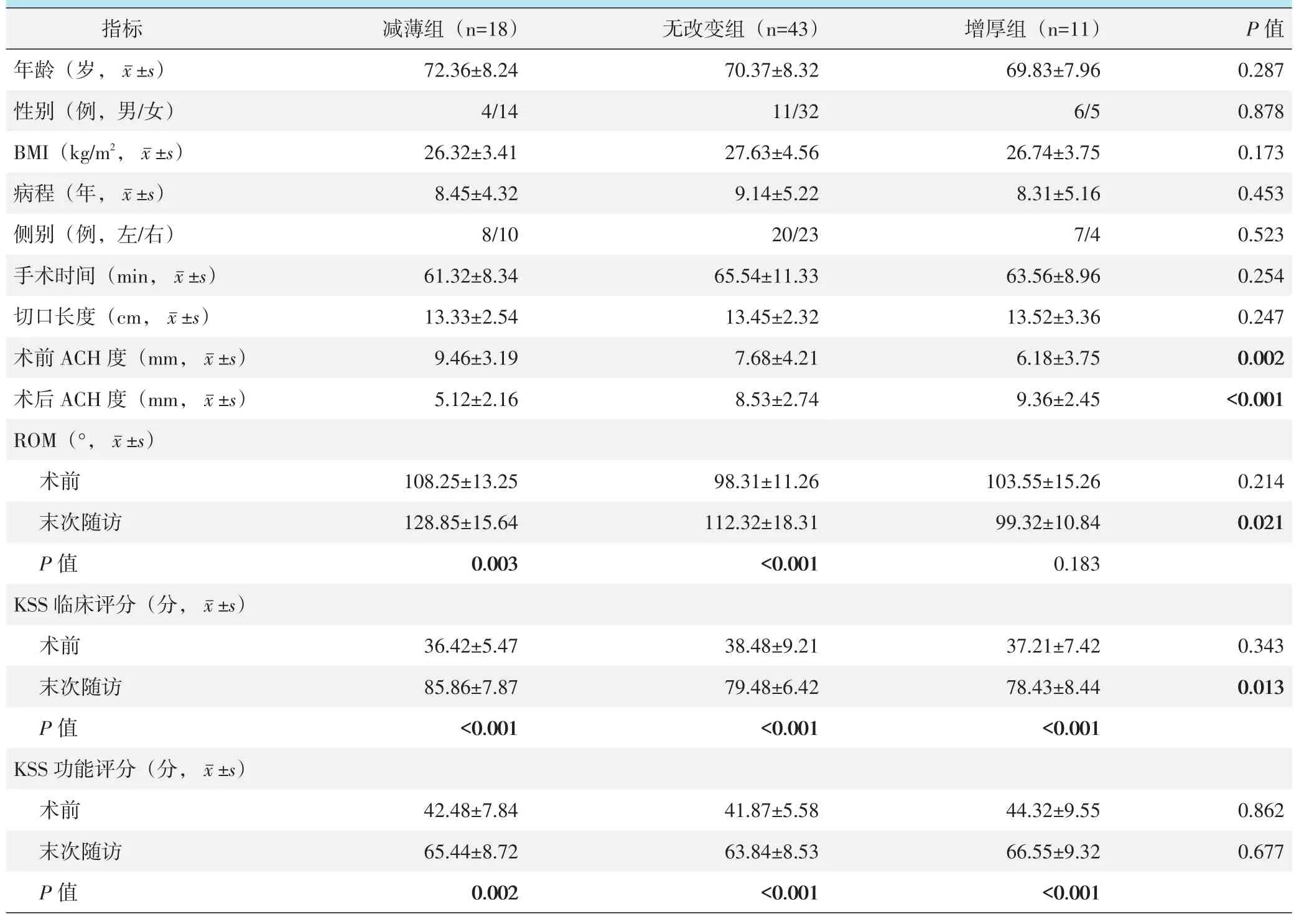
表1 依据前髁厚度改变三组患者单项因素比较
术前三组ROM的差异无统计学意义(P>0.05),末次随访时,ROM由大至小依次为减薄组>无改变组>增厚组,差异有统计学意义(P<0.05)。术前三组KSS临床评分的差异无统计学意义(P>0.05),末次随访时,KSS临床评分由大至小依次为减薄组>无改变组>增厚组,差异有统计学意义(P<0.05)。相应时间点,三组间KSS功能评分的差异均无统计学意义(P>0.05)。
2.2 末次随访膝ROM与其他因素的单项相关分析
末次随访膝ROM与其他因素的单项相关分析结果见表2。末次随访ROM与ACH变化值呈显著负相关(P<0.05)、末次随访ROM与末次随访KSS临床评分呈显著正相关(P<0.05),而末次随访时ROM与术前ACH、术后ACH和末次随访时KSS功能评分无显著相关性(P>0.05)。
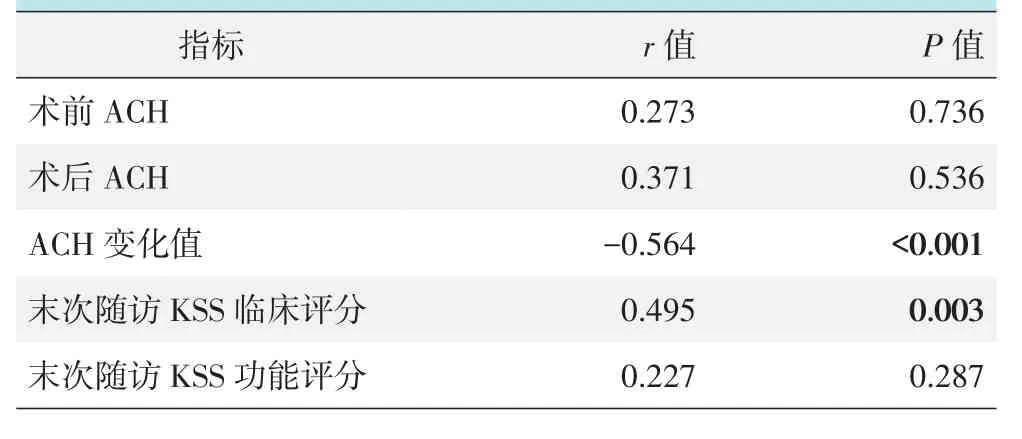
表2 末次随访时ROM与其他因素的Pearson相关分析结果
2.3 末次随访膝ROM的多元回归分析
以末次随访时ROM为因变量,其他因素为自变量行多元逐步回归分析,采用P<0.05为选入,P>0.10为移出标准的Stepwise法,第一步自变量“ACH变化值”入选,复合相关系数R=0.643;第二步自变量“BMI”入选,R=0.648;第三步自变量“术前ROM”入选,R=0.652,方程有效性经方差检验,F=17.583,P<0.001。多元线性逐步回归分析结果见表2,多元线性逐步回归方程为:
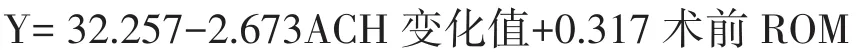
结果显示术前ROM与末次随访时ROM呈显著正相关,ACH变化值与末次随访ROM呈显著负相关,ACH变化值的B值最大,对末次随访时ROM的影响也最大。
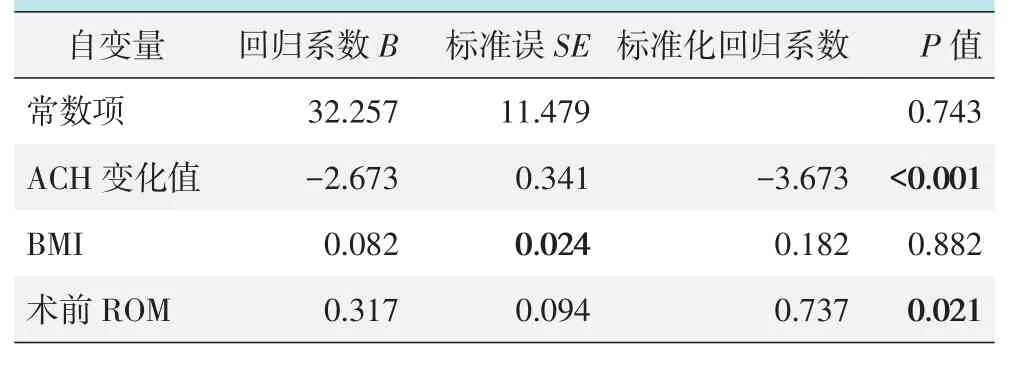
表3 末次随访时ROM与其他因素的多元线性逐步回归分析结果
3 讨论
髌股关节相关并发症是影响术后患者满意度的重要因素之一[6]。髌股关节过度充填会导致髌股关节接触面应力增加,造成髌股关节面磨损和膝前痛,从而影响术后满意度和关节活动度[7]。髌股关节由髌骨、股骨髁和滑车组成,对于保留髌骨的膝关节置换,虽然不同假体厂商有不同的股骨假体前髁设计,但多数都旨在改善髌骨轨迹而非针对股骨远端前髁厚度的解剖差异[8]。造成膝关节置换术后股骨前髁厚度改变的因素很多,除髌股关节解剖差异、对痛觉感受差异等因素外,人为控制的因素主要有两个方面:假体设计和手术技巧。
不同厂商的膝关节假体前髁的厚度存在一定的差异,而且同一厂商的假体前髁厚度会随着假体型号的增大而增加[8]。本研究中 GenesisⅡ(Smith and Nephew) 前 髁 厚 度 6.2~6.6 mm; 再 如 Attune(Depuy)前髁厚度为 5.6~6.7 mm;Persona(Zimmer-Biomet) 为 6.3~7.1 mm,NexGen (Zimmer-Biomet)为 5.1~6.4 mm。但是,Persona和 NexGen设计的“女性膝”假体前髁相对较薄,分别是4.7~6.0 mm和5.0~5.3 mm。这种前髁厚度较小的假体比较适合那些前髁小、无骨赘增生的患者,可以适当减少术后前髁增厚出现。
Heinert等[9]研究结果显示膝关节置换术后假体滑车半径和厚度也会明显增加。Du等[10]通过三维重建模型研究了四种市售膝关节假体[Medial-Pivot(MP)、Triathlon、NRG和NexGen]术后滑车厚度的变化,结果显示除MP以外的三种假体术后滑车厚度(19.2~20.1 mm)均较术前滑车厚度(18.5 mm)增加,四种假体滑车角度也较术前滑车角度大。这种术后滑车半径、滑车角和前髁厚度的增加会增加术后髌股关节过度充填发生的可能,并引发膝前痛,增加磨损并影响膝关节术后活动度。
膝关节置换术中假体位置对股骨前髁厚度有一定影响。增加股骨假体外旋会使滑车位置靠外,可以适当还原术前滑车的方向和厚度[11],但是会造成股骨内侧前髁厚度增加,外侧前髁厚度减小。股骨假体“前倾”放置或前髁截骨过少会增加术后股骨前髁厚度,髌股关节过度充填引发膝前痛[12]。但是,也应该避免假体“后倾”放置或前髁截骨量过多导致出现前髁“切迹”,从而增加术后假体周围骨折的风险。也有研究认为,对于那些股骨前髁较小或前髁无骨赘增生的患者来说,术后更容易出现前髁厚度增加,因此在术前计划时应充分考虑这一点[6]。在手术过程中,必要时尽量打磨髌骨,降低髌骨厚度或者进行髌骨置换。
对于保留髌骨的全膝关节置换,虽然不同厂商有不同的股骨假体前髁设计,但多数都是改进髌骨轨迹而没有对股骨远端前髁的差异性进行研究[8]。有研究认为保留髌骨的全膝关节置换术后髌股关节过度充填的发生率为67.5%,其原因可能与股骨远端前髁厚度较小有关[6]。本研究结果显示全膝关节置换术后股骨前髁厚度减少与术后膝关节屈曲角度的增加存在相关性,内侧前髁厚度每改变1 mm会导致关节屈曲角度1.35°的变化。Mihalko等[13]研究显示,当股骨前髁厚度增加2 mm时,膝关节被动屈曲度减少1.8°,而前髁厚度增加4 mm时,屈曲角度减少超过4°。Nishitani等[14]研究认为内侧前髁厚度每增加1 mm导致活动度减少1.7°,与本研究结果相近。
近年来,对股骨前髁厚度变化对膝关节活动度影响研究较少,但是关于髌骨厚度的研究较多。Bengs和Scott研究认为在髌骨置换的膝关节置换中,髌骨厚度每增加2 mm,术后被动屈曲度平均减少3°。Kim[15]认为髌骨厚度每增加1 mm会导致膝关节活动度减少1°。有研究认为髌骨厚度增加1 mm,膝关节活动度减少1.28°。从研究结果看,股骨前髁厚度与髌骨厚度对膝关节术后活动度的影响结果相近。但是也有学者提出不同意见,Matz[16]研究认为,髌前偏心距的变化(从滑车至髌骨前表面的距离)与术后关节活动度和功能评分没有明显关系,但是并没有对股骨前髁厚度变化进行分析。
本研究也有局限性,首先,随访时间仅为术后1年,对股骨前髁厚度减少所造成的潜在缺点没有统计分析,如髌股关节不稳、伸膝迟滞或与股骨髁前“切迹”所致假体周围骨折没有进行长期的随访记录;其次,本研究假体选用的均为“后交叉韧带替代型”假体,对于其他类型假体如“后交叉韧带保留型”等没有进行研究。作为初步结果,本研究旨在引起更多学者对这一现象的关注,从而提高手术疗效,降低术后并发症的发生率。

