膝关节内侧间室骨性关节炎患者采用全膝关节置换术的效果研究
朱孔瑞
临沂市人民医院骨科,山东临沂 276000
膝关节骨性关节炎属于临床骨科疾病中较为常见的一种,当前该病发生机制尚未明确,但有关研究指出,慢性劳损、长时间负重、营养不良、肥胖等方面因素均会对疾病产生影响[1]。膝关节骨性关节炎多累及机体内侧室, 故此具有较高的致残风险, 关节疼痛、肿胀是该病主要临床特征,且具有反复发作性,严重情况下可能导致关节畸形情况, 使患者丧失行走功能, 对患者的生存质量可产生严重负性影响[2]。近年来,随着人口老龄化问题的加剧,我国膝关节骨性关节炎发病人数逐渐递增。 就膝关节骨性关节炎患者临床治疗方案来看, 全膝关节置换术应用较为广泛,且具有较为显著的临床治疗效果[3]。 该文将围绕该院 2016 年 10 月—2021 年 11 月收治的 100 例膝关节内侧间室骨性关节炎患者展开, 分析全膝关节置换术的临床应用价值,现报道如下。
1 资料与方法
1.1 一般资料
于该院收治的膝关节内侧间室骨性关节炎患者中选择100 例纳入研究,按照双盲法分为对照组(50例)与观察组(50 例)。 对照组:男 28 例,女 22 例;年龄 48~62 岁,平均(54.39±5.26)岁;体质指数 23~28 kg/m2,平均(25.31±1.94)kg/m2;7 例患者合并高血压、3 例患者合并糖尿病;病程 0.5~11 年,平均(4.81±2.36)年。 观察组:男 29 例,女 21 例;年龄 46~67 岁,平均(54.57±5.03)岁;体质指数 23~27 kg/m2,平均(25.29±1.85)kg/m2;6 例患者合并高血压、4 例患者合并糖尿病;病程 0.5~10 年,平均(4.92±2.43)年。 两组患者性别、 年龄及体质指数等一般资料差异无统计学意义(P>0.05),具有可比性。 此外,该次研究已获得医院伦理委员会审批。
纳入标准:①经X 线片诊断为膝关节内侧间室骨性关节炎疾病; ②疾病临床分期处于Ⅲ~Ⅳ期,且保守治疗效果一般;③符合手术指征且可耐受手术;④入组患者均知晓该次研究,已完成知情同意书的签订。
排除标准:①合并先天膝关节畸形、严重骨质疏松及类风湿关节炎疾病的患者; ②伴有膝关节手术史及外伤史的患者;③合并感染性疾病的患者;④存在严重血液系统及免疫系统功能障碍的患者;⑤伴有精神与认知障碍的患者。
1.2 方法
对照组: 实施关节镜手术。 协助患者采取仰卧位,麻醉方式选择腰椎麻醉,逐层进行患者皮肤、皮下组织的切开,置入关节镜,探查髌上囊、内侧沟及内侧间隙等部位,并评估是否出现骨关节增生、骨关节位移及关节间隙开裂等情况, 观察骨关节损伤程度。结合探查评估结果实施相应治疗措施,摘除损伤关节后,修整半月板,并将关节内存在的骨赘清除;术中冲洗液选择0.9%氯化钠注射液,从而保证手术视野清晰。对于严重膝关节损伤患者来说,可通过应用玻璃酸钠的方式发挥润滑效果, 术后常规实施切口冲洗以及清理操作。
观察组:实施全膝关节置换术。患者同样采取仰卧位,选择联合阻滞麻醉方式,常规于患侧大腿部位使用止血带。切口部位选择膝关节前正中位,逐步切开皮肤、皮下阻滞,游离皮肤后切开关节囊,切开部位选择髌韧带及髌骨内侧缘,纵向切开股内侧肌,并将髌骨向外翻转,充分暴露关节腔;逐步进行前后交叉韧带、脂肪垫、内侧损伤半月板的切除操作。 结合具体手术情况选择是否松解机体膝关节周围软组织,清除胫骨近端、股骨远端部位存在的骨赘。 在股骨关节面切除过程中,可借助髓内定位系统,结合术前下肢全长定位X 线片测量结果进行股骨外翻角度的设定,外翻角度应控制在6~8°范围内;在胫骨关节面切除过程中,可借助髓外定位系统,截骨厚度应控制在0.8~1.0 cm 范围内, 维持截骨面处于后倾状态,后倾角度宜为5°。 实施试模调试操作,维持正常髌骨轨迹; 结合机体髌骨实际情况选择是否置换髌骨,如若无需置换,则应清理其周缘存在的增生骨赘。保证测试位置活动处于良好状态后,冲洗并清除其中骨质碎片,并安装适宜型号的股骨、胫骨假体,完成型号匹配操作后均匀进行骨水泥的涂抹, 以发挥固定作用,清除多余骨水泥后放置半月板垫片。术后常规放置负压引流管,逐层进行伤口的关闭,实施加压包扎;术后指导患者维持患肢伸直状态,并将其抬高, 切口部位应用冰袋实施冰敷, 冰敷时间宜为24 h。 手术完成 1~2 d 后,拔除引流管,3 d 后逐步开展功能锻炼,可由坐位锻炼开始,逐步向站立锻炼过渡,重点实施机体膝关节屈伸功能、股四头肌收缩功能的锻炼,同时还需强化下肢肌肉的协调锻炼。
1.3 观察指标
比较两组患者有关临床指标(手术用时、术中出血量、住院时间及首次直腿抬高时间)、炎性因子水平、生存质量评分(WHOQOL-100 评分)与睡眠质量评分(PSQI 评分)、膝关节评分(KSS 评分)与疼痛评分(VAS 评分)、并发症发生率。炎性因子水平包括C反应蛋白(CRP)、白细胞介素-6(IL-6)、肿瘤坏死因子-α(TNF-α)。WHOQOL-100 总评分为 100 分,评分高说明患者生存质量佳;PSQI 评分范围为0~21 分,评分高说明患者睡眠质量差;KSS 评分范围为0~100 分, 分值高说明患者膝关节功能佳;VAS 评分范围为0~10 分,评分高说明患者疼痛程度严重。
1.4 统计方法
采用SPSS 21.0 统计学软件进行数据分析,符合正态分布的计量资料以()表示,组间差异比较采用t 检验;计数资料以[n(%)]表示,组间差异比较采用 χ2检验。 P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者有关临床指标对比
相较于对照组, 观察组各项临床指标均明显更优,差异有统计学意义(P<0.05)。 见表 1。
表1 两组患者有关临床指标对比()

表1 两组患者有关临床指标对比()
组别 手术用时(min)术中出血量(mL)住院时间(d)观察组(n=50)对照组(n=50)t 值P 值57.89±2.57 63.07±2.84 9.563<0.001 127.32±13.57 146.95±18.64 6.020<0.001 6.36±1.53 7.59±1.45 4.126<0.001首次直腿抬高时间(d)2.63±1.29 4.42±1.37 6.726<0.001
2.2 两组患者炎性因子水平对比
术前, 两组各项炎性因子水平差异无统计学意义(P>0.05);术后,观察组各项炎性因子水平均明显低于对照组,差异有统计学意义(P<0.05)。 见表2。
表2 两组患者炎性因子水平对比()
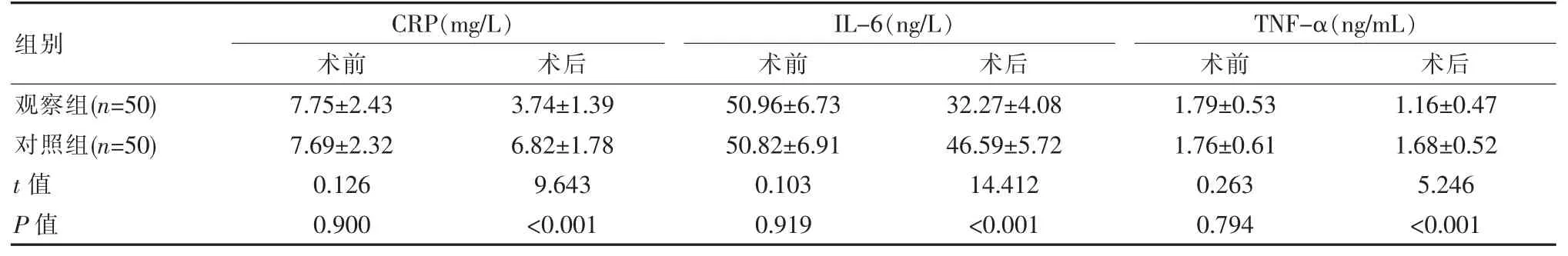
表2 两组患者炎性因子水平对比()
组别观察组(n=50)对照组(n=50)t 值P 值CRP(mg/L)术前 术后IL-6(ng/L)术前 术后7.75±2.43 7.69±2.32 0.126 0.900 3.74±1.39 6.82±1.78 9.643<0.001 50.96±6.73 50.82±6.91 0.103 0.919 32.27±4.08 46.59±5.72 14.412<0.001 TNF-α(ng/mL)术前 术后1.79±0.53 1.76±0.61 0.263 0.794 1.16±0.47 1.68±0.52 5.246<0.001
2.3 两组患者WHOQOL-100 评分与PSQI 评分对比
术前,两组 WHOQOL-100 评分、PSQI 评分均差异无统计学意义(P>0.05);术后,观察组WHOQOL-100 评分、PSQI 评分均明显优于对照组,差异有统计学意义(P<0.05)。 见表 3。
表3 两组患者WHOQOL-100 评分与PSQI 评分对比[(),分]
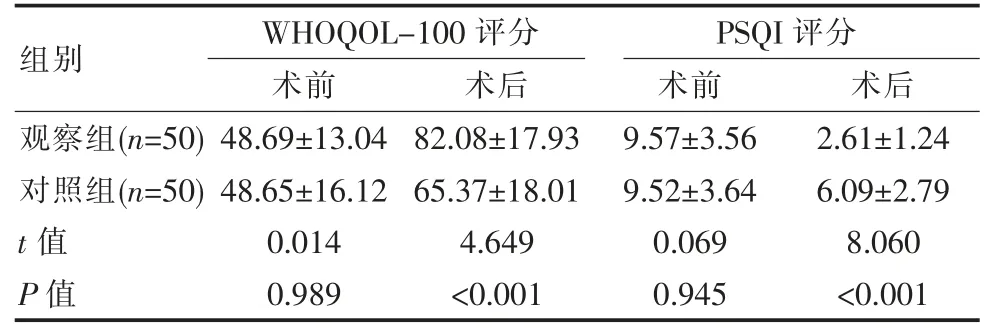
表3 两组患者WHOQOL-100 评分与PSQI 评分对比[(),分]
组别WHOQOL-100 评分术前 术后PSQI 评分术前 术后观察组(n=50)对照组(n=50)t 值P 值48.69±13.04 48.65±16.12 0.014 0.989 82.08±17.93 65.37±18.01 4.649<0.001 9.57±3.56 9.52±3.64 0.069 0.945 2.61±1.24 6.09±2.79 8.060<0.001
2.4 两组患者KSS 评分与VAS 评分对比
术前,两组KSS 评分、VAS 评分均差异无统计学意义(P>0.05);术后,观察组KSS 评分明显更高、VAS评分显著更低,差异有统计学意义(P<0.05)。 见表4。
表4 两组患者KSS 评分与VAS 评分对比[(),分]
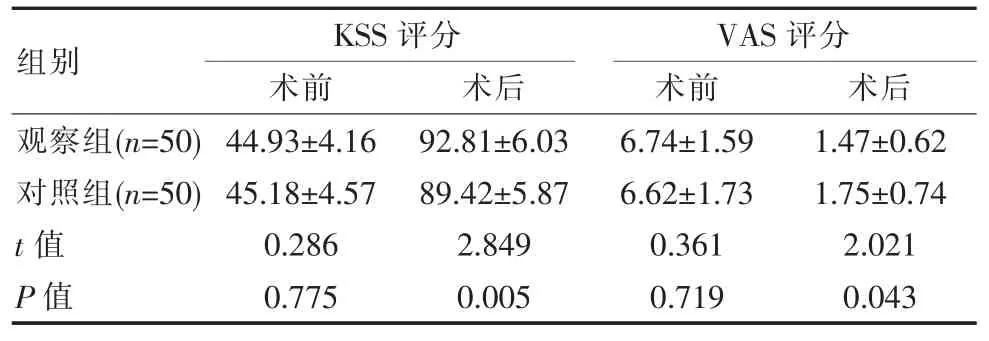
表4 两组患者KSS 评分与VAS 评分对比[(),分]
组别KSS 评分术前 术后VAS 评分术前 术后观察组(n=50)对照组(n=50)t 值P 值44.93±4.16 45.18±4.57 0.286 0.775 92.81±6.03 89.42±5.87 2.849 0.005 6.74±1.59 6.62±1.73 0.361 0.719 1.47±0.62 1.75±0.74 2.021 0.043
2.5 两组患者并发症发生率对比
观察组并发症发生率显著低于对照组, 差异有统计学意义(P<0.05)。 见表 5。

表5 两组患者并发症发生率对比[n(%)]
3 讨论
膝关节骨性关节炎疾病的发生, 可对机体膝关节功能及活动产生直接影响, 同时也会降低患者生活质量[4]。 随着病情的发展及患者年龄的增加,疾病危害患者身体的严重程度提升, 同时临床治疗难度也将随之升高[5]。 就膝关节骨性关节炎来看,早期阶段实施药物治疗可取得显著疗效, 但随着病情状况的加重,需临床实施手术治疗方案[6]。 关节镜手术治疗方案的应用, 能够使膝关节骨性关节炎患者关节内存在的病灶、炎性因子得到一定清除,可对患者康复产生促进作用, 但单一应用往往存在治疗效果一般特征[7]。
近年来,全膝关节置换术逐渐广泛应用于临床,属于成熟手术类型中的一种, 可帮助患者更好地恢复膝关节功能,同时能够明显缓解患者疼痛症状。随着临床医疗技术水平的完善发展, 当前全膝关节置换术取得了越来越好的治疗效果, 且手术治疗成功率也明显升高, 是晚期阶段膝关节骨性关节炎患者的最佳手术治疗方案[8]。实施全膝关节置换术过程中,严格遵照手术适应证应用是保障手术成功的关键,该术式主要适应证包括严重膝关节疼痛、 关节不稳定、关节内外翻畸形及骨软骨坏死疾病等[9]。 手术技术是影响全膝关节置换术治疗效果的另一大重要因素,主要包括松解软组织技术、截骨技术等[10]。 通常来看,如若在全膝关节置换术内出现5°误差,则说明手术治疗缺少可靠性;如若误差超过10°,那么将导致严重不良后果[11]。 当前,临床应用的各类手术器械均可保证假体安放、截骨操作的准确性,可见软组织平衡性的维持十分关键, 实施手术治疗时需注意以下几方面:①处理后应保证伸屈膝间隙相等;②保证骨赘清除操作的彻底性; ③同时开展松解软组织操作,而非单一实施截骨操作,从而促进韧带平衡性的实现; ④假体放置后需准确评估后交叉韧带的松紧情况,一旦后交叉出现失衡,通常并不会选择保留后交叉韧带假体[12-14]。 总而言之,精准进行假体位置的安放,同时保证软组织平衡的良好性,方能实现理想手术治疗效果。
围绕全膝关节置换术后并发症来看,下肢肿胀、切口愈合不良、认知功能及神经功能障碍较为常见,并发症的发生往往会对患者生存质量产生严重威胁,甚至将危及患者生命健康以及安全。 故此,围绕患者生命体征、 膝关节周围情况改变展开严密监测十分关键, 于此基础上还应综合应用多角度干预措施,特别是具有高危因素的患者,手术前后需常规应用药物干预治疗, 并于术后尽早组织患者实施功能训练活动。
孔劲松等[15]学者的调查研究显示,于内侧间室骨性关节炎患者治疗中应用全膝关节置换术后,手术用时更短、术中出血量更少、住院时间更短与首次直腿抬高时间更短,优于对照组(P<0.05),与该次研究结果一致。该次研究结果中,观察组患者手术用时(57.89±2.57)min 明显短于对照组(63.07±2.84)min,术中出血量 (127.32±13.57)mL 显著少于对照组(146.95±18.64)mL,住院时间(6.36±1.53)d 明显短于对照组(7.59±1.45)d,首次直腿抬高时间(2.63±1.29)d显著短于对照组(4.42±1.37)d(P<0.05)。 说明全膝关节置换术具有更为理想的治疗效果, 且不会为患者带来较大程度的手术创伤, 术后恢复用时及效果均显著更优,可见全膝关节置换术具有较高的可靠性、有效性。
韦巍等[16]学者的调查研究证实,接受全膝关节置换术后, 膝关节骨性关节炎患者炎性因子水平可实现降低。而该次研究发现,观察组患者术后各项炎性因子水平均明显降低, 同时显著低于对照组 (P<0.05),同上述调查研究结论一致。说明全膝关节置换术的应用,可更为有效地抑制其释放速度,降低机体内炎性因子水平, 故此机体炎性因子水平恢复效果更为理想。
李冬生等[17]学者的研究结果显示,治疗后膝关节骨性关节炎患者 VAS 评分(2.10±1.21)分、WHOQOL-100 评分(89.52±18.47)分及 PSQI 评分(2.58±1.17)分均显著优于治疗前(8.72±1.03)分、(50.42±14.87)分、(9.65±3.49)分(P<0.05)。 与该次研究结果一致, 即治疗后观察组患者 WHOQOL-100 评分(82.08±17.93)分明显高于对照组(65.37±18.01)分,PSQI 评分 (2.61±1.24) 分显著低于对照组 (6.09±2.79)分,VAS 评分(1.47±0.62)分明显低于对照组(1.75±0.74)分(P<0.05)。 说明全膝关节置换术可更能显著缓解机体的疼痛程度, 促进机体睡眠质量及生存质量的进一步改善。
彭礼禄等[18]学者的研究证实,全膝关节置换术后患者膝关节活动度(106.71±15.38)°显著优于对照组(95.51±11.62)°,并发症发生率(7.50%)显著低于对照组(25.00%)(P<0.05)。 在该次研究内,观察组患者 KSS 评分 (92.81±6.03) 分高于对照组 (89.42±5.87)分,并发症发生率(4.00%)明显低于对照组(18.00%)(P<0.05),与上述研究结论相同。 可见膝关节置换术兼具有效性与安全性高的优势, 究其原因可知,这与手术适应证掌握的准确性、术前准备工作的完善性、手术技巧的可靠性具有密切关联性,同样也与术后康复训练、功能锻炼的开展有关。全膝关节置换术在膝关节内侧间室骨性关节炎患者诊疗中可发挥重要作用,使患者生存质量、疼痛情况及膝关节功能改善效果显著提升。
综上所述, 全膝关节置换术治疗应用于膝关节内侧间室骨性关节炎患者治疗中, 兼具有效性及安全性特征,临床疗效显著高于关节镜手术方案,能够帮助患者显著缓解疼痛程度, 实现更为理想的膝关节恢复效果,具有较高的临床推广价值。

