综合康复训练在腓骨瓣修复下颌骨缺损病人中的应用
赵 琼,李 星,李 靖,何 巍,付 坤,高 宁,王烨华
郑州大学第一附属医院,河南 450052
腓骨具有骨膜和骨内双重供血、骨量充足及骨质厚等优点,因而临床常用游离腓骨瓣修复下颌骨缺损[1]。腓骨移植术后并发症发生率为15%~30%,近期并发症是小腿肌间血栓丛形成(muscular calf vein thrombosis,MCVT),远期并发症表现是不同程度的功能障碍,包括踝关节不稳定、步态异常和拇趾屈曲等,影响病人生活质量,增加住院时长及经济负担[2]。研究发现,游离腓骨移植术后进行康复训练能够延缓肌肉萎缩,防止关节僵直,有利于患肢功能恢复[3]。深呼吸锻炼可以促进术后病人下肢血液循环,预防MCVT 发生,但相关研究较少,效果有待进一步探讨[4]。目前,尚未检索到腓骨瓣修复下颌骨缺损术后病人的统一康复训练方法。综合康复是指运用两种及以上康复方法、多种运动干预的全程康复模式[5]。本研究选取2020 年6 月—2021 年5 月郑州大学第一附属医院收治的62 例腓骨瓣修复下颌骨缺损病人,实施深呼吸锻炼联合下肢康复运动的综合康复训练方法,以期为下颌骨缺损病人临床护理提供参考。
1 对象与方法
1.1 研究对象 纳入标准:①肿瘤及肿瘤术后创伤造成的下颌骨缺损[6];②入院行游离腓骨移植术;③年龄18~65 岁;④自愿参加本研究并签署知情同意书。排除标准:①下肢活动障碍;②严重心、肺及肾脏功能障碍。基于以上标准,选取研究对象。住院期间为避免两组病人沾染,将2020年6月—2020年11月入院的30例病人作为对照组,其中男19 例,女11 例;年龄25~65(45.57±12.93)岁;移植腓骨段长6.5~14.0 cm。将2020 年12 月—2021 年5 月入院的32 例病人作为观察组,其中男17例,女15例;年龄23~62(43.56±11.61)岁;截取腓骨段长7.0~14.5 cm。两组性别、年龄、体质指数(BMI)和移植腓骨长度等方面比较差异均无统计学意义(P>0.05)。见表1。本研究经医院伦理委员会批准(2020-KY-230)。

表1 两组病人一般资料比较
1.2 干预方法
1.2.1 对照组 对照组实施颌骨修复病人一般护理,包括基础护理和下肢康复训练两部分。基础护理:①体位。指导病人术后卧床3 d,头部保持正中位,术肢抬高30°。②MCVT 风险评估。于病人病情变化时使用Caprini 量表进行动态评估,实施分级管理与预防;监测病人凝血常规,观察术侧肢体皮肤颜色、温度、纹理及足背动脉搏动情况。③病情变化观察。密切关注病人意识、生命体征、口唇甲床颜色、有无疼痛、有无低血容量等,一旦发现异常,应及时处理。④出院随访。前3 个月电话随访,每月1 次,询问病人恢复情况,督促病人返院复诊。下肢康复训练:①疼痛管理。包括疼痛宣教和合理疼痛评估,必要时实施超前镇痛管理,即在疼痛发作之前应用镇痛药物以缓解疼痛[7],保证疼痛处于病人可耐受的范围,提高病人康复训练依从性。②水肿处理。肿胀会影响伤口愈合,一般处理方法为局部加压包扎、制动、抬高患侧肢体,必要时给予消肿药物治疗。③预防MCVT 发生。常规宣教,鼓励病人勤翻身、早期功能锻炼、下床活动;建议病人改善生活方式,如戒烟、戒酒、控制血糖、血脂;指导病人进行主动踝泵练习,使用间歇加压装置及梯度弹力袜等。
1.2.2 观察组 在常规护理的基础上,参照杨悦等[8-9]报道的下肢康复训练方法及《骨科康复中国专家共识》[10]中的下肢康复训练方法,增加腹式深呼吸训练[4],针对病人术后存在的术肢功能障碍,结合康复科专家意见,制定综合康复训练干预策略,训练共分为3 个阶段进行。第一阶段(术后1~3 d,床上运动):①腹式深呼吸训练[11]。病人取仰卧位,左手紧贴于胸骨,右手紧贴于脐部,同时轻压腹壁,鼻孔吸气,保持腹肌紧张,持续3~10 s;嘴呼气,腹肌和全身放松。每10 次呼吸为1 组,两组之间进行2 次或3 次正常呼吸,每次2 组。②臀肌收缩运动。轻微收缩臀部肌肉,坚持10 s 再放松,每次10 下。③股四头肌等张收缩运动。病人取仰卧位,责任护士将手掌放在病人腘窝下,嘱病人用力下压,每次10 s,每组10 次。④足踝屈伸运动。踝关节背屈与跖屈、足趾伸展与屈曲构成足踝屈伸运动,病人取坐位,依次进行踝关节和足趾的屈伸运动,每组30次。病人按照①~④的顺序完整练习为1组,每天3组(08:00、12:00 和18:00 各1 组)。第二阶段(术后4~7 d,床旁活动):继续床上运动的练习,在此基础上进行床旁活动。①足踝环转运动。病人取坐位,足背屈伸和内外翻连续旋转构成环转运动,每组30 次,每日3 组。②床旁站立。双侧使用拐杖床旁站立,术肢不承重,站立5~10 min,每日3 次。③床旁行走。使用拐杖,术肢全足着地行走,每次10~15 min,每日3 次。运动时间、频次同上。第三阶段(术后8 d 至3 个月,床下活动):坚持第一阶段、第二阶段练习,增加以下运动。①步行训练,即正走、倒走,每次10 min,每日3次。②独立上下楼梯,每次10 min,每日3 次。③拇趾背屈抗阻练习,即每组20~30次,每日3组。运动时间、频次同上。
1.2.3 观察指标
1.2.3.1 客观测量指标 MCVT 发生率:术后7 d 内经彩色多普勒超声检查确诊为MCVT;踝关节活动度:内翻、外展、跖屈、背屈和拇趾肌力(0~5 级评分);6 min 步行距离试验(6 min walk test,6MWT);Tinetti平衡量表(Performance Oriented Mobilty Assessment,POMA):共16 个条目,分数越高,代表平衡能力越好,该量表的Cronbach's α 系数>0.70,分半系数>0.60,重测信度>0.80[12]。包括平衡分量表(POMA-B)、步态分量表(POMA-G),以POMA-T 代表POMA 量表总分。
1.2.3.2 主观评价指标 包括Enneking 下肢功能评分和生活质量两部分,由责任护士统一培训后进行评分。Enneking 评分有肢体疼痛、功能活动、自我感受、支具使用、行走能力和步态改变6个方面,每项0~5分,共6个等级,按等级计分,得分越高说明功能越好,计分除以满分(30 分)即为肢体功能所达到正常功能的百分率。简明健康调查表(SF-36)共8 个维度、36 个条目,得分越高病人生活质量越好,SF-36 量表的Cronbach's α 系数为0.838[13]。
1.3 统计学分析 采用SPSS 26.0 进行统计学分析,符合正态分布、方差齐的定量资料用均数±标准差(±s)表示,行t检验或重复测量方差分析,两两比较采用最小显著差异法(LSD)-t检验。定性资料用频数、构成比(%)表示,二分类/无序分类资料采用χ²检验,检验水准α=0.05。
2 结果
2.1 两组病人术后7 d MCVT 发生情况 对照组病人术后7 d 发生MCVT 10 例,观察组术后7 d 发生MCVT 3 例,两组比较,差异有统计学意义(χ2=5.363,P<0.05)。
2.2 两组病人踝关节活动度及拇趾肌力比较(见表2)
表2 两组病人踝关节活动度及拇趾肌力比较(±s)
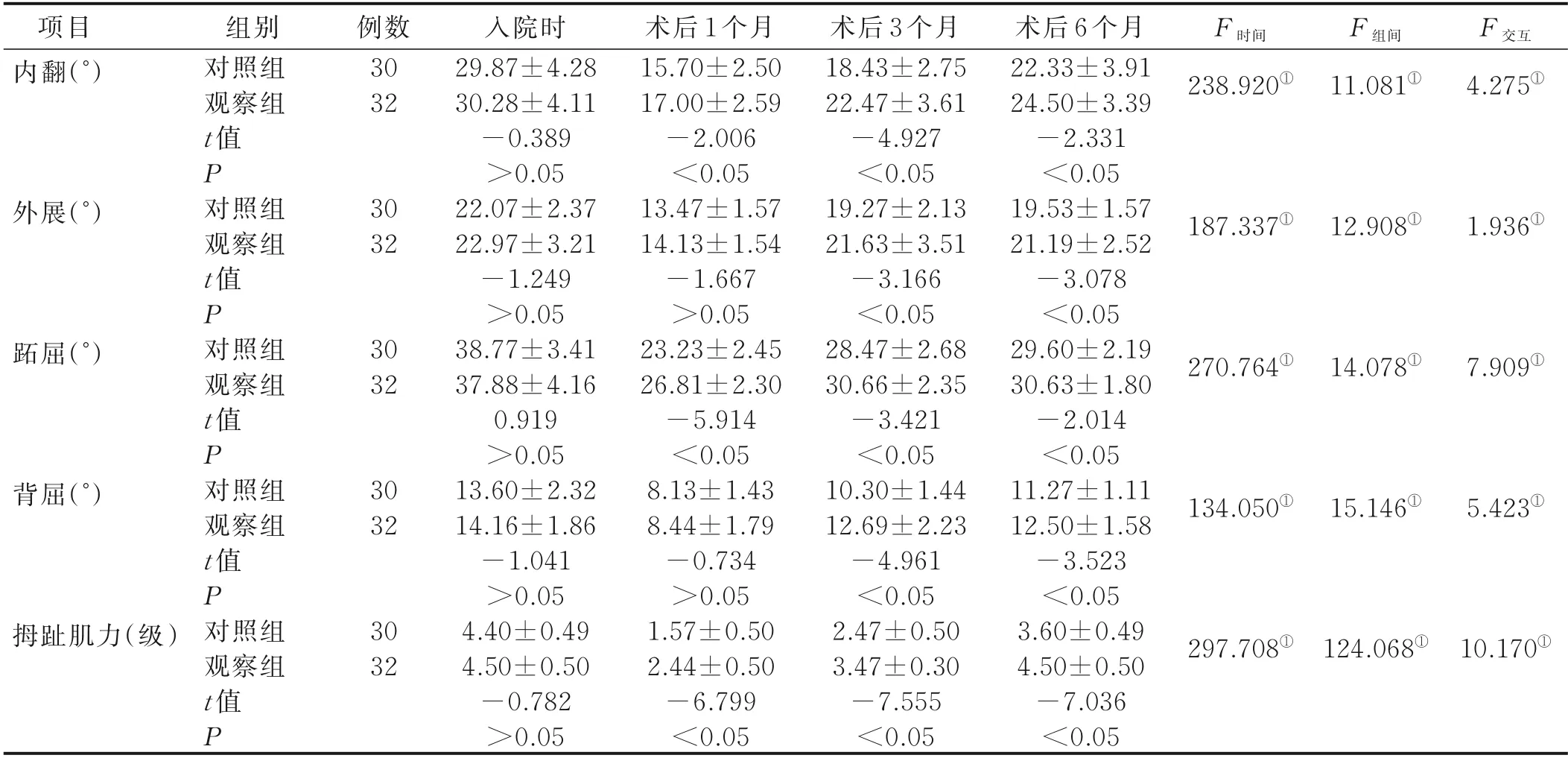
表2 两组病人踝关节活动度及拇趾肌力比较(±s)
① P<0.05。
项目内翻(°)F 时间F 组间F 交互例数30 32 238.920①11.081①4.275①外展(°)30 32 187.337①12.908①1.936①跖屈(°)30 32 270.764①14.078①7.909①背屈(°)30 32 134.050①15.146①5.423①拇趾肌力(级)组别对照组观察组t 值P对照组观察组t 值P对照组观察组t 值P对照组观察组t 值P对照组观察组t 值P 30 32入院时29.87±4.28 30.28±4.11-0.389>0.05 22.07±2.37 22.97±3.21-1.249>0.05 38.77±3.41 37.88±4.16 0.919>0.05 13.60±2.32 14.16±1.86-1.041>0.05 4.40±0.49 4.50±0.50-0.782>0.05术后1 个月15.70±2.50 17.00±2.59-2.006<0.05 13.47±1.57 14.13±1.54-1.667>0.05 23.23±2.45 26.81±2.30-5.914<0.05 8.13±1.43 8.44±1.79-0.734>0.05 1.57±0.50 2.44±0.50-6.799<0.05术后3 个月18.43±2.75 22.47±3.61-4.927<0.05 19.27±2.13 21.63±3.51-3.166<0.05 28.47±2.68 30.66±2.35-3.421<0.05 10.30±1.44 12.69±2.23-4.961<0.05 2.47±0.50 3.47±0.30-7.555<0.05术后6 个月22.33±3.91 24.50±3.39-2.331<0.05 19.53±1.57 21.19±2.52-3.078<0.05 29.60±2.19 30.63±1.80-2.014<0.05 11.27±1.11 12.50±1.58-3.523<0.05 3.60±0.49 4.50±0.50-7.036<0.05 297.708①124.068①10.170①
2.3 两组病人康复训练前后6MWT 比较(见表3)
表3 两组病人康复训练前后6MWT 比较(±s)单位:m

表3 两组病人康复训练前后6MWT 比较(±s)单位:m
① P<0.05。
组别对照组观察组t 值P例数30 32入院时440.23±9.09 439.53±7.03 0.341>0.05术后1 个月396.93±4.49 402.50±3.96-5.178<0.05术后3 个月412.07±4.64 420.13±6.43-5.624<0.05术后6 个月423.93±4.74 434.34±4.20-9.156<0.05 F 时间559.467①F 组间59.144①F 交互10.678①
2.4 两组病人康复训练后POMA 得分比较(见表4)
表4 两组病人康复训练后POMA 得分比较(±s)单位:分
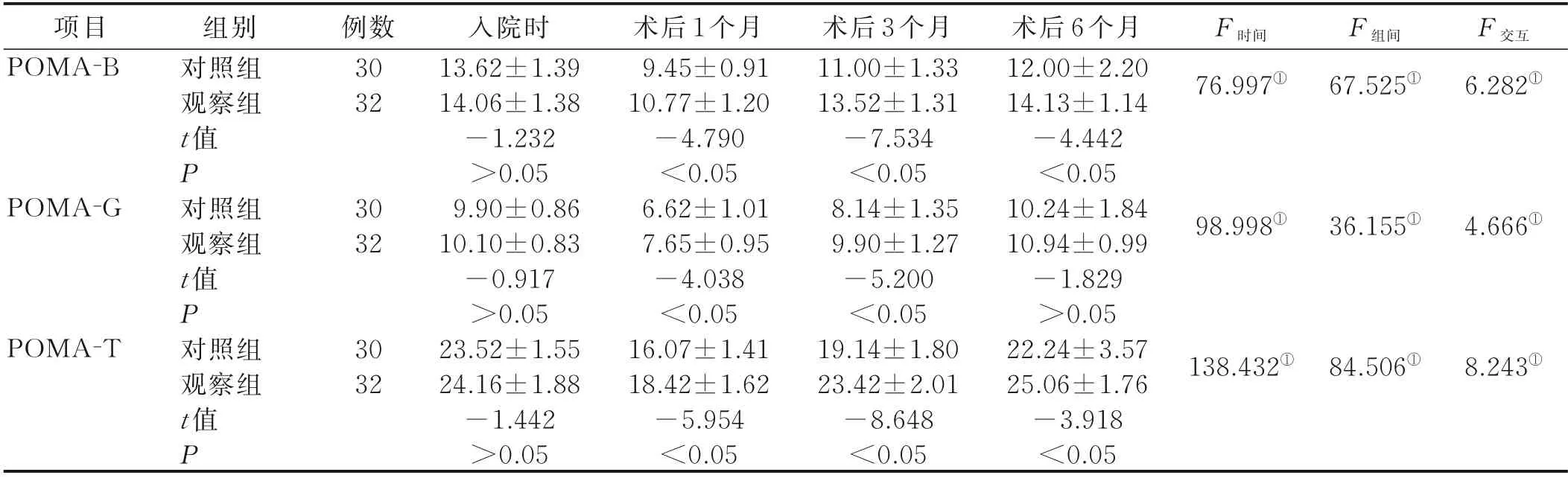
表4 两组病人康复训练后POMA 得分比较(±s)单位:分
① P<0.05。
项目POMA-B F 时间F 组间F 交互例数30 32 76.997①67.525①6.282①POMA-G 30 32 98.998①36.155①4.666①POMA-T组别对照组观察组t 值P对照组观察组t 值P对照组观察组t 值P 30 32入院时13.62±1.39 14.06±1.38-1.232>0.05 9.90±0.86 10.10±0.83-0.917>0.05 23.52±1.55 24.16±1.88-1.442>0.05术后1 个月9.45±0.91 10.77±1.20-4.790<0.05 6.62±1.01 7.65±0.95-4.038<0.05 16.07±1.41 18.42±1.62-5.954<0.05术后3 个月11.00±1.33 13.52±1.31-7.534<0.05 8.14±1.35 9.90±1.27-5.200<0.05 19.14±1.80 23.42±2.01-8.648<0.05术后6 个月12.00±2.20 14.13±1.14-4.442<0.05 10.24±1.84 10.94±0.99-1.829>0.05 22.24±3.57 25.06±1.76-3.918<0.05 138.432①84.506①8.243①
2.5 两组病人康复训练后Enneking 评分和SF-36 得分比较(见表5)
表5 两组病人康复训练后Enneking 评分和SF-36 得分比较(±s)单位:分
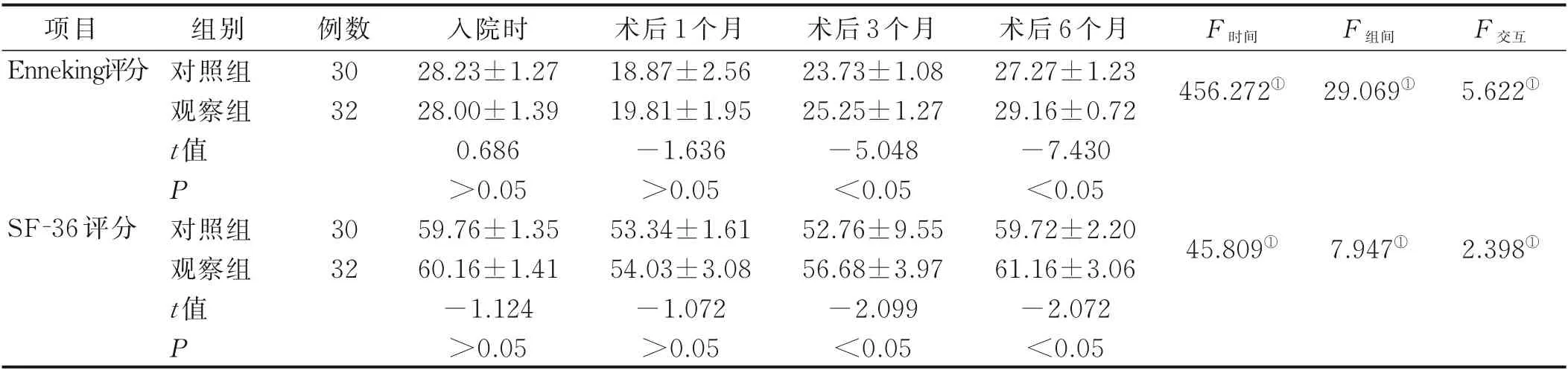
表5 两组病人康复训练后Enneking 评分和SF-36 得分比较(±s)单位:分
① P<0.05。
项目Enneking评分例数30 32 F 时间F 组间组别对照组观察组t 值P对照组观察组t 值P入院时28.23±1.27 28.00±1.39 0.686>0.05 59.76±1.35 60.16±1.41-1.124>0.05术后1 个月18.87±2.56 19.81±1.95-1.636>0.05 53.34±1.61 54.03±3.08-1.072>0.05术后3 个月23.73±1.08 25.25±1.27-5.048<0.05 52.76±9.55 56.68±3.97-2.099<0.05术后6 个月27.27±1.23 29.16±0.72-7.430<0.05 59.72±2.20 61.16±3.06-2.072<0.05 F 交互456.272①29.069①5.622①SF-36 评分30 32 45.809①7.947①2.398①
3 讨论
3.1 血管化游离腓骨瓣移植术后供区存在功能障碍 下颌骨节段性切除术后形成大面积软组织、骨质和皮肤缺损,引起咀嚼、吞咽、言语等功能障碍,严重影响病人生活质量。有指南推荐采用游离皮瓣移植重建下颌骨,维持头颈部正常功能[1]。随着显微外科技术的发展,血管化游离腓骨瓣已成为修复下颌骨缺损的首选治疗方法。腓骨作为小腿非常重要的承重骨,切除后对下肢负重和稳定性影响较小。从解剖学角度分析,胫骨前后肌、比目鱼肌和拇长屈肌都附着在腓骨上,行游离腓骨移植时,致使肌肉分离,降低术肢踝关节力量。拇长屈肌在步态支撑和进展阶段发挥重要作用,伸展时稳定跖趾关节,在支撑阶段结束时(即从步态周期的30%~55%)增加对前足的支撑力[14]。因此,血管化游离腓骨瓣移植术后踝关节稳定性减弱,肌力下降,导致跛行。除此之外,腓骨瓣修复下颌骨缺损术后为避免血管危象,多采取皮瓣移植区域绝对制动,不利于下肢功能的恢复[15]。术后肌腱周边血管内皮生长因子和基质金属蛋白酶含量升高,诱导新血管形成,降低肌腱稳定性,造成粘连;术后局部渗出形成瘢痕,致使关节僵硬,进一步引起踝关节活动受限、步态异常和拇趾背屈等功能障碍,延长功能恢复时间,增加病人负担[16]。
3.2 腓骨瓣修复下颌骨缺损术后综合康复训练的意义 综合康复训练包括深呼吸锻炼和康复运动两部分,康复运动包括踝关节运动、步行训练和爬楼梯训练等。研究显示,术后康复训练能有效加快病人康复进程,改善躯体功能,降低致残率[17]。本研究结果显示,综合康复训练能够有效预防腓骨瓣修复下颌骨缺损术后MCVT,改善病人下肢功能障碍。MCVT 是原发并局限于腓肠肌和比目鱼肌静脉丛的血栓形成,属于深静脉血栓形成(deep venous thrombosis,DVT)的周围型,可进一步发展为DVT 和肺栓塞,危及生命。本研究显示,综合康复训练能够预防MCVT,与其他学者研究结果[18-19]一致。足踝屈伸、环转运动和深呼吸锻炼用于骨科、妇科恶性肿瘤病人,能缓解术后肿胀,加快股静脉血流速度,降低MCVT 发生率。此外,深呼吸锻炼可提高股浅静脉的峰值血流速度,联合踝泵运动能够有效降低妇科术后DVT 风险,可能是因为小腿比目鱼肌和腓肠肌内存在许多静脉窦,综合康复训练依靠关节运动力量迫使肌肉泵向心回流,降低纤溶酶原激活物抑制剂,增强纤维溶性,有效预防MCVT。综合康复训练能够扩大踝关节活动范围、增加6MWT距离、改善病人术后平衡能力和步态异常,促进下肢功能的恢复,与其他研究结果[3]一致。Liu 等[3]认为简单的居家锻炼不仅可以增强踝关节内翻、外展、跖屈和背屈的活动度,保持术肢和健肢对称性,从而稳定步态,保持平衡,而且可以提高病人康复训练依从性。坚持步行和爬楼梯锻炼可以促进蛋白质、碳水化合物和微量元素合成,缓解四肢肿胀,避免肌腱粘连及关节僵硬,提高供体侧肢体稳定性和步行能力,改善病人下肢功能和出院后生活质量。
3.3 腓骨瓣修复下颌骨缺损术后综合康复训练注意事项 针对康复介入的时机,学者意见不一。早期研究显示,术后3 d 内游离皮瓣易因颈部运动出现血管危象,临床常在头部两侧使用沙袋固定或使用镇静剂以限制头颈部活动[20]。然而,长期卧床会导致压力性损伤、DVT 形成和肺部感染等并发症。Yang 等[21]建议术后第2 天床上坐起4 h,第3 天指导病人下床步行。Dort 等[22]认为,术后24 h 内尽早活动,可促进病人有效咳嗽和排痰,但缺少具体活动方案和充足证据。本研究认为保证血运至关重要,康复介入不宜过早,建议术后1~3 d 床上运动,术后第4 天起下床活动。鉴于术后48~96 h 动脉处于超敏期,易发生动脉痉挛,而术后96 h 后动脉进入恢复期,内膜逐渐愈合,此时是开展康复训练的时机,可降低血管危象风险。
综上所述,腓骨瓣修复下颌骨缺损术后病人开展综合康复训练是可行的,临床医护人员应积极指导病人进行深呼吸训练和功能锻炼,以有效预防MCVT 形成,改善机体功能,促使病人尽快回归家庭和社会。

