液压提升系统在上颌窦底内提升植骨同期种植中的效果评价
孟兆理 朱秀锋 鲁燕妮 徐博雅 贾相斌 常晓峰
上颌后牙区牙齿缺失后,由于上颌窦腔气化以及剩余牙槽嵴的废用性萎缩,在种植修复时常常会遇到剩余骨高度不足的情况[1]。上颌窦底提升术是一种经过长期验证并具有良好临床效果的解决方案[2~4],包括侧壁开窗上颌窦底提升术和经牙槽嵴顶上颌窦底提升术[5]。传统的经牙槽嵴顶上颌窦底提升术采用骨凿敲击法提升上颌窦底[6],存在发生轻微脑震荡、良性阵发性位置性眩晕的风险[7]。应用更加微创的上颌窦底提升方法具有重要临床意义。小样本短期前瞻性队列研究表明液压提升系统是一种有效且微创的经牙槽嵴顶上颌窦底提升方法[8],其采用专用工具利用液体压力提升上颌窦底粘膜,规避了骨凿敲击相关的并发症。本研究对使用液压提升系统行上颌后牙区经牙槽嵴顶上颌窦底提升植骨术并同期种植的临床效果进行总结分析,以期探讨一种高效、微创的手术方案。
资料和方法
1.临床资料
调查2015年8月至2019年12月于本院种植科接受上颌后牙区种植修复的患者进行回顾性分析。纳入标准:手术均由同一名经验丰富的种植专科医师完成;患者年龄>18 岁;上颌后牙区单颗位点上颌窦底提升;采用CAS-KIT 经牙槽嵴顶上颌窦底提升植骨并同期植入种植体;术前、术后即刻、骨结合后均拍摄X 线片;病历资料完整。排除标准:有上颌窦相关手术史者;上颌后牙区连续多牙位上颌窦底提升;上颌窦底剩余骨高度充足不需进行上颌窦提升;上颌窦底剩余骨高度不足而采用侧壁开窗上颌窦底提升植骨术或骨凿敲击法者;影像学资料不完整或影像不清晰。
按照上述纳入及排除标准,103例患者被纳入本研究,其中男性42 人、女性61 人,年龄20~76岁、平均47.78±14.17 岁。共计123 枚种植体纳入进行影像学测量及统计学分析。按照患者术前剩余骨高度(residual bone height,RBH)进行分组,A 组RBH<6 mm,B 组RBH>6 mm。其中A 组48 枚种植体,B 组75 枚种植体。种植牙位包括第一前磨牙位点3 个、第二前磨牙位点16 个、第一磨牙位点64个、第二磨牙位点40 个。术后采用单冠修复。
2.手术过程
患者术前1 h 口服阿莫西林0.5 g,术前即刻使用0.2%氯己定漱口水含漱3次,每次3 分钟。常规面颈部碘伏消毒、铺无菌单,4%盐酸阿替卡因经STA 行种植区域局部浸润麻醉后行牙槽嵴顶水平切口辅以邻牙龈沟松弛切口。翻瓣后充分暴露牙槽嵴顶,球钻定点后先锋钻穿通骨皮质,使用麻花钻备洞至距离窦底约2 mm,采用CAS 扩孔钻连接止动环后逐步备洞,直至穿通窦底皮质。进行Valsalva 试验检查是否发生黏膜穿孔,嘱患者放松,捏住患者两侧鼻翼使其无法经鼻呼吸,嘱其闭口鼓气,如有气泡从窝洞中溢出则说明存在黏膜穿孔。确认无气泡溢出后连接水囊装置,保证水管与种植窝洞口密贴无侧漏,使用注射器向上颌窦底推注无菌生理盐水,反复抽吸几次,利用液体压力将上颌窦底黏膜抬起,使用深度测量尺确认可用高度充足,再次使用Valsalva试验检查窦底黏膜完整性。使用专用器械将Bio-Oss 小颗粒骨粉植入上颌窦底黏膜下,然后植入骨水平种植体,确认种植体植入骨下约1 mm,连接覆盖螺丝后使用可吸收缝线间断缝合关闭创口。术后10 天复查检查创口愈合情况并拆线。术后6月行种植二期手术接入愈合基台。二期术后2 周取种植体水平印模,取模后2 周完成戴牙。
3.随访检查
(1)临床检查:修复完成后第一年内1月、3月、6月定期复查,此后每年复查1次。评估种植体是否成功,修复体有无崩瓷、破损、松动,种植体周围软组织有无黏膜红肿、渗出、溢脓等炎性表现。种植体成功标准按照Albrektsson 和Zarb 提出的标准判断[9]。
(2)影像学检查:种植术前(T0)所有患者均拍摄CBCT 评估剩余骨高度及窦底形态,术后即刻(T1)、二期术前(T3)均拍摄曲面体层X 线片。术后影像学检查上颌窦内出现液平面则说明存在术中未发现的穿孔。
由两位医生利用Minics 21.0 软件测量相关指标并取平均值作为最终结果:①术前剩余骨高度(图1 示);②上颌窦底提升高度(图2 示)。
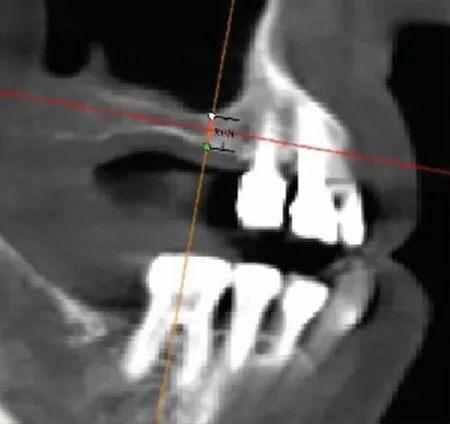
图1 术前剩余骨高度测量示意图
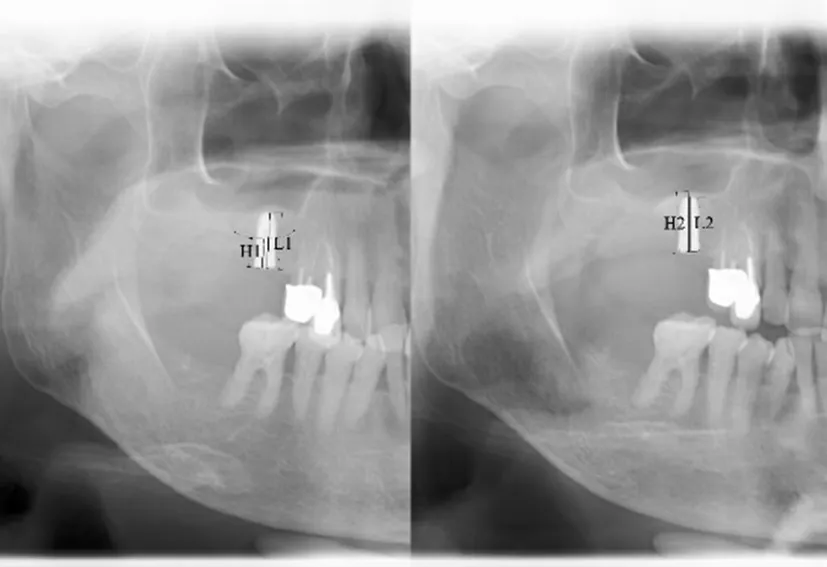
图2 二期手术前上颌窦底提升高度测量方法示意图
上颌窦底提升高度(H)计算方法:

注:L0为种植体长度(mm);L1为术后即刻曲断片示种植体影像长度(mm);L2为二期术前曲断片示种植体影像长度(mm);H1为术后即刻曲断片示种植体平台距窦底高度(mm);H2为二期术前曲断片示种植体平台距窦底高度(mm)。
4.统计方法
应用SPSS 26.0 软件进行统计学分析,计量资料采用平均值±标准差表示后利用t检验进行分析,计数资料采用卡方检验,显著性水平取α=0.05。
结 果
1.患者基线资料
患者术前3 mm<RBH<6 mm 者纳入A 组,6 mm<RBH<10 mm 者纳入B 组,对A、B 组患者的年龄、性别、种植位点、植入种植体直径及长度进行统计学分析比较,结果显示两组基线资料之间差异没有统计学意义(P>0.05),两组之间均衡可比。
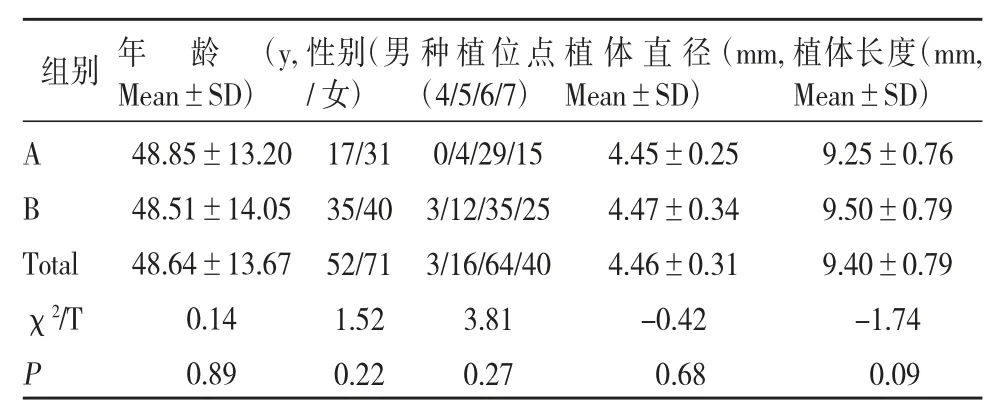
表1 患者年龄、性别、种植位点、植体直径、长度分布
2.种植术后上颌窦内黏膜穿孔
通过观察术后即刻X 线片,如果影像显示上颌窦内出现液平面,说明存在术中未发现的黏膜穿孔,共计穿孔6例(4.9%),其中A 组穿孔3例(6.3%)、B组穿孔3例(4.0%),两组的穿孔发生率差异无统计学意义(P>0.05)。
3.二期术前上颌窦底提升高度
将纳入的123 枚种植体的影像学资料进行测量统计,A 组术前剩余骨高度为4.85±0.85 mm,B 组术前剩余骨高度为7.36±0.85 mm。二期术前整体上颌窦底提升高度为4.98±2.11 mm,其中A 组平均提升6.31±1.63 mm,B 组平均提升4.12±1.94 mm,两组之间上颌窦底提升高度差异具有统计学意义(P<0.05)。
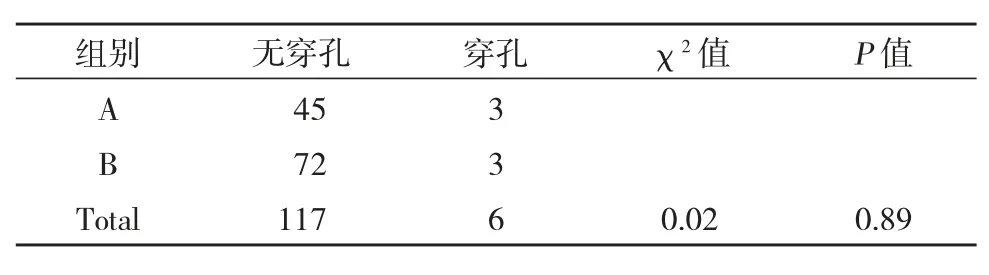
表2 A、B 组术后上颌窦黏膜穿孔发生率比较

表3 A、B 组之间二期术前上颌窦底提升高度(mm)
4.种植体成功率
本研究纳入103例患者,共计123 枚种植体,随访时间14.40~68.60 个月,平均随访时间为37.64±16.74 个月,其中A 组平均随访时间33.82±14.28 个月、B 组平均随访时间40.08±17.81 个月,随访期间所有种植体全部成功,种植体成功率均为100%。
讨 论
在种植修复时面对窦嵴距不足的情况目前有两种方法解决,包括应用短种植体或者通过上颌窦底提升植骨术改善可用骨高度[10]。短种植体具有避免复杂骨增量程序、缩短治疗疗程、节约手术费用、避免复杂骨增量的并发症的优点[11]。研究表明短种植体也可以取得良好的治疗效果,但需要更为精确的术前规划和严格的临床方案[12]。上颌窦底植骨种植是一种经过长期临床验证的、疗效确切的具有良好可预期性的治疗方案[2],根据提升手段的不同包括侧壁开窗上颌窦底提升植骨(又称外提升)和经牙槽嵴顶上颌窦底提升植骨(又称内提升)[5]。根据口腔种植治疗指南,上颌窦底剩余骨高度小于6 mm 时建议采用外提升术式,此种术式可以更好的暴露术野,充分提升上颌窦底黏膜,适用于提升高度大,连续缺牙的病例;而上颌窦底剩余骨高度大于6 mm的情况则建议采用内提升术式,此种术式提升窦底高度有限,适用于单牙缺失、提升高度较小的病例[13]。随着手术器械的发展,上颌窦内提升与外提升的界限并非绝对,在本研究中,剩余骨高度在4.85±0.85 mm 的病例经CAS-Kit 行上颌窦底内提升术也取得了较好的临床效果。这提示采用CAS-Kit 工具行上颌窦底内提升时剩余骨高度最低可为约3 mm,一方面保证了有效的上颌窦底提升高度,另一方面保证种植体的初期稳定性。
在选择何种上颌窦底提升术式时,剩余骨高度是一个重要的考量指标[14,15]。但其内在的本质内涵更在于目标提升高度。一般认为内提升术式目标提升高度约3 mm。在本研究中,纳入的123 枚种植体使用CAS-KIT 平均提高4.98 mm,在A 组中平均提升高度达到6.31 mm,基本可以满足大多数上颌后牙区种植位点需要,进一步拓宽了内提升术式的适应证。同时,通过采用CAS-KIT,一方面采用内提升手段可以有效规避外提升术式相关的手术并发症;另一方面相较于骨凿敲击提升法可以规避敲击带来的不适以及发生良性阵发性位置性眩晕的风险。
上颌窦相关解剖因素也会影响术式的选择。系统综述显示上颌窦内分隔平均发生率为33.2%[16],并且分隔的存在与较高的上颌窦粘膜穿孔风险密切相关[17]。当分隔位置需行上颌窦底提升时,内提升术式常无法操作,此时需要采用外提升术式充分显露分隔以避免上颌窦粘膜穿孔并发症的发生。上颌窦底形态也影响着术式的选择,邱立新等将CBCT 冠状面上颌窦底形态分为尖圆型、卵圆型、圆型、低平型及不规则型五型,并建议尖圆型上颌窦底形态采用外提升术式,卵圆型或圆型上颌窦底形态可以采用内提升或外提升术式,低平型或不规则型则建议外提升术式且要较大的开窗孔[18]。
上颌窦黏膜穿孔是上颌窦提升术的常见手术并发症[19],文献报道上颌窦底提升术中黏膜穿孔率平均为19.5%[2]。内提升术式上颌窦黏膜穿孔发生率之所以会高于外提升术式,其原因主要是内提升术是在盲视下操作,高度依赖医生的经验及手感;而外提升术式可以充分暴露术野,在医生直视下操作,可以有效规避穿孔的发生。在本研究中,整体黏膜穿孔发生率为4.9%,其中A 组穿孔发生率为6.3%,B 组穿孔发生率为4.0%,均显著低于文献报道。分析其原因,一方面得益于CAS 钻的设计,其设计在磨削窦底皮质过程中可以形成圆锥形骨屏障保护窦底黏膜;另一方面得益于其提升黏膜的方式,采用向窝洞内推注生理盐水的方式通过液体压力可以对窦底黏膜均匀施压,避免局部压力过于集中导致黏膜破裂穿孔。同时本研究结果显示A 组的黏膜穿孔发生率高于B 组,这主要是因为A 组提升骨高度显著高于B 组提升骨高度(P<0.05)。提升高度越高意味着窦底黏膜分离范围越大,在液压提升过程中黏膜穿孔的可能性越大。
CAS-KIT 液压提升系统用于上颌窦底内提升术也存在固有的缺点。首先在液压提升过程中,因为液体向窦底黏膜均匀施压,虽然具有避免黏膜穿孔的优点,但同时由于窦底黏膜与窦底骨质之间的黏着力在不同位置不甚相同,存在种植位点四周黏膜提升范围不一致的可能,从而导致植骨区偏离种植体根尖中心位置。其次该系统与种植窝洞连接处为橡胶头,存在橡胶头不易固定密合从而导致液体通过橡胶头与骨壁之间缝隙从而释放压力的缺点。并且该工具不适用于同侧连续牙位上颌窦底提升,其液压系统依赖于液体压力经种植窝洞向窦底黏膜传导,连续牙位的提升因压力会经由相邻窝洞释放使其无法均匀施加于窦底黏膜达到提升的目的而无法应用。此外对于上颌窦内特殊解剖结构也会对该手术方式产生影响,如存在上颌窦分隔时或上颌窦粘膜异常增厚时会因粘膜无法分离或张力过大而导致该术式应用受限。
水囊法是另外一种采用液压提升上颌窦底黏膜的方法[20],相较于CAS-KIT,该方法通过将水囊置于上颌窦内,规避了由于牙槽嵴顶不平整引起的液体侧漏问题,同时因该方法利用水囊扩张提升上颌窦底黏膜,对于连续多牙位的上颌窦底提升同样可以应用。但该方法操作相对繁琐,临床上普及率不是很高。
结论:本研究说明,CAS-KIT 是一种有效的上颌窦底提升工具,采用CAS-KIT 行上颌窦底提升植骨术并同期植入种植体是一种微创、种植体存活率高、具良好可预期性的术式。

