管状腺癌伴有黏液腺癌分化结直肠癌临床病理与免疫组织化学特征
朱燕燕, 蒋 艳, 杨小苗, 申成香, 怀建国
芜湖市第一人民医院 病理科,安徽 芜湖241000
结直肠癌(colorectal cancer,CRC)为常见的消化系统恶性肿瘤之一,全球每年约有140 万CRC 新发病例[1]。 CRC 位居我国恶性肿瘤发病率第3 位,病死率第5 位[2]。 目前认为CRC 的发病机制主要有两种途径[3-5]:以癌基因和抑癌基因为代表的染色体不稳定性途径;错配修复蛋白(mismatch repair protein,MMRP)失活引起的DNA 错配修复功能异常,复制出现错误并且不断积累,进而导致微卫星不稳定性(microsatellite instability,MSI)途径。 约15% CRC 与MSI 途径相关。 管状腺癌为CRC 中常见的组织学类型,而黏液腺癌为CRC 中一种特殊的组织学类型,亚洲发病率较低。 黏液腺癌细胞外黏液形成大的黏液湖,其中混有肿瘤细胞,黏液可以水解癌细胞周围的蛋白多糖与胶原纤维,破坏基膜屏障结构,黏液具有很强的游走性和转移性,有利于癌细胞的浸润和转移[6]。 通常把管状腺癌中伴有黏液腺癌成分,但黏液量<50%的CRC 称为管状腺癌伴有黏液腺癌分化CRC[7]。 本研究旨在探讨管状腺癌伴有黏液腺癌分化CRC 临床病理及免疫组织化学特征。 现报道如下。
1 对象与方法
1.1 研究对象 选取芜湖市第一人民医院自2018 年1 月至2022 年6 月收治的181 例CRC 患者为研究对象。 纳入标准:术前均未行放、化疗及其他治疗;均进行手术切除。 排除标准:原位癌者;复发性及转移性CRC 者。 根据不同病理类型将其分为管状腺癌伴有黏液腺癌分化CRC 组(n =33)、黏液腺癌组(n =17)、管状腺癌组(n =131)。 本研究经医院伦理委员会批准。
1.2 研究方法 所有患者的标本均经10%中性福尔马林溶液固定,石蜡包埋切片。 以3 ~4 μm 连续切片,进行HE 染色。 切片、烤片、脱蜡、水化后PBS冲洗。 过氧化物酶阻断剂去除内源性过氧化物酶活性后,加入一抗,MLH1(鼠单抗ESO5)、MSH2(鼠单抗MX061)、MSH6(鼠单抗MX056)、PMS2(兔单抗EP51)、P53(鼠单抗MX008),DAB 显色。 后用苏木精复染、脱水、透明及封片。 所有抗体、试剂盒和显色剂均购自福州迈新生物技术开发有限公司。 所有免疫组织化学染色切片均设阳性对照及阴性对照。
1.3 观察指标 MLH1、MSH2、MSH6、PMS2 均定位于细胞核,呈黄色或棕黄色颗粒为阳性表达,所有肿瘤细胞核全部不着色判定为表达缺失。MLH1、MSH2、MSH6、PMS2 蛋白中任意1 种缺失即可判定为MSI。 P53 为细胞核呈黄色或者棕黄色颗粒,按阳性细胞所占比例分为:0 分,占比≤10%;1 分,11% ~25%;2 分,26% ~50%;3 分,占比>50%。 分数≤1 分为阴性,分数>1 分为阳性。
1.4 统计学方法 采用SPSS 17.0 统计学软件对数据进行处理。 计数资料用例(百分率)表示,组间比较采用χ2检验。 以P <0.05 为差异有统计学意义。
2 结果
2.1 管状腺癌伴有黏液腺癌分化CRC 组与管状腺癌组临床病理特征比较 管状腺癌伴有黏液腺癌分化CRC 组患者肿瘤最大径≥4.5 cm、发生在右半结肠比例均高于管状腺癌组,P53 阳性表达比例低于管状腺癌组,差异均有统计学意义(P <0.05)。两组患者年龄、性别、肿瘤浸润深度、淋巴结转移、脉管侵犯及MMRP 缺失比较,差异均无统计学意义(P >0.05)。 见表1。
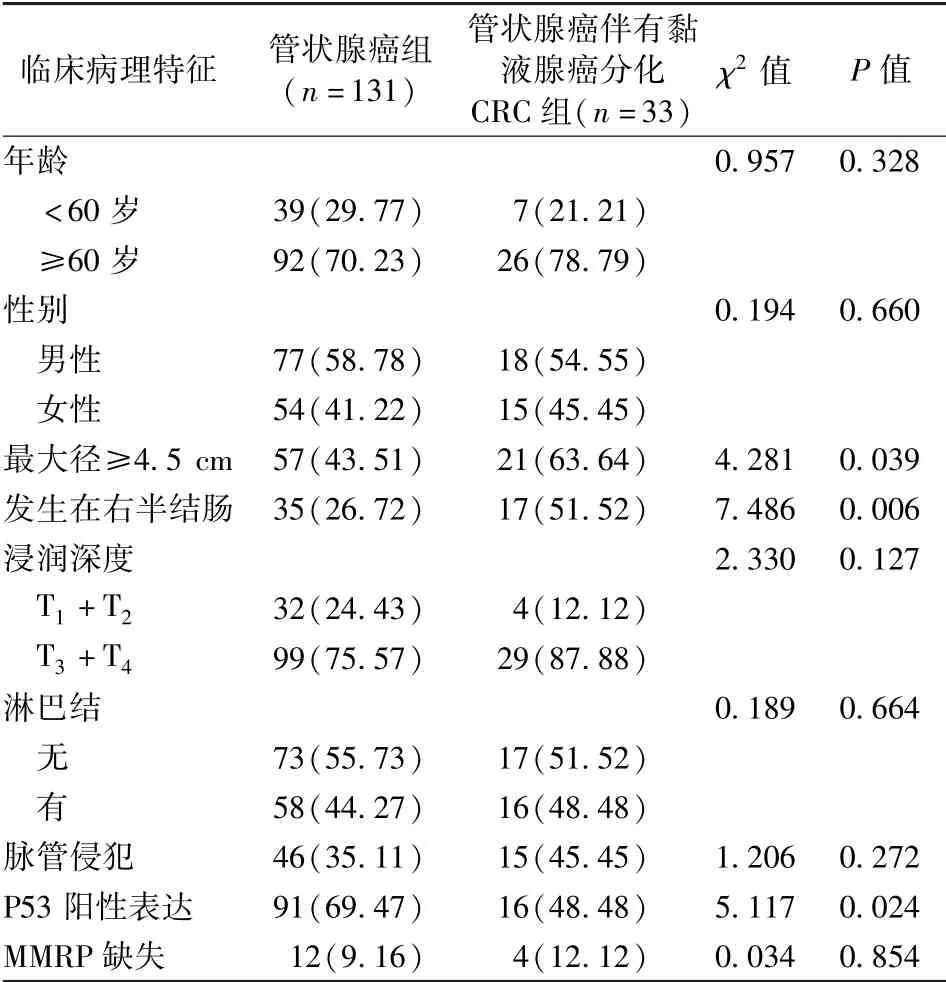
表1 管状腺癌伴有黏液腺癌分化CRC 组与管状腺癌组临床病理特征比较/例(百分率/%)
2.2 管状腺癌伴有黏液腺癌分化CRC 组与黏液腺癌组临床病理特征比较 管状腺癌伴有黏液腺癌分化CRC 组与黏液腺癌组患者年龄、性别、肿瘤最大径、发生部位、肿瘤浸润深度、淋巴结转移、脉管侵犯、P53 表达及MMRP 缺失比较,差异均无统计学意义(P >0.05)。 见表2。
2.3 管状腺癌组与黏液腺癌组临床病理特征比较 黏液腺癌组患者肿瘤最大径≥4.5 cm、发生在右半肠、肿瘤浸润深度为T3+T4比例高于管状腺癌组,P53 阳性表达比例低于管状腺癌组,差异均有统计学意义(P <0.05)。 两组患者年龄、性别、淋巴结转移、脉管侵犯及MMRP 缺失方面比较,差异均无统计学意义(P >0.05)。 见表3。
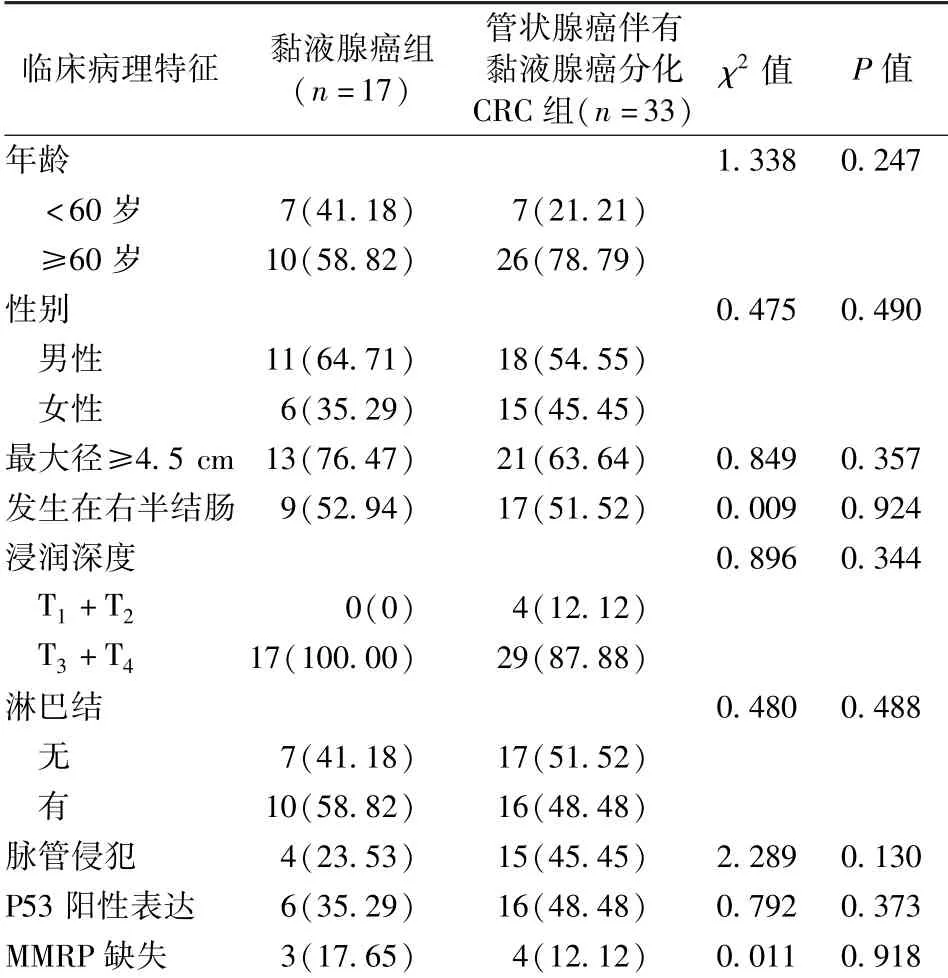
表2 管状腺癌伴有黏液腺癌分化CRC 组与黏液腺癌组临床病理特征比较/例(百分率/%)
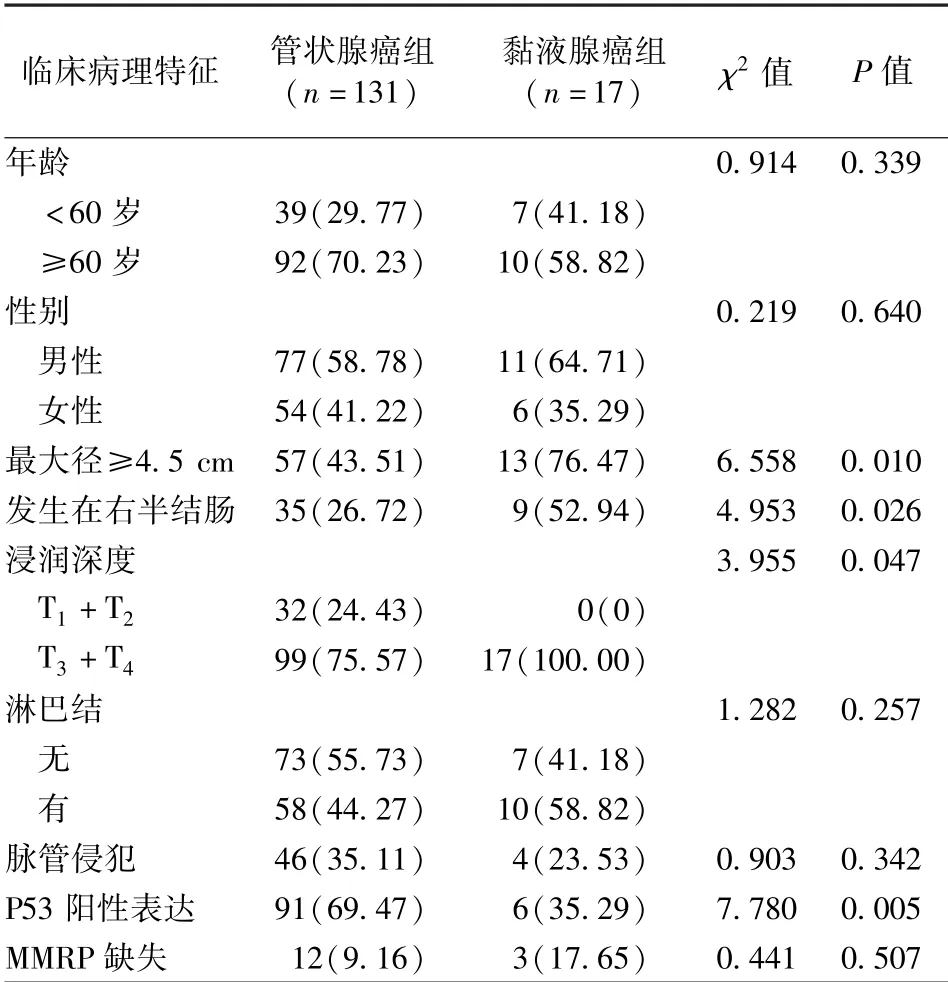
表3 管状腺癌组与黏液腺癌组临床病理特征比较/例(百分率/%)
2.4 3 组患者复发/转移发生率比较 共158 例CRC 患者完成随访。 其中,管状腺癌伴有黏液腺癌分化CRC 27 例,黏液腺癌14 例,管状腺癌117 例。管状腺癌伴有黏液腺癌分化CRC 患者出现肝内转移4 例。 黏液腺癌患者出现肝内转移1 例,复发1 例。管状腺癌患者出现复发3 例,肝内转移4 例,卵巢转移1 例,小肠转移1 例。 管状腺癌伴有黏液腺癌分化CRC、黏液腺癌、管状腺癌患者复发/转移发生率分别为14.81% (4/27)、14.29% (2/14)、7.70%(9/117),两两比较,差异均无统计学意义(P >0.05)。
3 讨论
多项研究表明,与管状腺癌相比,黏液腺癌发病年龄较小,好发于右半结肠,肿瘤体积更大,T 分期与淋巴结转移比例均较高,肿瘤分化较差,P53 突变率低,化疗效果较差[7-9]。 实际工作中,有相当一部分比例CRC 患者的组织学类型介于管状腺癌与黏液腺癌之间,即管状腺癌伴有黏液腺癌分化CRC。
有研究显示,黏液腺癌多发于右半结肠[10-11]。Wang 等[12]对1 083 例结直肠黏液腺癌患者进行了黏液含量比例的测定研究,分析得出黏液含量比例与肿瘤直径、肿瘤位置相关,其中右半结肠肿瘤直径越大,黏液含量越高。 Gonzalez 等[13]研究发现,管状腺癌与黏液腺癌分子特征差别较大,但这种独特的分子特征与黏液成分含量多少无关。 本研究结果显示,管状腺癌组P53 阳性表达比例高于黏液腺癌组、管状腺癌伴有黏液腺癌分化CRC 组,差异均有统计学意义(P <0.05);管状腺癌伴有黏液腺癌分化CRC 组与黏液腺癌组患者P53 阳性表达比例比较,差异无统计学意义(P >0.05)。 这说明,P53 表达情况与黏液含量无关。 本研究结果显示,管状腺癌伴有黏液腺癌分化CRC 组、黏液腺癌组、管状腺癌组 MMRP 缺失率分别为12.12%、17.65%、9.16%。 这表明,黏液腺癌患者中MMRP缺失率最高,与一项meta 分析结论中黏液腺癌患者中出现MSI 比例更高相一致[14]。 张前等[15]研究发现,黏液腺癌中MMRP 表达缺失主要以MLH1 与PMS2 共同缺失为主。 在MMRP 表达方面,管状腺癌伴有黏液腺癌分化CRC 更接近于黏液腺癌。Mehat 等[16]研究认为,具有黏液成分的CRC 与常规CRC 相比,预后无显著差异。 本研究不足之处在于纳入的管状腺癌伴有黏液腺癌分化CRC 患者较少,对临床远期疗效的研究证据不足,仍需进行深入研究。
综上所述,管状腺癌伴有黏液腺癌分化CRC与黏液腺癌均好发于右半结肠,肿瘤较大,P53 突变率较低,以上特征均与是否含有黏液相关,与黏液量是否>50%无关。

