髋臼加盖技术联合全髋关节置换术对发育性髋脱位患者双下肢长度差异的影响①
张 成
(佳木斯骨科医院,黑龙江 佳木斯 154002)
发育性髋臼脱位主要以髋臼浅薄、外上方出现骨缺损,受病情影响出现继发性关节炎时,临床大多给予全髋关节置换术进行治疗,但目前针对全髋关节置换术中对患者骨缺损的处理方法尚未达成一致,主要处理方式包含髋臼内陷术、臼杯高旋转中心放置技术以及髋臼加盖技术[1,2]。但针对不同严重程度的发育性髋脱位患者,方式不同,疗效也同样存在差异[3]。研究显示,与其他两种治疗方式相比,髋臼加盖技术的应用能够满足严重发育性髋脱位患者髋臼周围骨量较少,手术大多选择小臼进行,因此术中只能使用小型号股骨头以及较薄的聚乙烯内衬,使用其他方法对骨缺损进行补充,会在一定程度上增加术后脱位风险,造成手术失败[4,5]。本研究将髋臼加盖技术作为主要治疗手段与全髋关节置换术联合用于收治的46例发育性髋脱位患者,并对治疗后患者双下肢长度差异进行分析。现报道如下。
1 资料与方法
1.1 一般资料
本研究选取2018-01~2019-01在佳木斯骨科医院进行就诊的发育性髋脱位患者46例为研究对象,男16例、女30例,其中右髋脱位26例,左髋脱位20例,年龄24~62岁,平均(32.14±4.18)岁,身高:155~184cm,平均(168.44±18.75)cm,体质量:48~86kg,平均(67.25±2.48)kg,合并症:高血压24例、高血脂8例、糖尿病14例,Crowe分型:Ⅱ型:21例、Ⅲ型:10例、Ⅳ型:15例。纳入标准:①经我院影像学相关检查显示患者均为发育性髋脱位;②无手术禁忌证的患者;③患者、家属均签署同意书。排除标准:①对手术不能耐受的患者;②合并恶性肿瘤的患者;③存在出血倾向或凝血功能异常的患者;④更换手术方案或不能参与研究全过程的患者。排除标准:①不能遵循本研究要求进行或中途更换手术方案的患者;②在研究过程中出现严重并发症或不良反应的患者;③主动提出退出本研究的患者;④不能进行术后随访或在研究过程中失访的患者。
1.2 方法
1.2.1 手术方法:体位:侧卧位;麻醉方式:全麻;操作步骤:以后外侧入路,逐层切开,小转子上1cm左右处切除股骨头,并暴露髋臼,首先以最小号磨锉加深髋臼,之后保持40°~45°外展、10°~20°前倾,将髋臼磨锉至大小合适,髋臼外上方骨缺损处取股骨头行加盖植骨,采用多枚螺钉或钢板对植骨块进行固定,植骨块与髂骨之间若存在缝隙,则需植入自体颗粒骨,固定好之后再次磨锉髋臼,并安放大小合适的髋臼杯,采用30枚螺钉进行固定。
1.2.2 术后处理:术后给予患者抗感染治疗,同时给予患者低分子肝素作抗深静脉血栓处理,在其出院后1、3、6、12、24个月分别针对患者髋关节功能、双下肢长度差值以及髋关节旋转中心等指标进行定期复查。
1.3 观察指标
(1)治疗前后髋关节功能评分。采用Harris髋关节评分(HHS)评价患者治疗前、后1、3、6个月以及1年的髋关节功能状态,优:90≤总分<100分,良:80分≤总分<90分,中等:70分≤总分<80分,总分<70分为差。(2)手术前后患者髋关节旋转中心测量指标变化情况。采用Pagnano法定位患者真实旋转中心,同时患者股骨头中心为实际旋转中心,借助软件测量患者实际旋转中心与真实旋转中心之间的水平以及垂直距离。(3)对比治疗前后双下肢长度差异。在治疗前后测量患者双下肢长度,患者保持平卧,医师以软尺测量患者髂前上棘-内踝尖间的长度,并计算双下肢长度相对差值以及绝对差值。(4)对比治疗前后患者生活质量评分。分别在治疗前、治疗后3个月、6个月以及12个月以SF-36(健康调查简表)对患者生活质量状况进行评估,包括生理机能、精力、精神健康等8个项目,总分100分,患者生活质量与得分呈正相关。(5)对比治疗前后患者自理能力评分。分别在治疗前、治疗后3个月、6个月以及12个月以日常生活能力(ADL)量表进行评估,总分100分,100分>总分≥60 分为良;60分>总分≥40 分为中度功能障碍;40分>总分≥20 分为重度功能障碍;总分<20分为完全残疾。
1.4 统计学方法
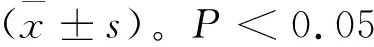
2 结果
2.1 治疗前后髋关节评分比较
治疗前后患者髋关节功能评分对比,差异有统计学意义(P<0.05)。见表1。
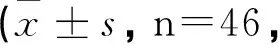
表1 治疗前后髋关节评分分)
2.2 手术前后患者髋关节旋转中心测量指标变化情况
术后立即对患者采用X线评估实际旋转中心与真实旋转中心的水平距离与垂直距离,与术前相比,差异具有统计学意义(P<0.05),见表2。
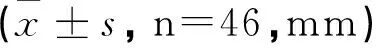
表2 手术前后患者髋关节旋转中心测量指标变化情况
2.3 对比治疗前后双下肢长度差异比较
治疗前后患者双下肢长度相对差值以及绝对差值对比差异有统计学意义(P<0.05)。见表3。
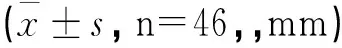
表3 治疗前后双下肢长度差异比较
2.4 治疗前后患者生活质量评分比较
治疗后3个月、6个月以及12个月患者的躯体活动、角色功能、社会功能以及整体生活质量等评分均高于治疗前,差异有统计学意义(P<0.05)。见表4。
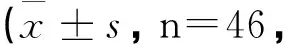
表4 治疗前后患者生活质量以及自理能力评分比较分)
2.5 治疗前后患者自理能力评分比较
与治疗前相比,患者治疗后3、6、12个月的自理能力均较高,差异有统计学意义(P<0.05)。见表5。
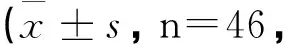
表5 治疗前后患者自理能力评分比较分)
3 讨论
临床针对发育性髋脱位患者的主要治疗目的为通过手术帮助患者重建关节力学机制,采用假体或金属固定的方式补充骨缺损部位,但研究显示,小号髋臼假体手术操作难度较高、患者在术后出现并发症的风险较高,同时存在采用金属帮助定制假体的费用较高,因此不能广泛用于临床治疗[6]。髋臼加盖技术是临床应用时间相对较长的手术,主要对髋臼浅、小,且前、上以及后缘不能有效覆盖股骨头的先天性髋关节脱位患者进行治疗,该手术以人工操作将患者髋臼上半圆部分植骨,以对髋臼进行加宽、加深,帮助稳定关节。髋臼加盖技术使用的是在术中截取的自体骨修型后重建,能够使用大臼和较大型号的股骨头,在一定程度上能够建简便手术操作,降低患者手术风险,提高手术成功率。但若将大号臼杯置于真臼,多数病情较严重的患者在术后发现真臼上方仍存在大块骨损伤,手术效果较差,且存在一定局限性。髋臼加盖技术术后早期患者的髋臼稳定性较好,但远期预后中患者髋臼稳定性是目前评估手术效果的重要因素之一[7]。髋臼形成术在临床应用中常与髋臼加盖技术进行联合,该手术主要在患者髋臼上方作不完全髂骨截骨操作,并向下清除远侧骨块,之后在髋臼顶骨缝中嵌入植骨,以此达到减小髋臼倾斜程度,并增加髋臼对股骨头的覆盖面,以达到帮助增加复位骨头的稳定性。
本研究结果显示,治疗前后患者髋关节功能评分对比,差异有统计学意义(P<0.05);术后立即对患者采用X线评估实际旋转中心与真实旋转中心的水平距离与垂直距离,与术前相比,差异具有统计学意义(P<0.05);治疗前后患者双下肢长度相对差值以及绝对差值对比差异有统计学意义(P<0.05),表明,采用髋臼加盖技术行全髋关节置换术对缩短发育性髋臼脱位患者双下肢长度之间的差值具有积极作用,同时对改善患者髋关节功能具有重要作用。针对本研究结果进行分析发现:如果髋关节旋转中心处于高位,则会增加臼杯与髂骨之间的应力,影响臼杯稳定性,容易在术后导致臼杯早期松动,影响手术效果[8]。同时,臼杯针对宿骨的覆盖率应在70%以上,以此避免植骨块受力过大导致过度吸收、塌陷,进而使臼杯松动[9]。本研究结果显示,治疗后3个月、6个月以及12个月患者的躯体活动、角色功能、社会功能以及整体生活质量等评分均高于治疗前,差异有统计学意义(P<0.05);与治疗前相比,患者治疗后3、6、12个月的自理能力均较高,差异有统计学意义(P<0.05),提示,采用髋臼加盖技术行全髋关节置换术对提升患者预后长期生活质量以及自理能力效果显著。原因在于:通过提升髋关节功能并稳定髋臼,降低患者在术后出现再次脱落的风险,对手术效果有所保障,将上述两种方式进行有效联合,不仅在手术安全性方面有所保障,与胡兴[10]等的研究结论具有相似性。
综上所述,采用髋臼加盖技术行全髋关节置换术,并对术后患者双下肢长度差异进行分析,发现髋臼加盖技术在改善患者髋关节功能以及缩短发育性髋臼脱位患者双下肢长度差效果确切,与其他技术相比安全性更高,值得推广。

