CT与MRI在诊断早期强直性脊柱炎骶髂关节病变中的临床意义
岳昌明,雷文亭,黄依莲
(1.商城县人民医院 影像科,河南 信阳 465350;2.信阳市中心医院 医学影像科,河南 信阳 464000)
强直性脊柱炎(ankylosing spondylitis,AS)为一种以脊柱为附着点的慢性自身免疫性炎症,多发于男性青壮年,早期无明显特征,发病隐匿,病情进展慢,易被忽视,如未及时得到诊治,可进一步发生髋关节软骨退行性改变、周围结构纤维化等严重疾病,对患者身体健康、生活质量造成严重影响,因此,临床应尽早进行有效诊断并给予治疗措施,以改善预后[1-2]。以往临床常采用HLA-B27阳性检测结合X光片等进行诊断,虽准确率较高,但操作较为复杂[3]。随着影像学技术不断发展,计算机断层扫描(computed tomography,CT)、磁共振成像(magnetic resonance imaging,MRI)等方法已逐渐应用于AS相关检查中,具有无辐射性、操作简便等优点,对于软组织分辨率较高,可清晰观察X光片无法显示的滑膜、软骨等病变情况[4]。本研究选取148例商城县人民医院疑似AS骶髂关节病变患者,旨在探讨CT、MRI的诊断价值。
1 资料与方法
1.1 资料与方法选取148例商城县人民医院2019年7月至2021年7月就诊的疑似AS骶髂关节病变患者,其中男103例,女45例,年龄23~42(29.35±2.18)岁,体质量指数20.2~26.9(23.63±1.07)kg·m-2。本研究经医院医学伦理委员会批准。
1.2 纳入及排除标准(1)纳入标准:伴有臀部、骶髂及大腿后侧隐痛等症状;可接受CT、MRI检查;签署知情同意书。(2)合并椎间盘突出、骨关节炎等其他脊柱疾病;合并其他骶关节疾病;合并精神疾病无法配合;合并肾、肝功能障碍;合并造血系统严重疾病;合并恶性肿瘤。
1.3 检查方法
1.3.1CT 采用Siemens 16层CT扫描仪进行检查,调节参数设置电压为120 kV,电流为300 mAs,层厚为5 m,重建层厚为1.25 mm,螺距为1.0,准直为0.6 mm,矩阵为512×512,对髂嵴至股骨小转子之间行各向同性扫描,经后台工作站处理图像。
1.3.2MRI 采用Siemens 1.5 T超导MRI扫描仪进行检查,选取脊柱线圈,获取短时反转恢复序列(short time of inversion recovery,STIR)扫描参数。T1WI:层厚为3 mm,层间距为0 mm,回波时间(time of echo,TE)为18 ms。T2WI:TE为100 ms。STIR:重复时间(time of repetition,TR)为1 500 ms,TE为15 ms,反转时间(inversion time,TI)为160 ms。引导患者处仰卧位,对患者双侧骶髂关节进行扫描。
1.4 诊断标准
1.4.1CT 图像可见异常骶髂关节面凹凸不平,关节面下骨质存在小囊样变,关节处具有骨质硬化、增生等,即判定为AS骶髂关节病变。
1.4.2MRI MRI检查图像除CT征象外,可见骶髂关节面下骨髓水肿、关节软骨不规则、脂肪堆积、变窄、增厚、关节积液、信号异常等特征,增强病例存在滑膜强化、增厚等现象,即判定为AS骶髂关节病变。
1.5 观察指标(1)CT、MRI检查影像学检查结果。(2)CT、MRI检查单独、联合诊断结果,联合诊断结果采用并联原则。(3)CT、MRI检查单独、联合诊断效能,包括准确率、灵敏度、特异度、阳性预测值、阴性预测值、误诊率、漏诊率。(4)CT、MRI检查单独、联合诊断对不同病理特征检出率。
1.6 统计学方法采用SPSS 22.0统计软件处理数据,计数资料用频数和百分数(%)表示,两组间比较行χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 CT、MRI检查影像学结果CT扫描显示,46例患者出现关节面硬化,49例患者骶髂出现关节面、关节面下小囊状骨质破坏、侵蚀,破坏区域周围骨密度呈硬化、增高。MRI扫描显示,48例患者出现骶髂关节面硬化,表现为所有序列骨性关节面下低信号,增强扫描未见强化;53例患者骶髂关节面下存在破坏、缺损,T1WI呈低信号,T2WI呈低信号或等信号,STIR呈稍高信号,经增强扫描后,T1WI大多数呈强化;骨破坏性病灶周围呈环状低信号。见图1、2。
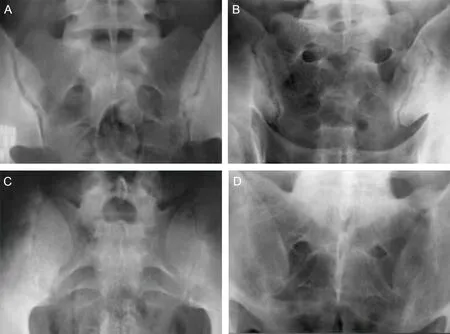
注:A为0~Ⅰ级;B为Ⅱ级;C为Ⅲ级;D为Ⅳ级。

图2 早期AS骶髂关节病变MRI表现
2.2 CT、MRI单独、联合诊断结果检查显示,148例疑似AS骶髂关节病变患者中,共确诊115例;经CT检查结果显示,共确诊98例。MRI检查共确诊101例,联合检查确诊113例。见表1。
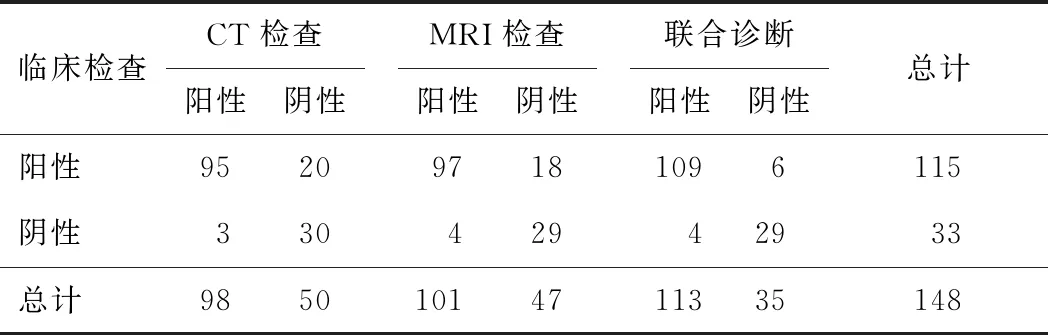
表1 CT、MRI单独、联合诊断结果
2.3 CT、MRI单独、联合诊断效能CT检查、MRI检查间诊断灵敏度、特异度、准确率、漏诊率、误诊率比较差异无统计学意义(P>0.05)。与CT、MRI检查单独诊断比较,联合诊断灵敏度、准确率较高,漏诊率较低,差异有统计学意义(P<0.05)。见表2。
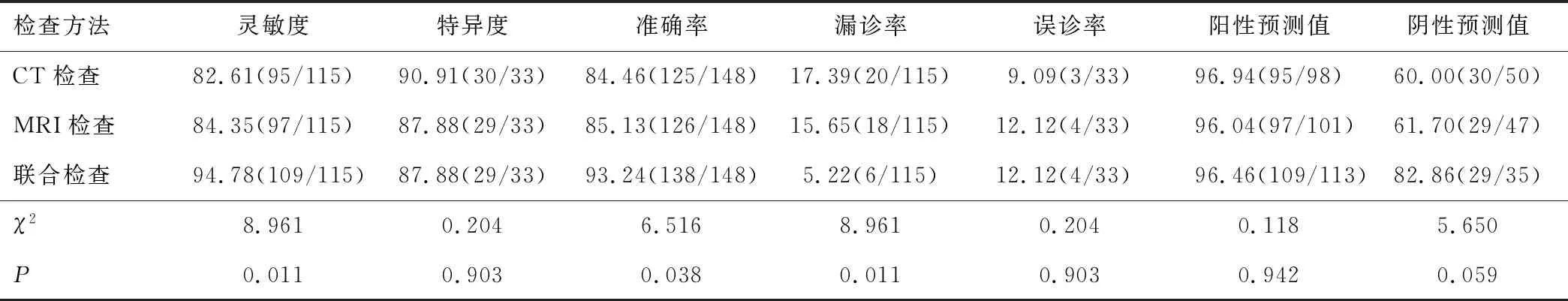
表2 CT、MRI单独、联合诊断效能[n(%)]
2.4 CT、MRI单独、联合诊断对AS病理特征检出率经临床检查结果显示,关节面下骨质囊变94处,关节面硬化98处,关节面侵蚀86处,关节间隙扩大或狭窄102处。CT检查、MRI检查间AS病理特征检出率比较差异无统计学意义(P>0.05)。与CT、MRI检查单独诊断比较,联合诊断对于关节面下骨质囊变、关节面侵蚀检出率较高,差异有统计学意义(P<0.05)。见表3。
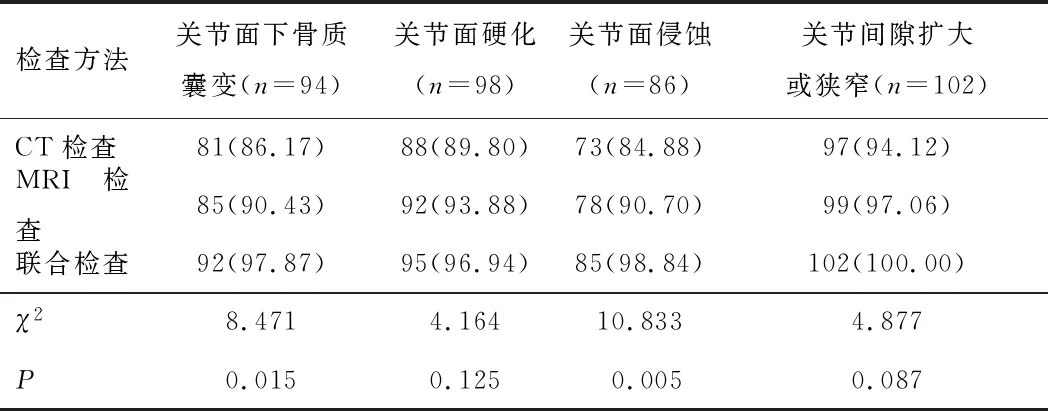
表3 CT、MRI单独、联合诊断对AS病理特征检出率[n(%)]
3 讨论
AS为临床常见的脊柱关节疾病,18~40岁男性为疾病高发人群,临床症状多表现为背部晨起疼痛、僵硬,活动后明显减轻,并伴有四肢乏力、消瘦等症状,如未得到及时有效治疗,轻者可形成脊柱变性,重者可造成脊柱残疾,严重影响患者生活质量,因此,临床应尽早定性诊断,以制定相应治疗方案,降低致残率,改善预后[5]。
临床对于早期AS常采用影像学图像联合临床特征、血液检查等进行诊断,以往主要采用X线作为主要的影像学方案,具有价格低廉、辐射低等优点,对于AS Ⅲ级、Ⅳ级骶髂关节炎诊断符合率较高,但由于骶髂关节解剖结构较为特殊,X线仅能显示部分关节面切线,且X线分辨率较低,加之肠道容物造成干扰,致使X线诊断准确率受到影响[6]。CT检查相对于X线具有较高的分辨率,可有效对骶髂关节表面层进行扫描,清晰显示关节硬化、间隙狭窄、增宽等特征[7]。刘国庆等[8]研究表明,CT检查对于AS骶髂关节病变诊断符合率可达85.62%,优于X线检查。本研究结果显示,采用CT对疑似AS骶髂关节病变患者进行检查,其诊断准确率为84.46%,提示临床可通过CT对AS骶髂关节病变进行初步检查,对于早期诊断具有一定价值。分析其原因可能在于,CT检查具有较高的密度分辨率,且不受肠内组织重叠干扰,可有效观察骶髂关节细微病变,准确显示关节面侵蚀、囊变及软组织肿胀等[9]。
MRI检查目前已广泛应用于AS检查中,可清晰显示病变组织周围肿胀、滑膜增厚等,具有显示病变周围空间分布的能力,可同时获得多方位断层图像,从而清晰观察骶髂关节病变,具有较好的软组织分辨率,且MRI可准确显示骶髂关节结构变化、脂肪沉积等非骨性变化情况[10]。黄振国等[11]研究表明,MRI联合CT检查可有效提高AS骶髂关节病变检出率。本研究显示,CT、MRI检查联合诊断准确率显著高于单独检查,有助于临床降低漏诊率。分析其原因可能在于,MRI具有较高的软组织分辨率,能在CT检查未发现骨破坏前,显示骶髂关节病变情况,且可根据增强扫描变化程度判断疾病稳定性,但由于MRI在上骨皮质呈较弱的低信号,且空间分辨率低于CT检查,故对于AS引起的微小皮质侵蚀、破坏方面灵敏度低于CT检查,因此,二者联合可相互弥补不足,从而提高诊断准确率[12]。此外,本研究还显示,CT、MRI检查联合诊断对于AS病理特征检出率优于单独检查,提示临床可通过联合检查进行早期诊断,提高诊断准确率。
综上所述,CT、MRI联合检查AS骶髂关节病变可有效提高诊断效能,为临床早期诊断、制定治疗方案提供可靠依据。

