血清TNF-α、IL-6、IL-8水平与老年高血压性视网膜病变的相关性
杨秀丽 李爽乐 彭璟 曾洪波 刘利丽
(自贡市第一人民医院眼科,四川 自贡 643000)
高血压性视网膜病变(HRP)是高血压患者常见并发症之一,是因长期高动脉血压导致的眼底血管结构和功能改变,可严重损伤患者视力〔1〕;另外,HRP也与脑卒中、冠心病等疾病密切相关,用于部分心脑血管疾病的风险预测〔2〕。老年因基础疾病较多、血压更难控制等因素,HRP发病风险相对更高,病情也更重〔3〕,因此,对老年患者进行HRP筛查具有重要临床意义。目前,HRP病因病机尚不完全明晰,近年来有研究认为慢性炎症可能参与HRP的发生〔4〕。肿瘤坏死因子(TNF)-α、白细胞介素(IL)-6、IL-8是常见的炎症因子指标,临床获取便捷,已被证实参与糖尿病视网膜病变(DR)、增生性玻璃体视网膜病变(PVR)等多种眼科疾病的发生发展〔5,6〕。本研究旨在探究血清TNF-α、IL-6、IL-8水平与老年HRP的相关性。
1 对象与方法
1.1研究对象 本研究为前瞻性研究,所有入组患者知情、同意且自愿参与研究。选取2020年5月至2021年10月自贡市第一人民医院收治的96例老年高血压患者。纳入标准:(1)确诊为原发性高血压〔7〕;(2)完成眼底检查;(3)各项生理病理资料清晰完整。排除标准:(1)继发性高血压;(2)伴严重肺肾功能不全、糖尿病或急慢性感染、心脑血管意外等急性并发症;(3)合并白内障、青光眼等其他眼科疾病者。
1.2诊断标准与分组 HRP诊断标准〔8〕:(1)有高血压病史;(2)经45°眼底数码照相检查明确存在视网膜动脉管壁、管径及血管渗透性改变等导致的视网膜渗出、出血、视盘水肿等;(3)排除DR、视盘神经炎、视网膜中央静脉阻塞、前部缺血性视神经病变、颅内压增高导致的视乳头水肿等具有类似表现疾病。分组:根据是否合并HRP分为HRP组(n=43)和非HRP组(n=53)。另选取同期体检的健康老年人群为对照组(n=40)。
1.3观察指标与检测方法 (1)一般资料:包括性别、年龄、吸烟饮酒情况、体重指数(BMI)、高血压病程、收缩压(SBP)、舒张压(DBP)等;(2)生化指标:包括空腹血糖(FPG)、糖化血红蛋白(HbA1c)、总胆固醇(TC)、三酰甘油(TG)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、TNF-α、IL-6、IL-8。其中,FPG用葡萄糖氧化酶法检测,HbA1c用高效液相色谱法检测,TC、TG、LDL-C、HDL-C用全自动生化分析仪(AU5800,Beckman Coulter)检测,TNF-α、IL-6、IL-8用酶联免疫吸附试验(ELISA)检测,试剂盒为R&D Systems公司产品,血样均为空腹外周静脉血。
1.4统计学方法 采用SPSS23.0软件进行t检验、F检验、χ2检验及Logistic回归分析;采用受试者工作特征(ROC)曲线评价血清TNF-α、IL-6、IL-8对HRP的诊断价值。
2 结 果
2.13组一般资料比较 HRP组高血压病程明显长于非HRP组(P<0.05);HRP组和非HRP组SBP、DBP明显高于对照组(P<0.05);但HRP组和非HRP组SBP、DBP比较差异无统计学意义(P>0.05)。见表1。
2.23组生化指标比较 HRP组和非HRP组血清TNF-α、IL-6、IL-8水平明显高于对照组(P<0.05);且HRP组均明显高于非HRP组(P<0.05)。3组FPG、HbA1c及血清TC、TG、LDL-C、HDL-C水平差异均无统计学意义(P>0.05)。见表2。

表1 3组一般资料比较

表2 3组生化指标比较
2.3Logistic多因素回归分析 以高血压患者是否合并HRP为因变量,以单因素分析中有统计学意义的指标为自变量,行Logistic回归分析结果显示,高血压病程、TNF-α、IL-6、IL-8均是HRP发生的独立影响因素(P<0.05)。见表3。
2.4血清TNF-α、IL-6、IL-8对HRP的诊断价值 ROC曲线分析显示,血清TNF-α、IL-6、IL-8诊断HRP的曲线下面积(AUC)分别为0.682、0.779、0.691;且以三者联合的AUC最大。见表4、图1。

表3 影响HRP的Logistic多因素回归分析

表4 血清TNF-α、IL-6、IL-8对HRP的诊断价值
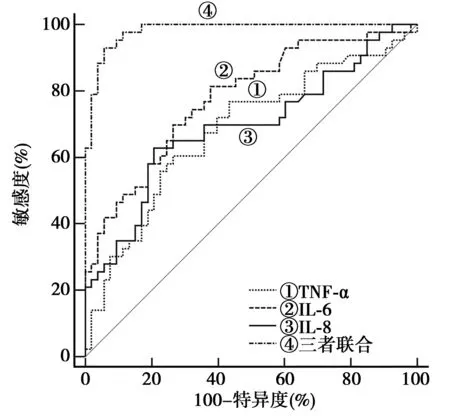
图1 血清TNF-α、IL-6、IL-8诊断HRP的ROC曲线
3 讨 论
HRP在高血压群体中具有较高的发病率,可对患者视力造成难以逆转的损伤〔9〕。高血压引起的视网膜动脉硬化、管径狭窄及静脉阻塞等微血管损伤是HRP的主要病理基础,近年有学者发现多种炎症因子也可能参与其中,HRP也可看作是炎性疾病的一种〔10〕。
TNF-α为促炎因子,可趋化和聚集炎症细胞,导致血管通透性增加而损伤血-视网膜屏障〔11〕。Liu等〔12〕研究发现,重度子痫前期患者的视网膜中TNF-α的表达明显增加,提示TNF-α可能在子痫前期引起的眼底病变中具有重要作用。TNF-α也可作为一种促血管生成因子提高血管内皮生长因子(VEGF)的表达促进视网膜微血管新生或增厚〔13〕;另外,TNF-α也可通过激活死亡受体通路来诱导细胞凋亡,进而加重视网膜损伤〔14〕。本研究结果提示TNF-α参与了HRP的发生发展。
IL-6可由多种细胞分泌,其生物功能复杂多样。研究发现,IL-6不仅可通过激活T细胞、促进B细胞分化、提高急性期蛋白和免疫球蛋白的分泌、扰乱氧化-抗氧化平衡等多种途径协助炎症反应、氧化应激反应,损伤血管内皮细胞〔15〕;还可通过促进血管紧张素受体基因的表达来刺激血管收缩,引起内皮细胞障碍,增加细胞间通透性〔16〕。基础实验发现,IL-6可促进视网膜色素上皮(RPE)细胞的增殖,抑制IL-6的分泌可有效缓解这一作用〔17〕。有研究也提示,IL-6可能通过参与炎症反应、诱导血管新生、提高内皮细胞通透性等多种途径来促进及加重糖尿病患者的DR病情〔18〕。本研究结果提示IL-6与HRP的发生发展关系密切。
IL-8是重要的趋化因子及炎症反应标志物,与高血压患者的病情进展、转归等联系紧密〔19〕。研究发现,中性粒细胞、单核细胞、巨噬细胞等多种炎症细胞可在TNF-α的刺激下释放IL-8,参与患者全身炎症状态的维持,且IL-8将进一步刺激RPE细胞进行增殖、移行,加重视网膜损伤〔20〕。季美霞等〔21〕研究也发现,IL-8与DR患者的VEGF水平呈正相关,作为炎症因子和促血管新生因子参与了DR的进展。本研究结果显示,IL-8是HRP发生的独立影响因素,原因可能是IL-8在HRP的发生发展中不仅可通过趋化炎症细胞破坏血-视网膜屏障、加重炎症损伤,还可促进细胞黏附分子和贮存酶的释放,激起呼吸爆发,大量生成的活性氧代谢产物将加重氧化应激损伤、引起细胞浸润等,最终损伤视网膜微血管〔22〕。
综上,血清TNF-α、IL-6、IL-8均与HRP的发生发展关系密切,是HRP发生的独立影响因素,三者联合用于HRP诊断中具有较高的诊断效能。临床在诊疗高血压患者时应密切关注患者的血清炎症因子水平,叮嘱高风险患者定期进行眼底检查,发挥其诊断、病情监测的积极作用,尽可能改善患者预后。

