血清肿瘤标志物对肺癌患者支气管镜活检病理组织学分型的预测价值
孙伟玲 张明辉 吴华星 赵艳滨
2020年全球癌症数据显示,肺癌的发病率为所有恶性肿瘤的第二位,约占11.4%,死亡率居第一位,约占18.0%[1]。筛查与早诊早治是降低肺癌死亡最有效的手段之一。2022版《中国原发性肺癌诊疗指南》指出,支气管镜检查对肿瘤的定位和组织学诊断具有重要价值。支气管镜检查可以直接窥及病变,95%以上可以通过细胞学刷检和组织学活检获得明确病理诊断[2]。
鳞状细胞癌相关抗原(Squamous cell carcinoma antigen,SCCA)[3-4]、细胞角蛋白19片段(Cytokeratin fragment 21-1,Cyfra21-1)[5-7]、癌胚抗原(Carcinoembryonic antigen,CEA)[8-9]、糖类抗原125(Carbohydrate antigen 125,CA125)[10]和神经元特异性烯醇化酶(Neuron-specific enolase,NSE)[11]作为血清肿瘤标志物可用于肺癌的诊断及进展检测。NSE对小细胞肺癌具有高特异性;CEA对腺癌具有高特异性;Cyfra21-1对鳞状细胞癌具有高特异性,是非小细胞肺癌的最佳标志物,而SCCA对鳞状细胞癌具有高特异性,可作为Cyfra21-1的补充。然而,由于缺乏足够的灵敏度和特异性,单一生物标志物在肺癌诊断中的效用有限,并且,某些患有肺部良性疾病患者的血清肿瘤标志物水平也会升高[12]。
欧洲肿瘤标志物组织(EGTM)和美国国家临床生物化学学会(NACB)推荐将标志物进行组合,以提高检测灵敏度和特异性。EGTM推荐利用CYFRA21-1、NSE和CEA的组合辅助诊断肺癌[13]。NACB建议测量四种标志物(SCCA、CYFRA21-1、CEA、NSE),以提示最可能的组织学亚型。近年来多项研究已经提出了多种生物标志物组合预测模型[14-15]。然而,目前尚无用于预测支气管镜活检病理分型的明确血清肿瘤标志物组合模型推荐。由于镜下活检组织量不足或免疫组化无特异组织学提示等原因,有时无法确定具体病理分型。因此,本研究通过回顾性分析探究用于辅助诊断预测支气管镜活检病理分型的高效常见血清肿瘤标志物组合。
1 资料与方法
1.1 临床资料
选取2013年1月1日—2018年12月31日于哈尔滨医科大学附属肿瘤医院腔镜科行支气管镜下活检,病理确诊为包括鳞状细胞癌、腺癌和小细胞癌的肺原发性恶性肿瘤,并于镜检前已检测相关肿瘤标志物的356例患者。所有患者均无其他恶性肿瘤及其他可能影响血清肿瘤标志物的疾病既往史。通过原始医疗记录收集临床资料、病理结果及实验室数据,并进行回顾性分析。
1.2 研究指标
人口统计学特征,包括年龄、性别、体重指数(Body mass index,BMI)、吸烟史、家族史、症状及体征、传染病史(包含乙型肝炎、丙型肝炎、梅毒、艾滋病)和包含免疫组化在内的组织病理学结果。血清肿瘤标志物包括SCCA、CYFRA21-1、CEA、CA125和NSE。所有患者未接受任何治疗且在活检前一周内采血,血清肿瘤标志物均使用化学发光法检测。
1.3 统计学方法
采用SPSS 21.0统计学软件分析数据,计量资料满足正态分布及方差齐性时以均数±标准差表示,三组间比较采用方差分析,非正态分布或方差不齐的计量资料以中位数(四分位数)表示,两组间比较采用Mann-WhitneyU检验。计数资料采用χ2检验或Fisher精确检验。使用ROC曲线分析五种血清肿瘤标志物单独及联合(应用logistic回归得出的P值)的预测效果,计算灵敏度、特异性及曲线下面积(The areas under the ROC curve,AUC)。P<0.05为差异具有统计学意义。
2 结果
2.1 临床特征
患者平均年龄为59.16±8.91岁,鳞状细胞癌组年龄高于腺癌组及小细胞癌组,但差异具有统计学意义(P<0.001)。三组患者在性别(P<0.001)、BMI(P=0.041)、吸烟史(P<0.001)、咯血(P=0.002)、上腔静脉综合征(P=0.023)及某些传染病史(P=0.040)方面存在统计学差异,而家族史差异无统计学意义(P=0.889)(表1)。

表1 支气管镜活检肺癌患者的临床特征[n(%)]
2.2 不同病理类型的血清肿瘤标志物比较
以不同病理类型分组,小细胞癌组与非小细胞肺癌组相比,血清NSE明显升高,而SCCA、CYFRA21-1及CEA明显降低,差异具有统计学意义(P<0.05)。鳞状细胞癌组与腺癌组相比,血清SCCA明显升高,CEA和CA125明显低于非小细胞肺癌组,差异具有统计学意义(P<0.001)(表2)。

表2 不同病理类型肺癌的血清肿瘤标志物比较
2.3 血清肿瘤标志物单独预测价值的评价
ROC曲线分析结果显示,用于鉴别小细胞癌组和非小细胞肺癌组(n=216)时,血清CYFRA21-1的最佳截点为4.45(AUC=0.723);NSE的最佳截点为23.91(AUC=0.848)(表3,图1A)。辅助诊断鳞状细胞癌组(n=122)与腺癌组(n=94)时,血清SCCA的最佳截点为1.2(AUC=0.822);CEA的最佳截点为8.29(AUC=0.766);CA125的最佳截点为95.21(AUC=0.675)(表4,图1B)。

表3 单一肿瘤标志物对SCLC和NSCLC的诊断效果

表4 单一肿瘤标志物对SCC和ADC的诊断效果
活检病理需免疫组化鉴别分型的患者中,鉴别小细胞癌组(n=15)和非小细胞肺癌组(n=59)时,血清CYFRA21-1的最佳截点为2.91(AUC=0.806);NSE的最佳截点为26.00(AUC=0.719)(表5,图1C)。辅助诊断鳞状细胞癌组(n=31)与腺癌组(n=28)时,血清SCCA的最佳截点为1.30(AUC=0.724);CEA的最佳截点为4.35(AUC=0.674);CA125的最佳截点为53.36(AUC=0.702)(表6,图1D)。

图1 ROC曲线分析肺癌患者血清肿瘤标志物的诊断价值

表5 单一肿瘤标志物对需免疫组化分型的SCLC和NSCLC的诊断效果

表6 单一肿瘤标志物对需免疫组化分型的SCC和ADC的诊断效果
2.4 血清肿瘤标志物联合诊断的评价
ROC曲线分析结果显示,五种血清肿瘤标志物联合(SCCA+CYFRA21-1+CEA+CA125+NSE)预测小细胞癌与非小细胞肺癌的灵敏度为88.57%,特异性为87.96%,AUC为0.948(表7,图2A)。三种标志物联合(SCCA+CEA+NSE)和四种标志物联合(SCCA+CYFRA21-1+CEA+NSE)预测鳞状细胞癌与腺癌的ROC曲线重合,灵敏度均为84.43%,特异性均为82.98%,AUC均为0.901(表8,图2B)。
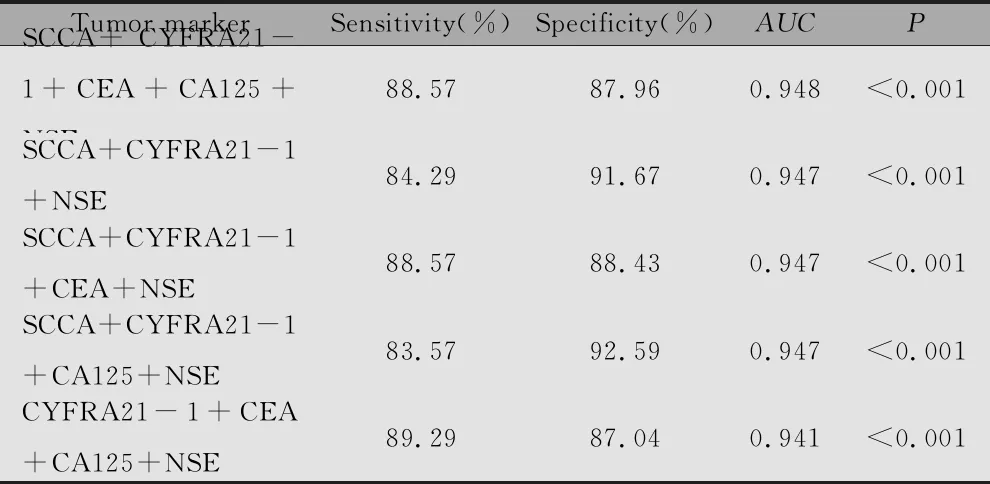
表7 血清肿瘤标志物联合模型对SCLC和NSCLC的诊断效果

表8 血清肿瘤标志物联合模型对SCC和ADC的诊断效果
需免疫组化鉴别病理分型的患者中,五种标志物联合预测小细胞癌与非小细胞肺癌的灵敏度为93.33%,特异性为72.88%,AUC为0.901(表9,图2C)。三种标志物联合(SCCA+CEA+CA125)预测鳞状细胞癌与腺癌的灵敏度为67.74%,特异性为82.29%,AUC为0.831(表10,图2D)。

图2 ROC曲线分析肺癌患者血清肿瘤标志物联合模型的诊断价值

表9 血清肿瘤标志物联合模型对需免疫组化的SCLC和NSCLC的诊断效果
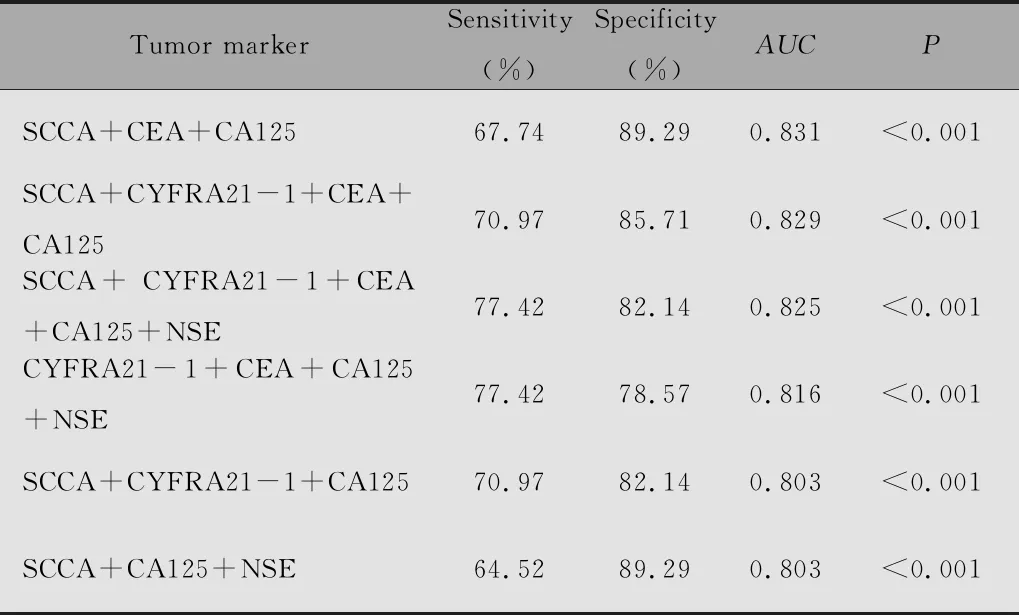
表10 血清肿瘤标志物联合模型对需免疫组化分型的SCC和ADC的诊断效果
3 讨论
不同病理类型的肺癌患者会在许多临床特征方面存在差别。本研究结果显示,支气管镜活检的不同肺癌病理类型患者的BMI、吸烟史、咯血、上腔静脉综合征方面存在统计学差异,与既往研究结果[16-20]基本一致,而性别及某些传染病史方面的差异原因仍需进一步探究,以排除因样本量不足造成的偏倚所致。
自19世纪至今,血清肿瘤标志物是肺癌诊断、疗效评估及进展预测方面常用的临床检测指标。作为肺癌的常规血清肿瘤标志物,本研究结果显示,SCCA在鳞状细胞癌组显著高于腺癌组和小细胞癌组,CYFRA21-1在非小细胞肺癌组显著高于小细胞癌组,CEA、CA125在腺癌组显著高于鳞状细胞癌组和小细胞癌组,NSE在小细胞癌组显著高于腺癌组和鳞状细胞癌组,结果与既往文献一致[4,7,9-10,21]。
在病理分型预测方面,小细胞癌组与非小细胞肺癌组比较,CYFRA21-1和NSE的价值更高;鳞状细胞癌组与腺癌组比较,SCCA和CEA的价值更高;这与以往研究结论相一致[21-22]。此外,一些新标志物也被引入肺癌不同病理类型的辅助诊断,如促胃泌素释放肽(ProGRP)[21,23]、TAA和七种自身抗体(7-AABs)[24]等。然而,无论是常规标志物还是新标志物的单独预测效果均不如联合预测的价值高[21,23-25],本次联合预测模型中,推荐五种标志物(SCCA+CYFRA21-1+CEA+CA125+NSE)联合用于鉴别非小细胞肺癌与小细胞癌;推荐三种(SCCA+CEA+NSE)或四种(SCCA+CYFRA21-1+CEA+NSE)标志物联合鉴别鳞状细胞癌与腺癌,如考虑成本效益,则三组联合模型更佳;在非小细胞肺癌中鉴别鳞状细胞癌与腺癌,三种标志物联合(SCCA+CEA+CA125)预测价值更高。以上联合模型亦均优于单一标志物的预测价值。
综上所述,本研究证实五种标志物(SCCA+CYFRA21-1+CEA+CA125+NSE)联合鉴别非小细胞肺癌与小细胞癌、三种(SCCA+CEA+NSE)或四种(SCCA+CYFRA21-1+CEA+NSE)标志物联合鉴别鳞状细胞癌与腺癌准确性更高;在非小细胞肺癌中鉴别鳞状细胞癌与腺癌,三种标志物联合(SCCA+CEA+CA125)预测价值更高。本研究的不足为数据源于单中心,样本量有限且未能严格控制临床资料对结果的影响,需要多中心大样本量的研究进一步验证。

