非小细胞肺癌术后辅助治疗研究进展
陈健 朱余明
肺癌是全球发病率第二、死亡率第一的恶性肿瘤[1]。非小细胞肺癌(non-small cell lung cancer,NSCLC) 是肺癌中最常见的组织学类型,占所有肺癌的85%。从某种意义上讲,NSCLC不是一种局部疾病,而是一种全身疾病,手术治疗后仍有远处转移和复发的风险。术后进行化疗、靶向、免疫等辅助治疗至关重要。
一、NSCLC术后化疗
NSCLC辅助化疗的方案推荐采用以顺铂为基础的双药方案,指南建议,待病人术后体能状况基本恢复正常即可开始辅助化疗,一般在术后4~6周开始,建议最晚不超过术后3个月。 术后辅助化疗常规推荐4个周期, 更多化疗周期不会增加病人获益反而可能增加不良反应。 含铂双药已成为ⅠB~ⅢA期病人术后辅助化疗的标准方案,但总的治疗效果不尽如人意,仅5%的人群获益,总的5年生存率也只能提高5%左右[2]。
由于细胞毒药物的毒副作用,术后辅助化疗会给病人带来一定程度的损害。
二、NSCLC术后放疗
NSCLC术后辅助放疗曾经是Ⅲa-N2病人术后的标准治疗,但由于基于的循证医学证据多数为回顾性数据,证据级别不高且部分研究的结论“互相拆台”,因此推荐级别不高。有研究发现,Ⅲa-N2病人术后接受放疗并不能改善预后[3]。欧洲的Lung-ART研究同样显示,对于 N2 NSCLC 病人肿瘤完全切除术后,辅助放疗并不能改善病人的术后复发率和生存率,且增加心脏毒性,亚组分析显示,接受新辅助化疗的病人能够获益[4]。答案已经非常明确,对于Ⅲa-N2的病人,放疗已经不能被常规推荐。虽然两项重磅研究是阴性结果,但是它不代表结束,恰恰说明是一个新时代的开始,进一步筛选获益人群以及联合治疗方案是未来研究的突破口和着力点。
三、NSCLC术后靶向治疗
在已知的多种 NSCLC 驱动基因突变中表皮生长因子受体(epithelial growth factor receptor,EGFR)突变是最主要的突变类型。与野生型和其他突变型肺癌相比,EGFR突变阳性 NSCLC 的肿瘤细胞往往具有独特的生物学特性和药物敏感性。随着酪氨酸激酶抑制剂(tyrosine kinase inhibitor,TKI)吉非替尼辅助治疗Ⅲ期研究(ADJUVANT)、奥希替尼辅助治疗Ⅲ期全球注册研究(ADAURA)、埃克替尼辅助治疗Ⅲ期研究(EVIDENCE)和厄洛替尼辅助治疗Ⅱ期研究(EVAN)等随机对照临床试验等重磅研究结果发表[5-9],为EGFR突变阳性的 NSCLC 病人的术后辅助治疗提供了优化的靶向治疗方案(图1)。

图1 EGFR-TKI术后辅助靶向治疗的研究史
1.ADJUVANT/CTONG1104是第一项通过严谨设计、结果证实EGFR-TKI在辅助治疗中地位的Ⅲ期随机对照研究,对可手术肺癌病人综合治疗策略的制定具有里程碑意义[5-6]。研究从2011年~2014年共筛选了483例病人,总共随机入组了222例病人进行研究。结果发现,对有淋巴结转移(N1/N2) 的Ⅱ~ⅢA期 EGFR 激活突变病人,术后口服吉非替尼病人的中位 无病生存率(disease-free survival,DFS)为28.7个月,而接受长春瑞滨+顺铂方案化疗病人的中位DFS为18.0个月,两组的差异显著(风险比0.60,P=0.005 4),整整提升了10个月左右的时间。ADJUVANT研究首次通过高级别的临床研究证实了EGFR-TKI在NSCLC术后辅助治疗中的作用,为伴有淋巴结转移的Ⅱ~ⅢA期EGFR 激活突变病人的术后辅助治疗提供了更好的手段。
2.ADAURA是一项随机双盲的Ⅲ期临床研究[7],旨在评估ⅠB~ⅢA期EGFR敏感突变NSCLC病人手术完全切除±辅助化疗后,分别接受奥希替尼(339例)和安慰剂(343例)辅助治疗(3年)的疗效和安全性。结果提示, ⅠB~ⅢA期病人中,奥希替尼组降低疾病复发风险或死亡风险79%。奥希替尼治疗的病人较少发生毒副反应。2021 年 4月奥希替尼继全球获批后又在中国获批 EGFR 突变阳性ⅠB~ⅢA 期NSCLC辅助治疗适应证, 成为国内外首个肺癌辅助靶向治疗药物。
3.EVIDENCE研究是一项多中心随机对照Ⅲ期临床研究[8],入组322例Ⅱ~ⅢA期NSCLC病人,R0切除后不经化疗,按1∶1随机化分为实验组和对照组,直至复发、不耐受或死亡,允许复发后免费交叉到实验组。结果显示,在疗效方面,埃克替尼治疗组中位DFS为46.95个月,标准辅助化疗组为22.11个月(P<0.000 1);两组3年DFS率分别为63.88% 、 32.47%。在安全性方面,埃克替尼治疗组不良事件(AE)发生率明显低于标准辅助化疗组。综合来看,埃克替尼用于EGFR基因敏感突变的NSCLC病人术后辅助治疗的疗效优于标准辅助化疗,能显著延长病人DFS,同时安全性更优。
4.EVAN研究是一项前瞻性、开放标签、随机多中心Ⅱ期临床研究[9],旨在比较厄洛替尼和长春瑞滨+顺铂(NP)方案作为辅助治疗用于R0切除后的ⅢA期EGFR突变阳性NSCLC的疗效和安全性。入组病人接受R0切除术后随机分为两组:实验组病人每日口服厄洛替尼,最多连续服用2年;对照组病人接受常规剂量NP方案4个周期化疗。研究达到主要终点,厄洛替尼组2年DFS率显著高于NP组(81.4% vs 44.6%,RR=1.823,P=0.005 4),中位DFS分别为42.4个月和21.0个月(HR=0.268,P=0.000 3)。与NP化疗方案相比,术后辅助厄洛替尼组显著改善了ⅢA期EGFR阳性NSCLC病人的总生存(overall-survival,OS)和5年治愈率,两组的中位OS为84.2 和61.1个月,5年OS率分别为84.8%和51.1%。 EVEN是第一项表明在ⅢA期EGFR突变阳性NSCLC中,EGFR TKI相比化疗能够带来有临床意义OS改善的研究。
5.术后直接给予靶向药物还是先化疗再靶向的选择: ADAURA等研究中约一半病人在术后先化疗,然后再进行辅助靶向治疗,与术后化疗+安慰剂进行对照。这些研究留下了一个疑问:术后直接做靶向还是先化疗,从研究数据看,直接靶向治疗还是有获益的,ADAURA研究中没有接受术后辅助化疗直接用靶向药的病人也有DFS延长。EVAN研究结果显示,ⅢA期病人RO后,如果经检测EGFR基因敏感突变,直接接受术后辅助靶向治疗可获益。因此,用 EGFR-TKI 进行辅助治疗时, 既可以使用 EGFR-TKI 单药亦可采取辅助化疗序贯EGFR-TKI的治疗模式,临床医生可以根据病人的风险、体能状况和个人意愿选择最合适的辅助靶向治疗模式(表1)。
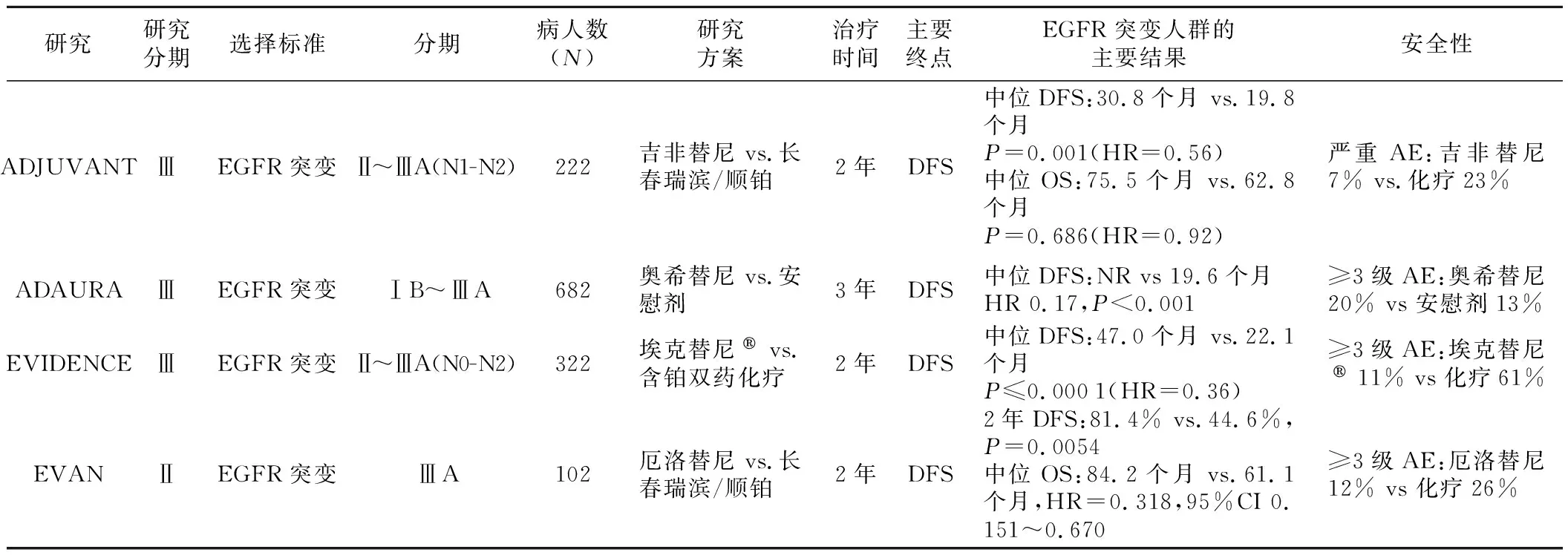
表1 对于EGFR突变人群术后辅助应用EGFR-TKI相比化疗能显著提高DFS
6.靶向用药时间需多久:ICOMPARE的Ⅱ期研究表明,Ⅱ~ⅢA期肺癌病人使用埃克替尼进行术后辅助靶向治疗时,2年治疗组的DFS显著优于1年治疗组、中位生存期有延长趋势且未见毒性增加[10],提示延长EGFR-TKI辅助治疗暴露时间与改善生存结果密切相关。ADAURA研究的用药时间是3年,EVAN研究是2年。EVAN研究的厄洛替尼2年治疗使ⅢA期NSCLC的5年OS率达84.8%,相当于目前ⅠA~Ⅱ期病人的生存数据。EVAN研究回答了EGFR-TKI的辅助用药时间,84.8%的5年OS率足以证明TKI用药2年已经足够。
7.不足和争议:(1)主要研究终点指标不是 OS 而是DFS,目前DFS的获益能否转变为OS的获益尚有争议。(2) ADJUVANT研究的DFS生存曲线在24个月后表现为两条曲线逐渐接近,意味着吉非替尼组在停药后DFS的优势会逐渐减弱,且未转化为5年OS获益。(3)日本的IMPACT研究显示,吉非替尼组和顺铂/长春瑞滨组病人2年和5年DFS率无明细差异[11],其研究结果与ADJUVANT“互相拆台”。(4)病人TKI治疗后的复发模式还不清楚。复发后改用化疗,还是选择新一代TKI,或者是针对新的靶点选择新的靶向药尚需进一步研究。
四、术后免疫治疗
目前,抗PD-L1抑制剂术后疗效的Ⅲ期研究主要有评估阿替利珠单抗(Atezolizumab)的IMpower010研究和度伐利尤单抗(Durvalumab)的BR31研究[12]。而PD-1抗体的KEYNOTE-091研究则评估帕博利珠单抗(Pembrolizumab)的术后疗效[13], ANVIL 研究评估纳武利尤单抗(Nivolumab)的术后疗效,其主要研究终点指标为DFS、OS(表2)。

表2 早期NSCLC辅助免疫治疗的研究探索
1.Impower 010:首个证实辅助免疫治疗达到阳性终点的Ⅲ期研究[12]。IMpower010是一项随机、开放标签、全球多中心Ⅲ期研究,纳入1 280例接受完全性切除手术和辅助化疗后的Ⅱ~ⅢA期NSCLC病人,旨在比较阿替利珠单抗和最佳支持治疗(BSC)的疗效和安全性。结果显示,在所有Ⅱ~ⅢA期人群中,与BSC相比,阿替利珠单抗显著改善了病人DFS(中位DFS,42.3个月 vs 35.3个月),风险比(HR)为0.79(P=0.02)。两组3年DFS率分别为55.7%和49.4%。在PD-L1≥1%的Ⅱ~ⅢA期病人中,阿替利珠单抗组的中位DFS明显优于BSC组[未达到(NE)vs 35.3个月],显著降低34%的复发风险(HR 0.66,P=0.004)。两组3年DFS率分别为60.0%和48.2%。OS数据并不成熟,截至2022年4月18日(中位随访时间45.3个月),阿替利珠单抗辅助免疫延长了PD-L1TC≥1%的Ⅱ~ⅢA期NSCLC病人的OS(HR=0.71,95%CI:0.49-1.03)。在PD-L1 TC≥50%的Ⅱ~ⅢA期病人中,阿替利珠单抗治疗的OS获益更为突出(HR=0.43,95%CI:0.24-0.78),治疗组病人3年的OS率为89.1%,5年的OS率为84.8%,5年OS率较对照组提高了近20%。在安全性方面,阿替利珠单抗治疗安全可控,未见新发AE。阿替利珠单抗组和BSC组任何级别AE发生率分别为93%和71%,3~4级AE发生率分别为22%和12%。
值得注意的是,亚组分析结果显示,对于PD-L1 TC≥1%的Ⅱ~ⅢA期NSCLC,阿替利珠单抗辅助治疗EGFR阳性、EGFR阴性和未知状态病人的DFS获益相似。而在目前免疫治疗实践中,一般会排除EGFR等驱动基因阳性的病人,从这一研究结果中我们可以看到,辅助免疫治疗在EGFR阳性NSCLC病人中可能仍具有一定的应用前景,但因本次纳入EGFR阳性病人数量较少(43例),后续应进一步探索并验证这一结果的客观性和科学性。
基于IMpower010研究结果,美国食品药品监督管理局(FDA)和中国国家药品监督管理局(NMPA)先后批准阿替利珠单抗用于PD-L1≥1%的Ⅱ~ⅢA期NSCLC病人接受手术和含铂化疗后的辅助治疗。此外,CSCO、ASCO及NCCN指南均建议PD-L1≥1%的Ⅱ~ⅢA期病人在完成标准辅助化疗后进行为期1年的阿替利珠单抗辅助治疗。
2.KEYNOTE-091是一项随机、三盲、Ⅲ期临床试验,旨在评估PD-1抑制剂帕博利珠单抗、与安慰剂对照,联合或不联合辅助化疗,用于手术切除后IB~ⅢA期NSCLC病人辅助治疗的有效性和安全性差异[13]。该研究的双重主要终点为:在整个病人群体中(无论PD-L1表达状态如何)和肿瘤表达PD-L1[肿瘤比例评分(TPS)≥50%]病人群体中的DFS。研究共入组了ⅠB~ⅢA期,实现R0切除的1 177例NSCLC病人,按1∶1随机分组,一组接受帕博利珠单抗,每3周1次200 mg,静脉滴注,持续1年或最多给药18次,另一组接受安慰剂治疗。KEYNOTE-091期中分析数据显示,KEYNOTE-091到达了双重主要终点之一,即帕博利珠单抗作为ⅠB~ⅢA期非小细胞肺癌病人的手术后辅助疗法,相比安慰剂对照,对总体人群无论PD-L1表达水平,DFS具有统计学和临床意义上的显著改善。接受帕博利珠单抗作为辅助治疗的病人中位DFS为53.6个月,与安慰剂对照组中位DFS的42个月的数据相比,有近一年的改善;同时,病人术后疾病复发或死亡的风险降低了24%。该研究表明,无论PD-L1表达水平,帕博利珠单抗或将成为早期肺癌病人术后辅助治疗的新选择。
此外,无论PD-L1表达如何,Keytruda组与安慰剂组相比,OS有良好的趋势[HR=0.87(95%CI:0.67~1.15),P=0.17],这是该试验的一个关键次要终点。目前,这些OS数据尚不成熟,在进行中期分析时未达到统计学意义。美国食品和药物管理局(FDA)已受理抗PD-1疗法Keytruda(可瑞达®,通用名:pembrolizumab,帕博利珠单抗)的补充生物制品许可申请(sBLA):将Keytruda用于IB期(T≥4 cm)、Ⅱ或ⅢA期NSCLC病人进行完全手术切除后的辅助(术后)治疗。
3.ANVIL(NCT02595944)和BR31(NCT02273375)尚未报道研究结果。
4.IL-1β抑制剂Canakinumab(卡那奴单抗、ACZ885)是一种人源单克隆抗体,可与人白介素(IL)-1β高亲和力地选择性结合,通过阻断其与受体的相互作用来中和IL-1β的活性。CANOPY-A(NCT03447769)的设计相对简单,主要评价Canakinumab对比安慰剂作为辅助治疗对于手术后病人病情复发的影响。这一研究的结果也将最直接反映IL-1β靶点及相关炎症因子在肿瘤发生及转移中的作用,进一步为验证Canakinumab的作用机理猜想提供证据。CANOPY-A也是辅助研究中入组受试者最多的一项,总数达1 500例。
5.辅助免疫用药时间:在NSCLC相关的辅助免疫治疗的研究中,IMpower010、ANVIL、KEYNOTE-091以及BR31等研究术后辅助免疫治疗周期均为1年,《局晚期非小细胞肺癌围手术期免疫治疗专家共识》建议,术后辅助化疗后应考虑进行为期1年的免疫维持治疗[14]。
6.不足和争议:(1)对于NSCLC病人,究竟应接受术后辅助治疗还是新辅助免疫治疗;(2)目前公布的临床研究较少,尚需等待更多的临床研究结果的出炉以及亚组分析结果。
五、术后辅助治疗预后指标
传统的放射学方法在术后随访中的功能已经达到极限。如何识别根治性手术后的分子残留病灶(molecular residual disease,MRD)、预测疾病复发或转移和指导术后治疗,这仍然是一系列亟需解决的问题。
MRD概念:肺癌分子残留病变,指经过治疗后,传统影像学(包括PET/CT)或实验室方法不能发现,但通过液体活检发现的癌来源分子异常,代表着肺癌的持续存在和临床进展可能;肺癌分子异常,指在外周血可稳定检测出丰度≥0.02%的ctDNA,包括肺癌驱动基因或其他的Ⅰ/Ⅱ类基因变异[15]。
ctDNA是血液中肿瘤衍生的片段化DNA,ctDNA直接来自肿瘤或循环肿瘤细胞,主要由单链或双链DNA以及单链与双链DNA的混合物组成,存在于血浆或血清中[16]。ctDNA 中常包含突变、缺失、插入、重排、拷贝数异常以及甲基化等相关基因突变信息[17-19]。目前,以ctDNA 作为 MRD 的指标最常见,对肺癌的研究表明, ctDNA分析在肿瘤基因突变谱检测、疾病进展监测、评判肿瘤负荷和预测药物疗效等方面具有重要价值(表3)。

表3 局部进展的NSCLC中ctDNA MRD是强效的预后因子
Qiu等[23]的前瞻性肺癌MRD大型研究CALIBRATE-NSCLC,评估了ctDNA在NSCLC术后复发风险和辅助化疗(ACT)获益预测的应用价值。该研究纳入116例可手术NSCLC病人,术后依据指南进行辅助治疗。分别收集病人术前血、手术组织作为基线样本;术后1个月内、辅助化疗后及术后6~36个月(每3个月1次)的外周血作为动态监测样本。与MRD阴性病人相比,术后MRD阳性病人复发风险显著升高,且多因素分析结果显示,术后MRD状态是术后PFS的独立预测因素。在术后MRD阴性的病人中,无论是否接受辅助治疗,均未带来明显的临床获益。辅助治疗后MRD阳性病人复发风险显著高于辅助治疗后MRD阴性病人;ctDNA动态监测模型,可早于影像学88天提示肿瘤复发。提示辅助治疗后MRD状态同样可以预测病人复发风险,指导病人辅助治疗后临床干预。
Xia等[26]的多中心前瞻性肺癌预后分子标志物的研究——LUNGCA研究,围术期LUNGCA-1队列纳入分析330例Ⅰ~Ⅲ期NSCLC病人。LUNGCA-1队列在术前、术后3天、术后1个月进行动态监测,目前已发布的结果显示,ctDNA可以作为预测复发和MRD检测的标志物,且较传统方式更准确。上述三个时间节点的选择至关重要,术后1个月是最佳检测点,通常在术后1个月左右开始术后辅助治疗,因此这一时间节点处于决策时间窗内,为进一步的治疗策略提供了重要参考。
Zhang等[27]的一项大型早期肺癌MRD前瞻性研究发现,MRD检测持续阴性人群的无复发生存率超过96.8%,从而定义了早期可手术肺癌的潜在治愈人群,同时发现MRD转阳的峰值在术后Landmark节点检测后18个月左右,MRD的阳性预测值达到89.1%,并且可早于影像学3.4个月发现复发。同时MRD阴性的病人,辅助治疗没意义。即使是Ⅱ~Ⅲ期这些被认为是需要标准辅助治疗的病人,同样没意义。对于脑转移,MRD是一个影响预测结果的因素,5个脑转移病人,基线都是MRD阳性的;MRD阴性的病人,脑转移几乎没有。
MRD检测有以下优势:(1)精准评估预后,相比以往传统TNM分期的概率性评估已有很大提升。(2)其可定期评价治疗疗效,相较既往基于临床经验的疗效判断,MRD检测可以更早更精确地提供相应证据。(3)可动态观察肿瘤细胞的基因突变情况及分子生物学变化,从而指导临床用药。基于MRD检测优势,未来其可能是临床上制定肺癌治疗策略和评估病人预后的重要依据。
MRD的不足和争议:(1)MRD 检测思路及标准如何统一;(2)MRD在驱动基因阳性和驱动基因阴性两种类型病人中的作用是否一致; (3)NSCLC 根治性治疗后 MRD 监测起始的时间窗尚未共识。
目前,基于 MRD 已开展多项可手术NSCLC的围术期临床试验,期待其公布研究结果之日尽可能提供围术期精准治疗方案(表4)。
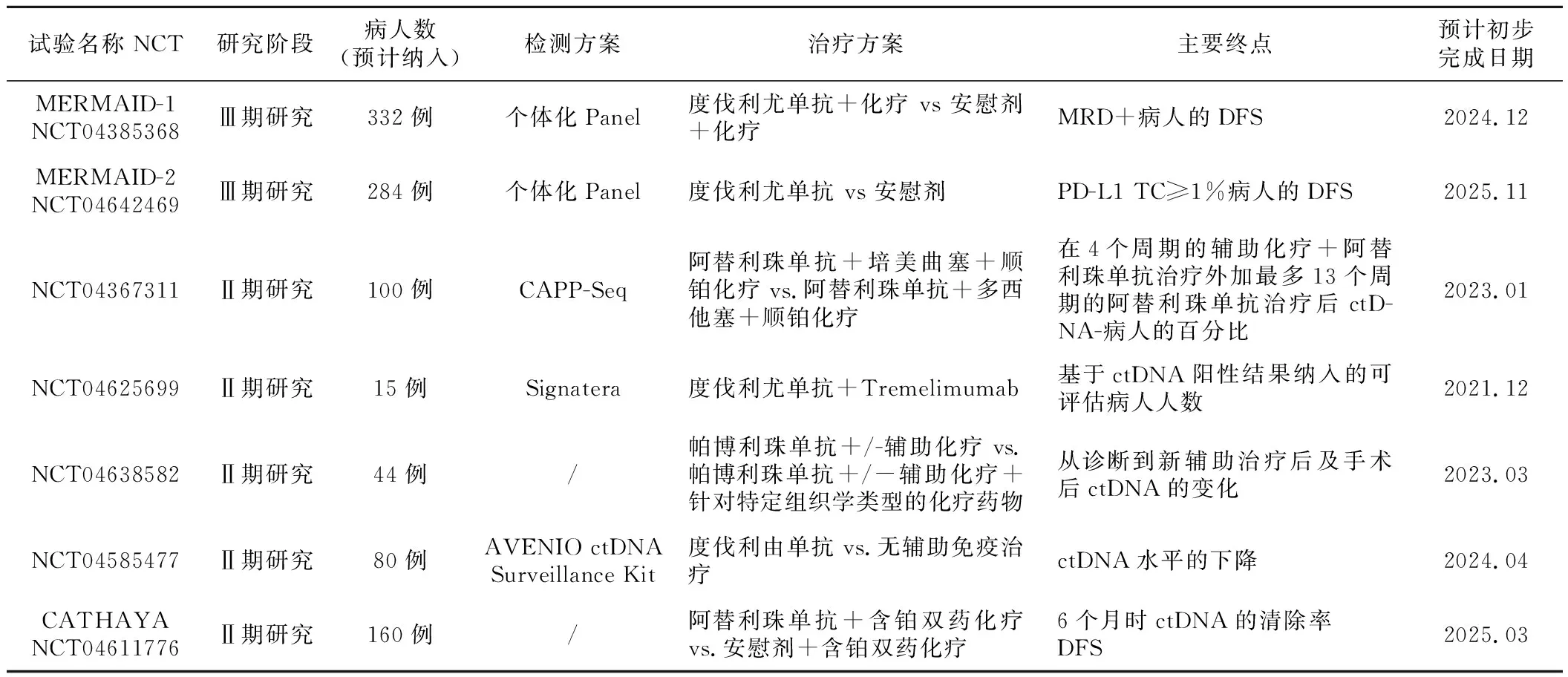
表4 根据ctDNA指导(检测MRD)的NSCLC辅助免疫治疗试验
术后化疗和放疗方案对病人预后无明显提高,已不再是研究重点。目前,EVAN、ADJUVANT、EVIDENCE及ADAURA共4项临床研究展示了EGFR-TKI辅助治疗的阳性研究成果,前三项研究均针对一代EGFR-TKI,最后一项选择了三代EGFR-TKI。这4项研究解决了以下问题:(1)EGFR 19 Del和21-L858R阳性NSCLC病人均可以从一代和三代TKI中获益,明确了用药人群;(2)EGFR-TKI的用药模式,EVIDENCE研究为TKI单药与标准化疗的对比,ADAURA研究则是60%病人接受术后辅助化疗,提示无论直接单药服用还是化疗后服用EGFR-TKI都可获益;(3)EGFR-TKI用药时间推荐最少18~24个月,指南建议医生需根据病人术后体能状况恢复情况决定启动EGFR-TKI 辅助治疗的时间,最晚不超过术后10周(4)奥希替尼可显著降低远处复发尤其是脑转移的风险;对于接受过辅助化疗的 EGFR 突变阳性病人,可继续接受第三代 EGFR-TKI 奥希替尼辅助治疗。
虽然争议尚存,一个临床研究只能回答一个临床问题。DFS 的获益能否转化为 OS 的获益也需要等待最终的数据成熟,但已有的临床研究表明,EGFR-TKI 对伴EGFR 突变NSCLC病人带来显著获益,改变了传统的辅助治疗模式,特别是埃克替尼和奥希替尼已经获批了术后辅助治疗适应证,临床开展辅助靶向治疗已经进入适应症用药阶段,这一改变显然已成为EGFR-TKI术后辅助治疗发展的里程碑事件。
IMpower010研究在NSCLC术后辅助免疫治疗探索过程中具有标志性的意义,填补了免疫治疗在NSCLC术后辅助治疗领域的空白,实现了辅助免疫治疗在早期NSCLC领域的突破。基于该研究结果,阿替利珠单抗成为第一款被批准用于NSCLC术后辅助治疗的免疫检查点抑制剂,开启了辅助免疫治疗新模式。三盲、Ⅲ期PEARLS/KEYNOTE-091研究的第二次期中分析(IA2)时,与安慰剂相比,帕博利珠单抗显著改善了完全切除的ⅠB(T≥4 cm)~ⅢA期NSCLC病人的DFS,无论手术类型、淋巴结受累、肿瘤大小以及辅助化疗的类型和程度如何。OS数据虽然尚不成熟,但支持帕博利珠单抗辅助治疗可为完全切除后的早期NSCLC病人带来获益,以及辅助化疗具有获益。未来更多的研究报道将为我们了解更多术后辅助免疫的价值。
MRD 检测能够方便、精准、高效是支持它在临床应用的基础,而且ctDNA能比NSCLC治疗后的影像监测更早地预测疾病的复发,给及时调整治疗方案提供了宝贵的时间。在早期NSCLC根治术后辅助治疗研究中,对合适的治疗方式存疑,而MRD可以作为一个理想的预测因素,对早期NSCLC根治术后病人进行精准的指导,从而提高病人的存活率,为改善预后作出贡献。此结论仍需大型前瞻性、随机对照临床研究对此进行深一步论证。目前对于肺癌MRD定义仍不完善,ctDNA检测标准仍不确定,MRD本身仍有很多问题有待进一步解决,但相信MRD有望成为新时代下肺癌治疗的标志物,未来关于MRD的更多理解将为NSCLC病人提供更多的生存获益,并助力NSCLC精准治疗的发展。

