不同的较低血透剂量对维持性血透患者矿物质骨代谢及并发症的影响*
周薇 甘措 洪大情 王蔚 何强 李贵森 冯静 邓菲
(1.电子科技大学医学院·四川省医学科学院·四川省人民医院肾脏内科,四川 成都 610072;2.成都市金牛区人民医院肾脏内科,四川 成都 610036;3.电子科技大学医学院·四川省医学科学院·四川省人民医院中医科,四川 成都 610072)
慢性肾脏病矿物质及骨代谢疾病(Chronic kidney disease-mineral and bone disord, CKD-MBD)是由慢性肾脏病(Chronic kidney disease, CKD)导致的系统性的矿物质和骨代谢异常[1],可出现包括钙、磷、维生素D、甲状旁腺激素(Parathyroid hormo, PTH)、可溶性Klotho蛋白及成纤维细胞生长因子23(Fibroblast growth factor 23, FGF23)等方面的实验室检查异常[2-4],与慢性肾脏病患者发病率和死亡率密切相关[5-7]。目前,CKD-MBD已经成为CKD患者最重要的并发症之一,在终末期肾病维持性血液透析患者中更为常见,且难以控制[8-9]。CKD-MBD不仅会导致血液透析患者出现系统性的矿物质和骨代谢异常等情况,还会导致患者发生心血管事件及相关死亡率增加[10-12]。甚至有研究证实,CKD-MBD会增加透析患者的全因死亡率,已经成为独立的死亡因素[13-16]。因此,如何改善维持性血液透析患者的CKD-MBD症状,是近年来肾科医师最关注的问题之一。本研究旨在证实在标准及其以下的血透剂量时,不同的透析时间和透析频率对改善患者的CKD-MBD症状是否存在区别。
1 资料与方法
1.1 一般资料 选择2019年1月~2021年1月在四川省人民医院和金牛区人民医院进行维持性血液透析且符合条件的患者共60例进行回顾性研究。其中标准血透剂量组A组(3×4小时/周)20例,低频率血透剂量组B组(2×4小时/周)20例,低透析时间血透剂量组C组(3×3小时/周)20例3个组。入选标准:①已经进入维持性血液透析,且透析时间在3个月以上。②未进行血滤及血液灌流治疗。③血磷>1.78 mmol/L(5.5 mg/dL),血钙<2.6 mmol/L(10.4 mg/dL)。④年龄在18~75岁之间。⑤未再服用非含钙磷结合剂等降磷药物,每天饮食中磷在800 mg以下。⑥未进行大剂量维生素D及其类似物、钙受体敏感激动剂等药物进行降甲状旁腺激素的治疗。⑦签署知情同意书。排除标准:①合并严重心血管疾病、严重肝功能异常。②合并恶性肿瘤。③合并自身免疫系统疾病。
1.2 研究方法
1.2.1 血液透析 采用德国Fresenius血液透析机4008B/4008S/5008/5008S,以及日本东丽TR-8000血液透析机,选择使用FreseniusF6,TS-1.3S,威高F14一次性血液透析器。血流量200~400 mL/min,透析液流量500 mL/min,透析液钙离子浓度为1.25 mmol/L。透析液为标准碳酸氢盐溶液。
1.2.2 药物治疗 允许患者使用含钙磷结合剂(以钙含量计算,剂量不得超过0.6 g/天),维生素D及其类似物(剂量不得超过0.25 μg/天),不得使用含铝磷结合剂、新型非含钙磷结合剂、钙受体敏感激动剂等药物。
1.2.3 血液检验及并发症记录 透析3次的患者选择一周中间1次透析前(周三或周四),透析两次的患者选择本周第二次透析前,进行研究观察并抽血采集数据。检验项目主要包括:血肌酐(Scr)、尿素氮(BUN)、白蛋白(Alb)、血钙、血磷、PTH等指标。并发症包括:①消化道症状:恶心呕吐、纳差及腹胀、便秘等。②神经系统症状:严重头痛、头昏、眩晕等。③皮肤症状:严重皮肤瘙痒及皮疹等。④低血压事件。⑤急性心血管事件等。
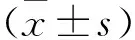
2 结果
2.1 3组患者一般资料比较 3组患者各项基础值比较差异无统计学意义(P>0.05),见表1。
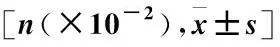
表1 基线人口学特征Table 1 Baseline demographic characteristics
2.2 治疗前后3组血磷水平变化的比较 治疗前3组患者血磷水平无明显差异(f=0.000,P=0.999);治疗前及治疗12个月时比较,A组血磷水平治疗后优于治疗前(t=7.530,P<0.001);而B组(t=1.202,P=0.118)及C组(t=0.838,P=0.204)治疗前后无明显差异。治疗12个月时,A组血磷水平明显优于其他两组(t=8.223,P<0.001;t=7.043,P<0.001);其他两组比较,C组血磷水平优于B组(t=2.015,P=0.026)。见表2。
2.3 治疗前后3组血钙水平变化的比较 治疗前3组患者血钙水平无明显差异(f=0.000,P=0.999);治疗前及治疗12个月时比较,A组(t=2.189,P=0.017)及C组(t=3.357,P=0.001)血钙水平治疗后优于治疗前,趋于正常范围;而B组(t=1.302,P=0.100)治疗前后无明显差异。治疗12个月时,A组血钙水平与其他两组相比并无明显差异(t=0.418,P=0.339;t=1.769,P=0.052);但其他两组比较,C组血钙水平高于B组(t=2.275,P=0.014)。见表2。
2.4 治疗前后3组血PTH变化的比较 治疗前3组患者PTH水平无明显差异(f=0.001,P=0.998);A组(t=0.979,P=0.166)、B组(t=0.368,P=0.358)、C组(t=0.052,P=0.480),3组自身治疗前及12个月时比较,均无明显差异;治疗1年后,A组PTH水平与其他两组相比同样并无明显差异(t=0.808,P=0.212;t=0.682,P=0.250)。见表2。
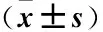
表2 两组血透患者治疗前后血磷、血钙及PTH变化情况Table 2 Changes in blood phosphorus, blood calcium and iPTH before and after treatment in two groups of hemodialysis patients
2.5 治疗前后3组发生并发症的比较 分别于治疗后1个月内,6个月内,12个月内进行并发症的总例数统计。低血压事件:治疗前A组与其他两组并无明显差异(2=0.360,P=0.548;2=0.000,P=1.000),治疗结束时,A组明显优于其他两组(2=40.158,P<0.001;2=22.204,P<0.001),C组发生例数少于B组,但并未明显差异(2=3.193,P=0.074)。 心血管事件:治疗前A组与其他两组并无明显差异(2=1.025,P=0.311;2=1.025,P=0.311),治疗结束时,A组(2=6.316,P=0.012)优于B组,但C组发生例数少于B组,但并未明显差异(2=2.427,P=0.119)。消化道症状:治疗前A组与其他两组并无明显差异(2=0.173,P=0.677;2=0.000,P=1.000),治疗结束时,A组同样与其他两组并无明显差异(2=0.109,P=0.741;2=0.025,P=0.873)。神经系统症状:治疗前A组与其他两组并无明显差异(2=0.000,P=1.000;2=0.143,P=0.704),治疗结束时,A组明显优于其他两组(2=10.971,P=0.001;2=3.841,P=0.050),C组发生例数少于B组,但并未明显差异(2=1.954,P=0.162);皮疹伴瘙痒:治疗前A组与其他两组并无明显差异(2=0.125,P=0.723;2=0.125,P=0.723),治疗结束时,A组明显优于其他两组(2=19.700,P<0.001;2=9.419,P=0.002),C组发生例数少于B组,但并未明显差异(2=1.993,P=0.158)。见表3。
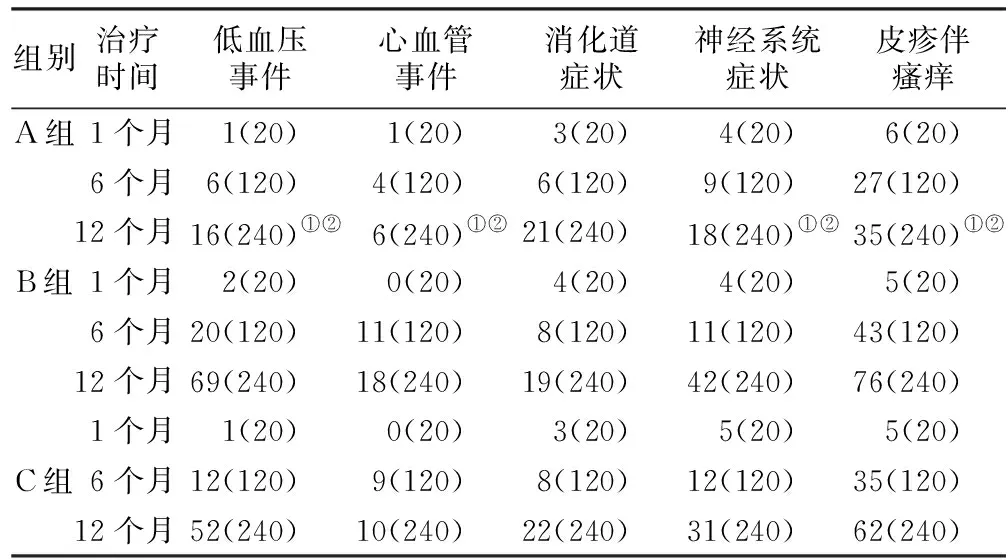
表3 两组患者治疗前后不良反应并发症的累积情况Table 3 Cumulative complications of adverse reactions before and after treatment between the two groups
3 讨论
终末期肾病是重大的世界公共卫生问题,是最严重的慢性非传染性疾病之一[17-18]。目前,中国终末期肾病患者人数也日益增加,已经达到了150~200万人[19],与腹膜透析和肾移植相比,血液透析仍然是终末期肾病患者的主要选择[20],其中有超过70%的患者选择血液透析治疗[21],截止2019年底,我国血液透析总人数约63万人以上[22-23]。 随着血液透析技术的逐渐成熟和慢性疾病管理质量的提高,很多终末期肾病患者的生存时间也逐渐延长。但是随之伴随而来的是矿物质及骨代谢异常,以及各种并发症的发病率也开始增加[24-26],这些情况都会严重影响维持型血液透析患者的生存质量及死亡风险[27-29]。美国KDIGO指南及许多研究指出,在进行药物治疗之前,保证合理且充分的血液透析剂量是改善透析质量的重要环节[30-32]。虽然著名的HEMO研究早就提出应该保证充分的透析剂量以达到良好的透析质量[33],但在中国基层医院经常面临的问题则是患者因为经济因素、路途遥远、耐受性差等多方面原因的约束被迫降低透析剂量的情况[34]。通常降低透析剂量的方法是减少透析次数或者减少透析时间。本研究旨在讨论在减少透析次数或者减少透析时间的时候如何去选择降低透析剂量对患者的影响。
通过研究发现,降低血液透析剂量的方法会导致患者钙磷及PTH的控制变差。研究前3组并无明显差异,但是研究1年后发现,维持正常的血液透析剂量(3×4小时)的A组在维持钙磷代谢方面明显优于其他两组,显示了如果需要维持更好的钙磷状态就应该维持更高的透析剂量。在维持正常的透析频率(3×3小时)的C组和维持正常的透析时间(2×4小时)的B组相比下,C组优于B组,显示维持每周三次透析的方式,就算减少了透析时间也优于每周两次透析的方式。但需要指出的是,3组在PTH方面并无明显差,提示我们PTH的影响因素可能是多方面的(包括正常的药物治疗),在标准血透剂量或以下的剂量并不能有效改善PTH的状态。
而对于常见的并发症,消化道症状上3组并无明显差异,显示进入维持性血液透析后的患者出现的消化道症状可能与血液透析本身并无太大联系。而在其他并发症上,维持正常的标准血液透析剂量的患者均优于其他两组。同样,C组与B组比较时,虽然没有明显差异,但是C组的并发症例数明显少于B组,也显示维持每周3次透析的方式,就算减少了透析时间也优于每周两次透析的方式。
4 结论
综上所述,为了让患者在钙磷代谢及并发症上得到更好的预后,我们应该尽可能强调患者维持正常的血液透析剂量。当因为各种原因被迫降低透析剂量时,尽可能优先选择维持每周3次的透析频率会让患者相对获得较好的预后。当然,本研究样本量偏小,希望在后续研究中可以进行更大规模的前瞻性研究来进一步探索。

