直径<10 mm的肺小结节恶性概率预测模型研究
谷彪,韩冬,钱龙,徐忠能,陈胜
南京医科大学附属淮安第一医院 a.胸外科;b.影像科,江苏 淮安 223300
引言
肺癌是全球发病率以及死亡率位居第一的恶性肿瘤[1-2]。进展期肺癌的预后较差,5年生存率仅为19.7%,而早期肺癌5年生存率可达70%~90%[3-5],因此早期发现并治疗对患者的而言至关重要。随着人们对健康的重视度逐渐提高,越来越多的人开始有定期体检的习惯,同时伴随影像学技术的不断发展,肺部小结节的检出率也越来越高。2018年发布的《肺结节诊治中国专家共识》[6]中,将直径<10 mm的肺结节定义为肺小结节,其中直径<5 mm的肺结节定义为肺微小结节。对检出的肺小结节进行准确的鉴别诊断,判断其良恶性,并对恶性结节进行切除,有重要临床意义。既往对肺小结节良恶性的判断主要依靠主治医生的临床经验,但主观经验的准确性有限。为了提高肺小结节良恶性的判断准确性,我院通过对125例肺小结节患者的临床资料进行整理分析,建立了预测肺小结节恶性概率的预测模型,并进行了准确性验证,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2018年1月至2019年12月于我院胸外科行肺小结节切除手术的125例患者的临床资料。所有患者均因在随访中CT显示结节体积变大、实性部分比例增高,或经由胸外科、呼吸科、肿瘤科及影像科等多科会诊高度怀疑恶性而进行手术治疗。其中男性患者51例、女性患者74例,平均年龄(52.16±11.02)岁。纳入标准:① 单一病灶,且病灶直径<10 mm;② 术前均于我院行胸部CT检查;③ 术后病理诊断明确。排除标准:① 多发的肺部结节,直径≥10 mm;② 术前评估不能耐受手术及出现远处转移者;③ 肺部结节病理诊断结果不明确;④合并重要脏器功能障碍或凝血系统疾病;⑤ 影像学等临床资料不完整等。经病理诊断,125例患者中93例为恶性肿瘤,32例为良性病变。本研究经医院伦理审核批准(20180245)。
1.2 方法
1.2.1 扫描方法
患者双臂上举,仰卧位卧于检查床,检查前训练患者呼吸。影像设备采用Siemens Somatom Definition双源64排128层螺旋CT,采用CARE Dose4D扫描条件:管电压80~140 kV,管电流60~100 mA,层厚为5 mm,层间距5 mm。原始资料按1 mm标准算法重建后传至西门子专用后处理工作站进行多平面重组、容积再现、最大密度投影等方法重组以利于观察病灶的特点。
1.2.2 资料收集
收集并整理所有病例的临床资料,包括一般临床资料(性别、年龄、有无临床症状、吸烟史、肿瘤史、家族肺癌史、血清癌胚抗原水平)、影像学资料(结节位置、结节直径、结节密度、是否钙化、边缘是否光滑、有无血管征、有无分叶征)以及病理资料。其中,结节密度包括实性结节(密度为软组织密度,但观察不到血管和支气管走形的结节)、磨玻璃结节(能观察到血管和支气管走形的半透明结节)、混合型(含有部分实性成分的磨玻璃结节)。
1.2.3 肺小结节恶性概率预测模型建立方法
根据肺小结节最终病理结果,将良性及恶性病变患者的相关临床资料进行单因素分析,对有统计学意义的因素进行Logistic 多因素回归分析,得出恶性肺小结节的独立预测因素并建立预测模型。绘制受试者工作特征(Receiver Operating Characteristic,ROC)曲线,计算曲线下面积(Area Under Curve,AUC),并得出灵敏度及特异度。
1.3 统计学分析
使用统计学软件SPSS 24.0进行临床数据分析,年龄、血清癌胚抗原水平、结节直径等计量资料采用±s表示,比较采用独立样本t检验;性别、结节位置等计数资料采用n(%)表示,比较采用χ2检验。采用Logistic回归分析模型建立肺小结节恶性概率预测模型,以AUC及灵敏度、特异度检验模型预测效果。以P<0.05为差异有统计学意义。
2 结果
2.1 患者临床资料单因素分析
根据病理良恶性结果,对所有患者的一般临床资料以及影像学资料进行单因素分析,结果显示性别、年龄、临床症状、吸烟史、肿瘤史、家族肺癌史、血清癌胚抗原水平、结节密度比较,差异无统计学意义(P>0.05);而结节直径、位置、是否钙化、边缘是否光滑、有无血管征、有无分叶征比较,差异有统计学意义(P<0.05),见表1和图1。

图1 肺小结节影像学图像及病理图
表1 125例肺小结节患者临床资料单因素分析[n(%),±s]

表1 125例肺小结节患者临床资料单因素分析[n(%),±s]
变量病理结果 t/χ2值 P值恶性(n=93) 良性(n=32)一般临床资料性别/(男/女,例) 36/57 15/17 0.657 0.417年龄/岁 53.41±10.23 51.64±11.16 0.824 0.205临床症状 21(22.58) 10(31.25) 0.959 0.327吸烟史 24(25.81) 11(34.38) 0.867 0.351肿瘤史 16(17.20) 5(15.63) 0.042 0.836家族肺癌史 14(15.05) 4(12.50) 0.003 0.949血清癌胚抗原水平异常 10(10.75) 2(6.25) 0.158 0.690影像学资料结节直径(≤5 mm) 8(8.60) 8(25.00) 4.360 0.036位置(上叶) 61(65.59) 6(18.75) 21.003 <0.001钙化 5(5.38) 8(25.00) 7.845 0.005边缘光滑 64(68.82) 13(40.63) 7.999 0.004密度实性 31(33.33) 10(31.25)0.080 0.960部分实性 38(40.86) 13(40.63)纯磨玻璃 24(25.81) 9(28.12)血管征 65(69.89) 14(43.75) 6.996 0.008分叶征 36(38.71) 7(21.88) 4.251 0.039
2.2 Logistic多因素回归分析及预测模型建立
将单因素分析中有统计学意义的项目纳入Logistic回归分析。结果显示,结节直径>5 mm、位于肺上叶、无钙化、边缘不光滑、有血管征、有分叶征,为恶性肺小结节独立预测因素(表2)。据此建立肺小结节恶性概率预测模型如公式(1)所示。
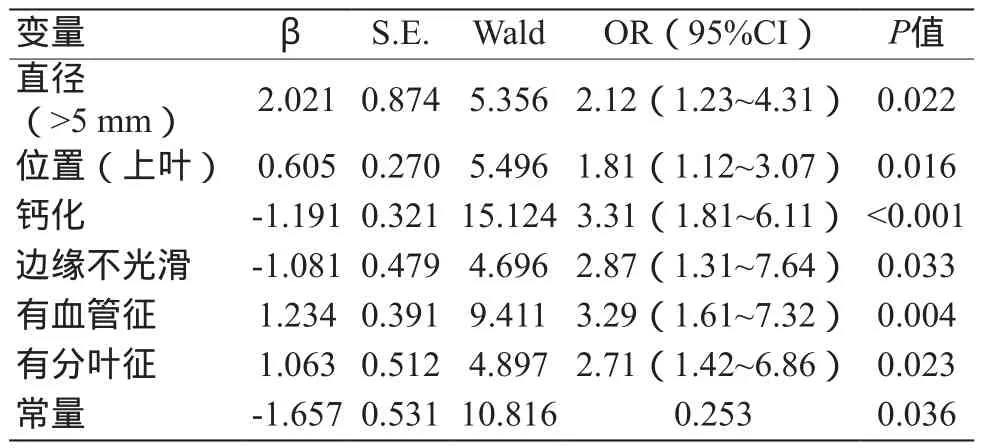
表2 Logistic多因素回归分析

其中,P为恶性概率,e为自然数对数,结节大于5 mm、位于肺上叶、钙化、边缘光滑、有血管征、有分叶征记为1,否则记为0。公式中,X=-1.657+2.021×直径+0.605×位置-1.191×钙化-1.081×边缘光滑+1.234×血管征+1.063×分叶征。
2.3 预测模型验证
绘制ROC曲线,验证肺小结节恶性概率预测模型的预测价值。最终测得AUC为0.901,95%CI(0.882~0.964)。该ROC曲线的最佳临界值为0.789,灵敏度为0.879,特异度为0.734,见图2。

图2 肺小结节恶性概率预测模型预测价值ROC曲线
3 讨论
我国每年新发肺癌病例占全球新发肺癌的1/3,肺癌的高发病率及死亡率已成为亟须解决的公共健康问题。早发现、早确诊、早治疗是降低肺癌发病率及死亡率的最佳途径,而其中,肺癌的筛查是重要的一环[7],筛查肺部结节并准确判断其良恶性质极为关键。近年来,计算机辅助诊断系统对放射科医师的读片起到了很好的辅助作用,而随着人工智能的进步,利用深入学习算法可对病变性质进行判定和预测,为放射科医师减少了阅片压力,提高了鉴别诊断的准确性[8-9]。Baldwin[10]研究显示,肺小结节的恶性概率为1.1%~12.0%,当直径>8 mm时,恶性概率可达25%,若此时进行切除,是治愈的最佳阶段。但由于肺小结节的体积很小,影像学表现也常不典型,故而对其良恶性质的判断一直是一个难题[11]。为了提高肺小结节良恶性诊断的准确性,使恶性结节得到早期治疗,而良性结节避免过度治疗,本研究建立了肺小结节恶性概率的预测模型,以期为临床鉴别肺小结节良恶性提供依据。
本研究共纳入包括一般临床资料及影像学资料在内的共计14个指标。经单因素分析后,发现结节直径、位置、是否钙化、边缘是否光滑、有无血管征、有无分叶征与肺小结节的良恶性呈一定的相关性(P<0.05);而性别、年龄、临床症状、吸烟史、肿瘤史、家族肺癌史、血清癌胚抗原水平、结节密度与肺小结节的良恶性无明显相关性(P>0.05)。后经多因素Logistic回归分析发现,结节直径>5 mm、位于肺上叶、无钙化、边缘不光滑、有血管征、有分叶征是判断肺小结节恶性的独立预测因素。
定期的肺部检查是早期发现肺小结节的重要途径,虽然体检首选的检查为胸部X线,但其对于肺部小结节敏感度较低,诊断价值有限[12]。目前,CT是检查肺结节最方便且敏感的影像检查技术,多层螺旋CT的普及大大提高了肺小结节的检出率,并为肺结节的大小、直径、位置、边缘特征等提供了详细的资料,一定程度上帮助临床医生提高了诊断准确率[13]。本研究结果中,结节直径>5 mm是肺小结节恶性的独立预测因素,可见当结节直径增加时,恶性的概率也随之增大。另外,当结节位于肺上叶时恶性概率也增大,分析原因可能与肺上叶可吸入更多不良致癌物质有关,而良性病变则可出现在各个肺叶上,与位置没有显著相关性。在应用最广的梅奥模型[14]中,肺结节位于肺上叶也是一个独立预测因子,与本预测模型一致。恶性病变的肺结节细胞的分化程度不一,故而病灶向不同方向的生长速度也不一致,加之肿瘤细胞的增殖破坏,恶性肺结节的边缘常呈现不清楚及不光滑的特征。肺小结节的血管征是本预测模型中的正相关因素,对判断肺小结节是否为恶性有一定的价值。有研究提示,恶性的结节中的纤维成分对血管有牵拉作用,使得血管走形多呈扭曲形态[15]。新生的肿瘤血管为肿瘤提供营养促进生长,而周围的血管则发生代偿性扩张,使得肿瘤血管增粗[16-17]。而良性结节则常为肉芽组织增生或局部充血等。肺小结节的钙化是本预测模型中的负相关因素。恶性病变常血流较为丰富,小结节的病变较小,不容易发生钙化。Fleischner学会2017年最新发布的《CT偶发肺结节处理指南》[18]中也指出,若结节为钙化则多为良性。因而本模型中钙化结节作为负相关的预测因子是合适的,有助提高预测模型效能。年龄和吸烟史在很多研究中都显示与肺癌发生呈正相关[19],但在本研究中并无统计学差异。分析原因首先可能在于本研究样本量不大;其次在于本研究主要研究肺小结节,发现的年龄相对较为年轻。本研究虽然经验证准确度较高,但研究中仍存在一些不足,如纳入研究的样本量偏小、影响因素不够全面,后期仍需进行多中心、更大样本量的研究。
4 结论
本肺小结节恶性概率预测模型简单易操作,方便临床使用,有助于临床对肺小结节良恶性的判断,以指导正确的治疗,改善肺癌患者的预后。

