无症状腔隙性脑梗死患者脑微出血与血压变异性的关系
左 丽, 崔玉环, 贾海莉, 刘占矿, 李树铁
(河北北方学院附属第一医院 老年科, 河北 张家口, 075000)
脑微出血(CMBs)可表现为认知下降、脑缺血等,严重危害人们的健康[1]。因出血量较少, CMBs可无临床表现或阳性体征,采用磁敏感成像(SWI)诊断易造成误诊、漏诊[2]。CMBs和腔隙性脑梗死(LI)均为脑小血管病(CSVD), 高血压是脑出血机制,也是缺血机制[3], 是CMBs与LI并存的理论基础。临床上多采用动态血压监测(ABPM)反映血压变异性(BPV)。本研究在ABPM基础上探讨CMBs与BPV的相关性,现将结果报告如下。
1 资料与方法
1.1 一般资料
选取2021年4—11月在河北北方学院附属第一医院神经内科和老年科治疗的无症状LI患者为研究对象,将SWI显示有CMBs的50例患者设为研究组,将SWI显示无CMBs的50例患者设为对照组。2组患者性别、年龄、吸烟及饮酒史、高血压病、糖尿病、抗血小板药物使用、低密度脂蛋白水平、同型半胱氨酸水平比较,差异无统计学意义(P>0.05)。见表1。纳入标准: ① 60~80岁者; ② 无症状LI者; ③ 无大血管狭窄者; ④ 入组前半年内未使用抗凝药者; ⑤ 对本研究知情同意且签署同意书者。排除标准: ① 有症状LI者; ② 难治性或继发性高血压者; ③ 入组前半年内有心房颤动、心肌梗死史者; ④ 有动脉夹层、遗传性小血管病等其他病因明确的脑梗死者; ⑤ 存在外伤、蛛网膜下腔出血、脑手术史者; ⑥存在恶性肿瘤以及肝肾功能障碍、凝血功能障碍者; ⑦ 意识障碍者。退组标准: ① 研究中发现或突发其他疾病,对研究结果可产生显著影响; ② 一般资料不全; ③自愿放弃参与研究。
1.2 方法
1.2.1 图像采集: 采用3.0T磁共振仪进行扫描,由2名影像学诊断医师(至少1名副主任及以上职称者)分析图像,计算CMBs数量,给出诊断结果(诊断不一致时,请上级医师会诊),进行数量分级(1~3个为Ⅰ级, 4~10个为Ⅱ级, 10个以上为Ⅲ级)[3]。
1.2.2 动态血压监测: 采用MC-6800型号血压仪,每日6: 00—22: 00时,每0.5 h测量1次,当日22: 00—次日6: 00时,每1 h测量1次,总监测时间≥22 h, 有效监测次数不少于总次数的4/5, 否则隔日再测。监测时不需要停用降压药,患者可正常活动[4]。监测后及时打印诊断报告,记录24 h平均收缩压(24 h SBP)、24 h平均舒张压(24 h DBP)、白昼平均收缩压(DSBP)、白昼平均舒张压(DDBP)、夜间平均收缩压(NSBP)、夜间平均舒张压(NDBP)、24 h收缩压标准差(24 h SBP-SD)、24 h舒张压标准差(24 h DBP-SD)、24 h收缩压变异系数(24 h SBP-CV)、24 h舒张压变异系数(24 h DBP-CV)等参数[3-4]。依据夜间血压下降率,计算正常节律(杓型)和异常节律(超杓、非杓、反杓)患者比率[4]。当SBP和DBP计算类型不同时,以SBP为准[5]。
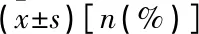
表1 2组患者一般资料比较
1.3 统计学分析
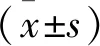
2 结 果
2.1 2组患者动态血压参数比较
研究组24 h SBP、NSBP、NDBP、24 h SBP-CV、24 h DBP-CV均高于对照组,差异有统计学意义(P<0.05或P<0.01)。见表2。

表2 2组患者动态血压参数比较
2.2 2组患者血压节律比较
研究组中正常节律者6例(12.00%), 异常节律者44例(88.00%); 对照组中正常节律者15例(30.00%), 异常节律者35例(70.00%); 2组患者血压节律比较,差异有统计学意义(P<0.05)。研究组非杓型、反杓型、超杓型异常节律患者CMBs发生率依次为29.55%(13/44)、43.18%(19/44)、27.27%(12/44), 对照组中依次为42.86%(15/35)、17.14%(6/35)、40.00%(14/35), 差异有统计学意义(P=0.047)。
2.3 变异系数(CV)与CMBs数量分级的关系
研究组中CMBs数量分级为Ⅰ级16例, Ⅱ级23例, Ⅲ级11例,选出最能代表BPV且有统计学意义的指标CV, 进行Spearman分析,结果显示24 h DBP-CV、24 h SBP-CV与CMBs数量分级呈正相关(r=0.561、0.435,P<0.01)。见表3。

表3 研究组CV与CMBs数量分级的关系
3 讨 论
LI发生较为隐匿,多发于穿支动脉,患者症状不典型,多在体检时被发现[6]。LI复发率较高,多次复发后可导致脑功能损伤加重,甚至引发其他严重的脑血管病。CMBs的影像学特征及临床表现与LI不同,但均高发于中老年人群,且存在相同的影响因素,其中血压是危险因素之一[7], 同时CMBs也是LI的危险因素[8], LI合并CMBs的情况并不少见。本研究中, CMBs患者除了血压均值较高, BPV也较大,提示临床上在关注血压的同时还要关注BPV。研究[9]发现,长期血压水平较高及BPV较大提示血管内皮受损,调节功能减低,从而易引发CMBs。CMBs主要发生在穿支动脉,其管径小,多为大血管的直接分支[10], 血压波动对其危害较大。除去年龄、LDL-C等因素影响外, LI患者发生CMBs与SBP和DBP变异有关,存在CMBs患者的血压均值及峰值均高于非CMBs者,其BPV与CMBs进展有着密切关系[11-12]。
既往临床上主要依靠在诊室内测量血压来诊断高血压并调整降压药,存在一定的人为因素影响和测量误差[12]。长期监测BVP能更好地反映血压波动情况,其中BPV与CSVD的关系是研究的热点。研究[13]显示高血压在预测CMBs中有重要的作用。早晨是脑血管病的多发时段,其机制可能是早晨时交感神经兴奋性较高,易引发血压急剧变化[14-15]。ABPM可反映血压水平和BPV, 对观察降压药作用及预测靶器官损害有重要意义,同时其具有易操作、费用低、无创伤、临床重复性好等优势,在基层医院也能较好地推广[16]。
正常生理情况下,血压节律呈杓型(双峰一谷曲线),其主要受交感神经、内分泌、压力感受器等诸多因素影响,在机体适应日常活动、保持血管功能等方面具有重要的作用[17]。非杓型节律提示副交感神经相比于交感神经的作用减弱,靶器官危害更大[18]。相比于正常血压节律人群, CMBs患者夜间血压不降反升,对靶器官损害更大,或可加快CMBs的进程[19]。CMBs病变程度与BPV呈显著正相关,即使患者既往无高血压病史,当夜间SBP升高时,其罹患CMBs的概率也会大大增高[20]。临床上在降低CMBs患者血压的同时还要关注其血压节律,特别是夜间血压反常升高的患者,要给予合理的、个体化的降压药,指导服药时间,保持血压正常节律,从而延缓CMBs的进程,减少其他严重脑血管疾病的发生[21-22]。
CV与CMBs病变程度呈正相关,随着BPV的增大,无症状LI患者CMBs严重程度增加。临床上常用CV反映BPV, CV在一定程度上避免了过高血压值对BPV的干扰,国内外研究[23]也更倾向于用CV反映BPV。随着BPV增大, CMBs病灶也增多,可能原因是血压波动增大导致血管壁受到更大的应切力,血管内皮损伤加重,血管壁调节能力减弱,不稳定的血流冲击引发出血或缺血[24]。同时,较高的BPV可使血管微循环出现障碍,穿支动脉受影响最大,波动越大的BPV或可引起越严重的CMBs[25]。研究[26]提示,调整血压均值水平并未显著影响CMBs的进展,而降低BPV(调节降压药或服药时间)则可明显降低CMBs的发生率,延缓疾病进展。总之,血压均值水平及BPV均与CMBs相关,血压均值水平越高、BPV越大,则CMBs的发生率越高; 异常节律是CMBs的重要危险因素; CV与CMBs严重程度呈正相关。

