成年新型冠状病毒Delta变异株感染患者延迟出院相关因素分析
林勤清 何国军 姚亚克 周华
新型冠状病毒肺炎(coronavirus disease 2019,COVID-19)是一种由新型冠状病毒引发的严重的,具有高度传染性的疾病。新型冠状病毒属于β属冠状病毒,人群对新型冠状病毒缺乏免疫能力,具有普遍易感、传播迅速和致病能力强的特点[1]。新型冠状病毒不断变异,相关研究表明感染Delta变体患者的病毒载量比野生型毒株高1 260倍、病毒转阴时间也长于野生型毒株,患者平均住院时间有延长趋势[2]。根据目前我国的疫情防控策略,为更好控制病毒传播,患者病毒转阴前一般均接受住院隔离治疗,因此患者住院时间与核酸转阴时间密切相关,同时受脏器功能恢复情况影响。2021年12月至2022年2月浙江省绍兴地区出现传染源单一的COVID-19疫情,根据浙江省疾病预防控制中心报告此轮疫情均由新型冠状病毒Delta变异株AY.4进化分支毒株引起。根据集中收治原则,所有患者均入住绍兴文理学院附属医院接受统一、规范、同质化的治疗。本研究对281例COVID-19患者的临床资料进行分析,探讨影响成年新型冠状病毒Delta变异株感染的COVID-19患者延迟出院的相关因素。
1 对象和方法
1.1 对象 收集2021年12月至2022年2月在绍兴文理学院附属医院中心院区住院治疗的成年新型冠状病毒Delta变异株AY.4进化分支毒株感染的COVID-19患者281例,其中男123例,女158例;年龄18~100岁,中位年龄55(42,64)岁;合并基础疾病:高血压 68例(24.2%),糖尿病38例(13.5%),恶性肿瘤3例(1.1%),冠心病5例(1.8%);入院时临床类型:轻型69例,普通型212例,无重型及危重型患者;患者住院时间8~49 d,中位住院时间26.0(22.0,29.0)d。根据患者是否超过中位住院时间分为延迟出院组[中位住院时间29.0(27.0,31.0)d]152例和对照组[中位住院时间22.0(21.0,24.0)d]129例。纳入标准:(1)符合《新型冠状病毒肺炎诊疗方案(试行第八版修订版)》中新型冠状病毒感染诊断标准[3],咽拭子新冠病毒核酸检测阳性;(2)年龄≥18周岁;(3)患者临床资料完整、结局转归明确。本研究经绍兴文理学院附属医院医学伦理委员会审批通过。
1.2 资料收集与分析 采用回顾性分析方法,数据来自电子病历系统,收集患者的一般临床资料、实验室检查、影像、治疗及核酸转阴时间相关资料。患者入院后实验室检查包括:血常规、肝肾功能、凝血功能、D-二聚体、心肌酶谱、CRP。临床分型根据《新型冠状病毒肺炎诊疗方案(试行第八版修订版)》[3]进行。
1.3 胸部CT检查 所有患者均行肺部高分辨率CT(high resolution CT,HR-CT)检查,对每例患者住院期间全部CT影像进行回顾性读片,判断是否有新型冠状病毒感染肺部CT表现。影像判断由1位影像科医师和1位呼吸科医师分别完成,如结果出现异议由第3位医师参与讨论后投票决定。
1.4 治疗方案 参照《新型冠状病毒肺炎诊疗方案(试行第八版修订版)》[3]进行,包括抗菌药物、中药、全身性糖皮质激素治疗,以及静脉注射免疫球蛋白、皮下注射胸腺肽等。
1.5 出院标准 同时满足以下4条标准:(1)体温恢复正常3 d以上;(2)呼吸道症状明显好转;(3)肺部影像学检查显示急性渗出性病变明显改善或无急性病灶;(4)患者每日行呼吸道标本核酸检测,连续2次阴性(采集时间至少间隔24 h)。
1.6 统计学处理 采用SPSS 25.0统计软件。符合正态分布的计量资料以表示,组间比较采用两独立样本t检验;不符合正态分布的计量资料以M(P25,P75)表示,组间比较采用秩和检验。计数资料组间比较采用χ2检验或Fisher确切概率法。采用多因素logistic回归分析影响COVID-19患者延迟出院的危险因素。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者一般情况比较 延迟出院组患者年龄、糖尿病比例、普通型患者比例均高于对照组,差异均有统计学意义(均P<0.01);但两组患者性别、高血压比例、恶性肿瘤比例、冠心病比例、疫苗接种情况比较差异均无统计学意义(均P>0.05),见表1。

表1 两组患者一般情况比较
2.2 两组患者临床表现、实验室检查指标、肺部CT表现比较 延迟出院组患者肌痛比例、高热比例、D-二聚体升高(>550 μg/L)比例、CRP水平、有新型冠状病毒感染肺部CT表现的比例均高于对照组,差异均有统计学意义(均P<0.05);但两组患者其余临床表现、WBC异常(<4×109/L或>10×109/L)、淋巴细胞计数下降(<0.8×109/L)、单核细胞增多(>0.8×109/L)、肌酸激酶同工酶(creatine kinase MB isoenzyme,CK-MB)升高(>25 U/L)、AST或 ALT升高(AST>40 U/L或ALT>50 U/L)、PLT水平比较差异均无统计学意义(均P>0.05),见表2。
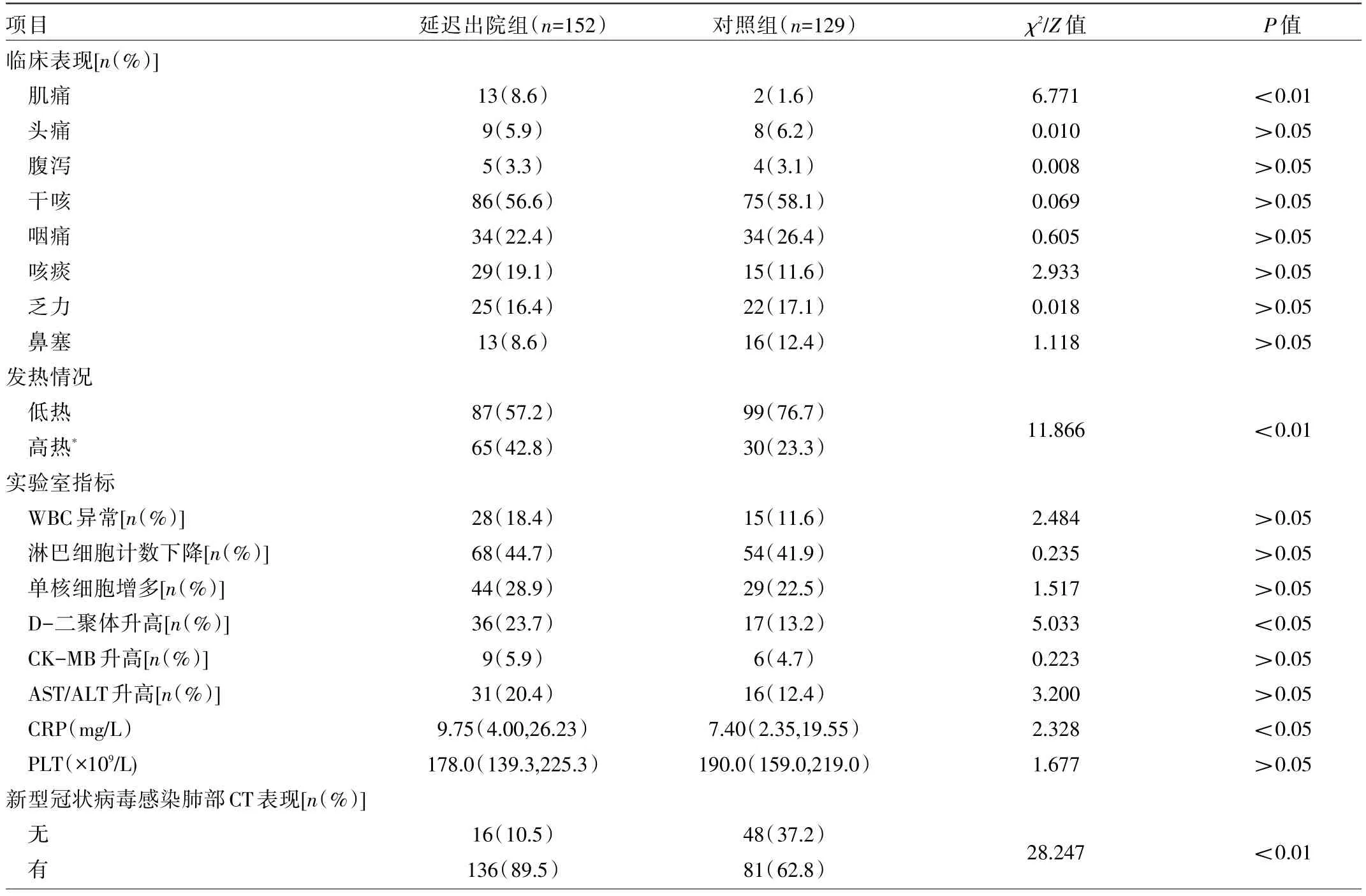
表2 两组患者临床表现、实验室检查指标、肺部CT表现比较
2.3 两组患者药物治疗情况和核酸转阴时间比较延迟出院组患者抗菌药物使用比例、中药使用比例、静脉注射免疫球蛋白比例、皮下注射胸腺肽比例均高于对照组,核酸转阴时间长于对照组,差异均有统计学意义(均P<0.05);但两组患者全身性糖皮质激素治疗比例比较差异无统计学意义(P>0.05),见表3。2.4 影响COVID-19患者延迟出院的多因素分析 以延迟出院为因变量,将患者年龄、CRP水平、合并糖尿病、肌痛、高热、入院时临床类型、D-二聚体升高、新型冠状病毒感染肺部CT表现作为自变量纳入多因素logistic回归模型,结果显示高龄、合并糖尿病和肌痛均是影响COVID-19患者延迟出院的独立危险因素(均P<0.05),见表4。

表3 两组患者药物治疗情况和核酸转阴时间比较

表4 影响COVID-19患者延迟出院的多因素分析
3 讨论
COVID-19是一种突发性、暴发性传染病,目前已引起全球大流行[4]。约有10%的COVID-19患者可能发展为重症或危重症[5]。根据目前我国的疫情防控策略,为更好控制病毒传播,确诊为COVID-19患者均需接受住院隔离治疗,短期内大量增长住院需求可能超出医院的救治能力。因此分析可能造成住院时间延长的因素可能有助于合理安排医疗资源。本研究中,COVID-19所有患者住院时间为8~49 d,住院时间跨度较长。高龄、合并糖尿病、肌痛是影响患者延迟出院的独立危险因素。
研究证实,儿童、青少年危重症患者比例明显较低,死亡病例的报道更是少见[6],而老年COVID-19患者住院时间更长、危重比例更高、治愈率更低[7-8]。Lian等[9]研究发现高龄是COVID-19不良结局的危险因素。
新型冠状病毒主要经呼吸道传播,呼吸系统为最常见的首发感染部位。COVID-19患者的最常见症状为干咳、咽痛、发热、鼻塞等呼吸道症状,但仍有较大比例(11.3%)患者表现为神经系统症状。有研究表明新型冠状病毒并不总是局限于呼吸道,在某些情况下,它们可能侵入神经系统,导致神经系统疾病[10]。肌痛和头痛则可能是新型冠状病毒感染后最典型和常见的神经系统症状[11]。本研究发现有肌痛表现的患者有更高比例延迟出院,这可能提示新型冠状病毒累及神经系统与病情更重、核酸转阴时间更长相关。然而,这一发现需要更大样本量的多中心研究进一步验证。另有研究表明,合并糖尿病的COVID-19患者更容易合并肌痛,血糖控制不良与多种严重感染密切相关[12-13]。Wu等[14]研究发现血糖水平升高是COVID-19患者进展为危重患者和死亡的独立危险因素。本研究亦证实合并糖尿病患者延迟出院的比例更高。
综上所述,COVID-19患者住院时间跨度较大、影响因素较多,住院时间与高龄、合并糖尿病、肌痛等因素有关。临床需更加重视此类患者的观察与治疗,充分评估,更加合理安排医疗资源。本研究为单中心回顾性研究,存在局限性,研究结果需要在前瞻性、多中心研究队列研究者进一步验证。

