上海市某三甲综合医院儿科新型冠状病毒肺炎疫情期间住院患儿疾病种类分析
高 宇,甘 露,曹诗燕,周 霖
海军军医大学(第二军医大学)第一附属医院儿科,上海 200433
自2019 年12 月始,新型冠状病毒肺炎(coronavirus disease 2019,COVID-19) 暴 发 流行,其致死率高、传染性强,感染病例在全国各省市陆续出现并迅速增多。严峻的疫情形势下,2020 年1 月23 日起国家及各省市地区纷纷启动重大突发公共卫生事件一级响应,除倡议戴口罩、增加洗手消毒频次外,还采取了限制交通和人员流动等措施。COVID-19 疫情下全国儿科患者就诊人数显著减少,疾病种类也发生了明显变化。本研究对COVID-19 疫情发生前、后我院儿科住院患儿的病例数和疾病种类进行了统计分析,以期优化医疗卫生资源,进一步提高医疗质量和服务水平,同时也为今后的儿童疾病防控提供参考。
1 资料和方法
1.1 资料来源所有病例资料均来自海军军医大学(第二军医大学)第一附属医院临床大数据系统,从系统中收集2019 年2 月-2021 年1 月儿科住院患儿相关信息,如患儿性别、年龄、常住地、疾病诊断(国际疾病分类ICD-10)等,存在多个疾病诊断时,按第一诊断进行归类统计。
1.2 研究方法至2020 年1 月底,COVID-19 疫情在全球多个国家和地区暴发[1],本研究将2019 年2 月-2020 年1 月归为疫情发生前1 年,2020 年2 月-2021 年1 月归为疫情发生后1 年;将每年分为春季 (3-5月)、夏季 (6-8月)、秋季 (9-11月)、冬季(12 月-次年2 月)[2];按照年龄将患儿分为新生儿期(脐带结扎~<28 d)、婴儿期(28 d~<1 岁)、幼儿期(1~<3 岁)、学龄前期(3~<6 岁)、学龄期(6~<12 岁)和青春期(12~18 岁)。分析COVID-19 疫情发生前、后1 年儿科住院患儿的总数、常住地、性别,以及各系统疾病的构成和顺位等信息。
1.3 统计学处理应用SPSS 19.0 软件进行统计分析。计数资料以例数和百分数表示,采用χ2检验。检验水准(α)为0.05。
2 结 果
2.1 患儿基本情况COVID-19 疫情发生前1 年(2019 年2 月-2020 年1 月)儿科住院患儿共1 931 例,其中男1 037 例(53.70%)、女894 例(46.30%);疫 情 发 生 后1 年(2020 年2 月-2021 年1 月)儿科住院患儿共618 例,其中男322 例(52.10%)、女296 例(47.90%)。疫情发生后1 年儿科住院患儿数量较疫情发生前1 年减少68.00%(1 313/1 931),但性别占比差异无统计学意义(χ2=0.48,P>0.05)。
2.2 儿科住院患儿常住地分布COVID-19 疫情发生前1 年1 931 例儿科住院患儿中常住地为本区(杨浦区)的患儿有858 例(44.43%),常住地为本市其他区县513 例(26.57%),常住地为外省市560 例(29.00%);COVID-19 疫情发生后1 年618 例儿科住院患儿中常住地为本区(杨浦区)的患儿有277 例(44.82%),常住地为本市其他区县231 例(37.38%),常住地为外省市110 例 (17.80%)。COVID-19 疫情发生前、后1 年儿科住院患儿常住地分布差异有统计学意义(χ2=41.11,P<0.01)。
2.3 儿科住院患儿疾病种类变化COVID-19 疫情发生前、后1 年儿科住院患儿疾病种类位列前3 位的均为呼吸系统疾病、新生儿疾病、内分泌系统疾病。疫情发生前1 年患有呼吸系统疾病的住院患儿有1 055 例(54.63%,1 055/1 931),疫情发生后1 年为84 例(13.59%,84/618),病例数减少92.04%(971/1 055),占比也下降。疫情发生前1 年患有新生儿疾病的住院患儿有386 例(19.99%,386/1 931),疫情发生后1 年为220 例(35.60%,220/618),病例数减少43.01%(166/386),但占比上升。疫情发生前1 年患有内分泌系统疾病的住院患儿有140 例(7.25%,140/1 931),疫情发生后1 年为169 例(27.35%,169/618),病例数增加20.71%(29/140),占比也明显升高。COVID-19 疫情发生前、后1 年儿科住院患儿呼吸系统疾病、新生儿疾病、内分泌系统疾病构成比差异均有统计学意义(χ2=319.06,P<0.01;χ2=62.94,P<0.01;χ2=177.48,P<0.01)。见表1。
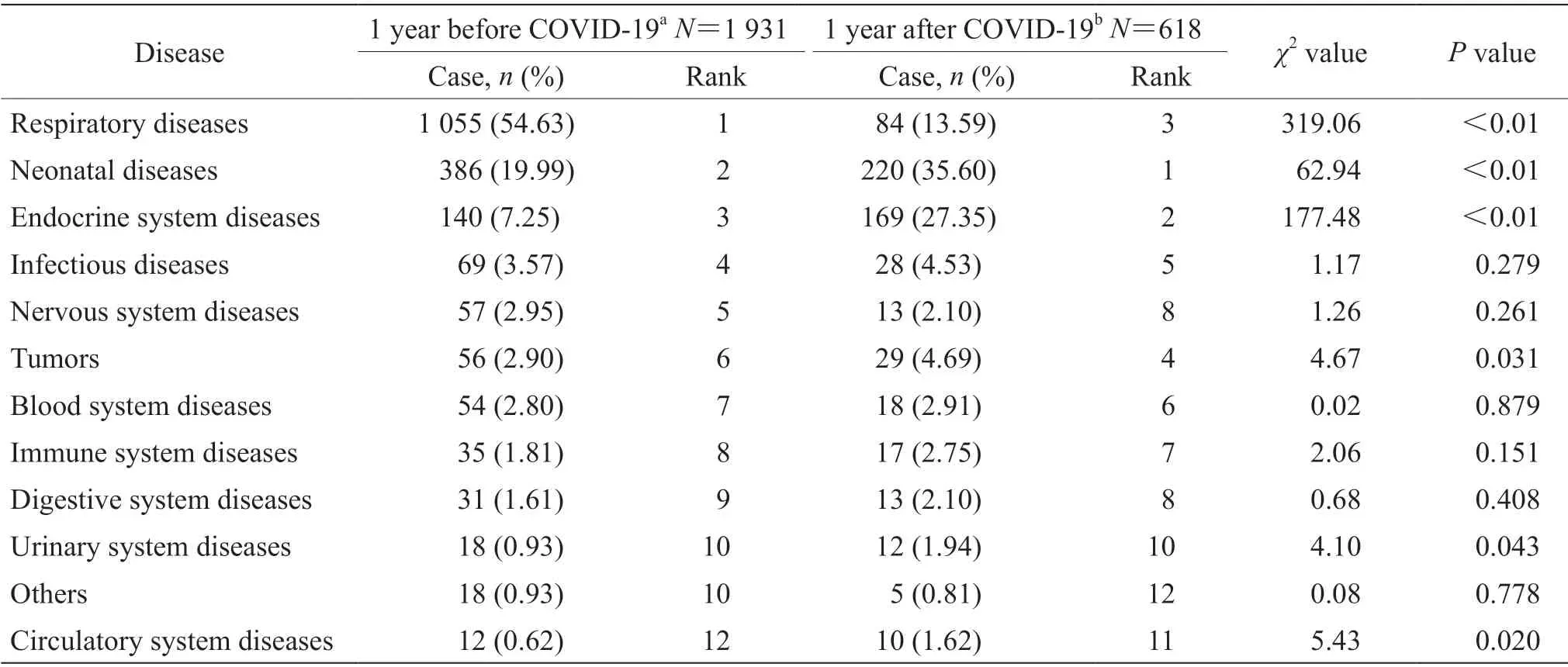
表 1 COVID-19 疫情发生前、后1 年儿科住院患儿各系统疾病种类变化Tab 1 Changes in disease spectrum of pediatric inpatients 1 year before and 1 year after COVID-19 epidemic
2.4 儿科住院患儿年龄分布与疾病种类COVID-19疫情发生前1 年1 931 例儿科住院患儿中新生儿期患儿有386 例(19.99%),婴儿期患儿167 例(8.65%),幼儿期患儿323 例(16.73%),学龄前期患儿532 例(27.55%),学龄期患儿472 例(24.44%),青春期患儿51 例(2.64%);疫情发生前1 年住院患儿占比位列前3 位的分别是学龄前期患儿、学龄期患儿、新生儿。各年龄阶段患儿(新生儿除外)疾病种类占比最高的均为呼吸系统疾病,学龄期患儿内分泌系统疾病占比高于其他年龄阶段患儿。见表2。
COVID-19 疫情发生后1 年618 例儿科住院患儿中新生儿期患儿有220 例(35.60%),婴儿期28 例(4.53%),幼儿期46 例(7.44%),学龄前期90例(14.56%),学龄期201 例(32.52%),青春期33 例(5.34%)。疫情发生前、后1 年各年龄阶段的病例数不同,差异有统计学意义(χ2=140.52,P<0.01)。疫情发生后1 年住院患儿占比位列前3 位的分别是新生儿、学龄期患儿、学龄前期患儿。婴、幼儿期患儿疾病种类占比最高的仍为呼吸系统疾病,而学龄前期、学龄期、青春期患儿疾病种类占比最高的均为内分泌系统疾病。见表3。
2.5 季节分布与儿科住院患儿疾病种类COVID-19疫情发生前1 年1 931 例儿科住院患儿中春季住院患儿为539 例(27.91%),夏季528 例(27.34%),秋季452 例(23.41%),冬季412 例(21.34%);住院患儿各季节疾病种类占比位列前2 位的均为呼吸系统疾病和新生儿疾病。见表4。
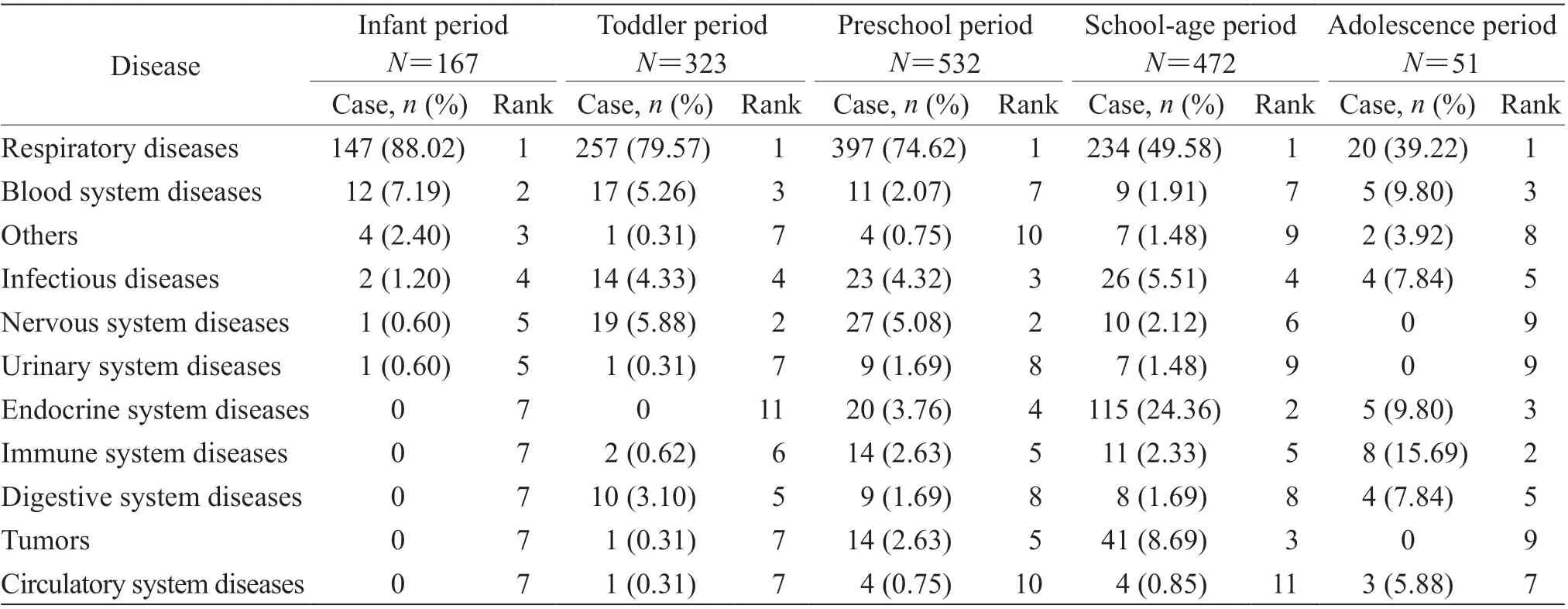
表 2 COVID-19 疫情发生前1 年不同年龄阶段儿科住院患儿(新生儿除外)各系统疾病种类变化Tab 2 Changes in disease spectrum of different-aged pediatric inpatients (except newborn infants)1 year before COVID-19 epidemic
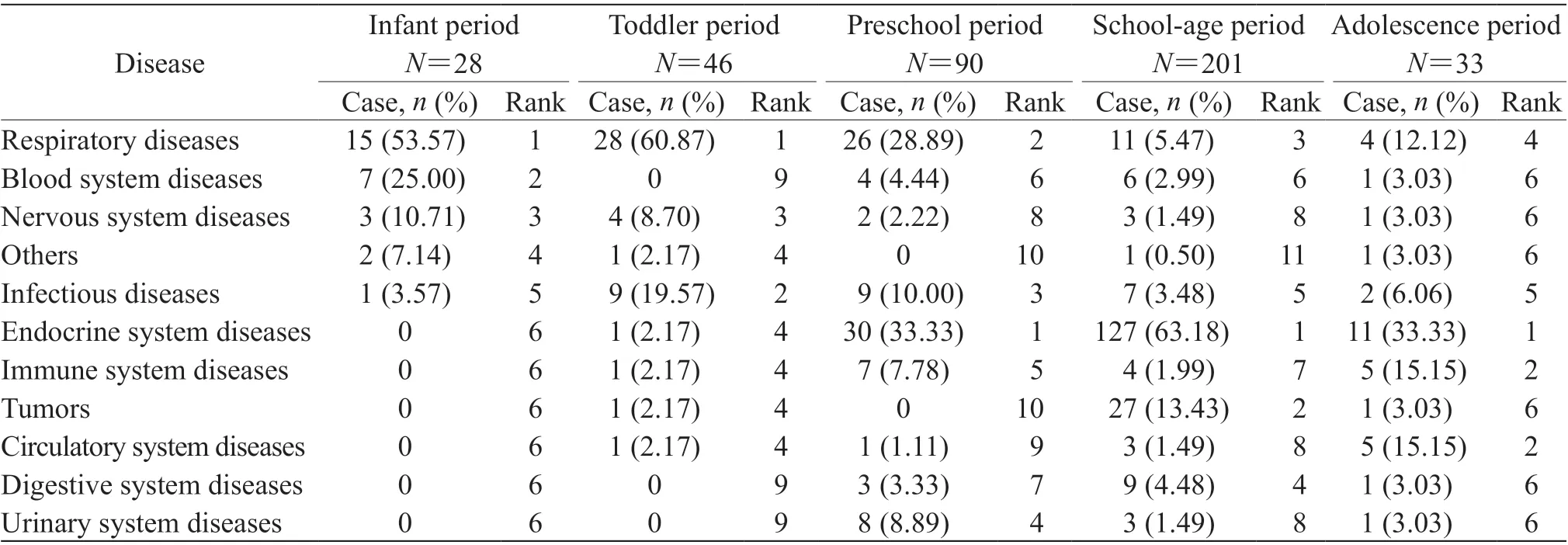
表 3 COVID-19 疫情发生后1 年不同年龄阶段儿科住院患儿(新生儿除外)各系统疾病种类变化Tab 3 Changes in disease spectrum of different-aged pediatric inpatients (except newborn infants)1 year after COVID-19 epidemic
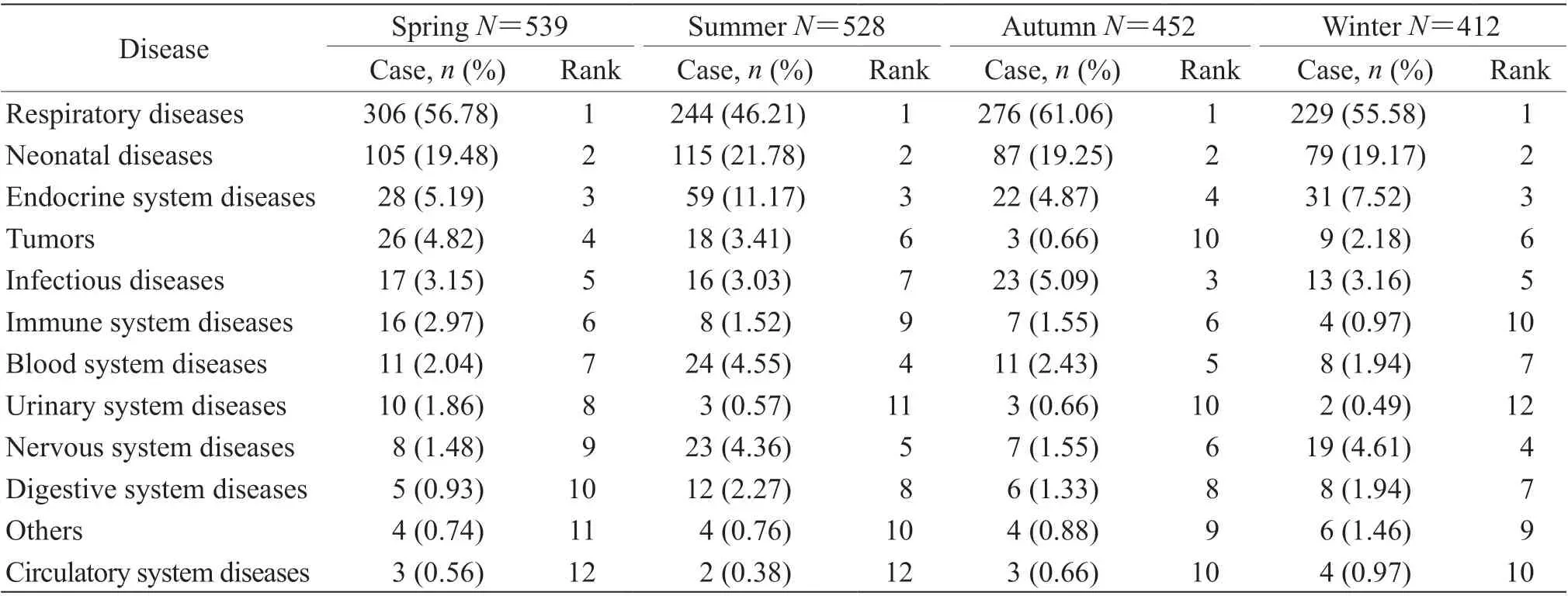
表 4 COVID-19 疫情发生前1 年不同季节儿科住院患儿各系统疾病种类变化Tab 4 Changes in disease spectrum of pediatric inpatients in different seasons 1 year before COVID-19 epidemic
COVID-19 疫情发生后1 年618 例儿科住院患儿中春季住院患儿为136 例(22.01%),夏季181 例(29.29%),秋季141 例(22.82%),冬季160 例(25.89%)。疫情发生后1 年春、夏季节住院患儿疾病种类占比位列前2 位的均为内分泌系统疾病和新生儿疾病,秋、冬季节疾病种类占比位列前2位的均为新生儿疾病和呼吸系统疾病。见表5。疫情发生前、后1 年各季节住院病例数不同,差异有统计学意义(χ2=11.2,P<0.05);疫情发生前、后1 年呼吸系统疾病病例数在各季节分布差异有统计学意义(χ2=45.91,P<0.01),而新生儿疾病病例数在各季节分布差异无统计学意义(χ2=1.18,P>0.05);疫情发生前、后1 年内分泌系统疾病病例数在各季节分布差异有统计学意义(χ2=9.54,P<0.05)。
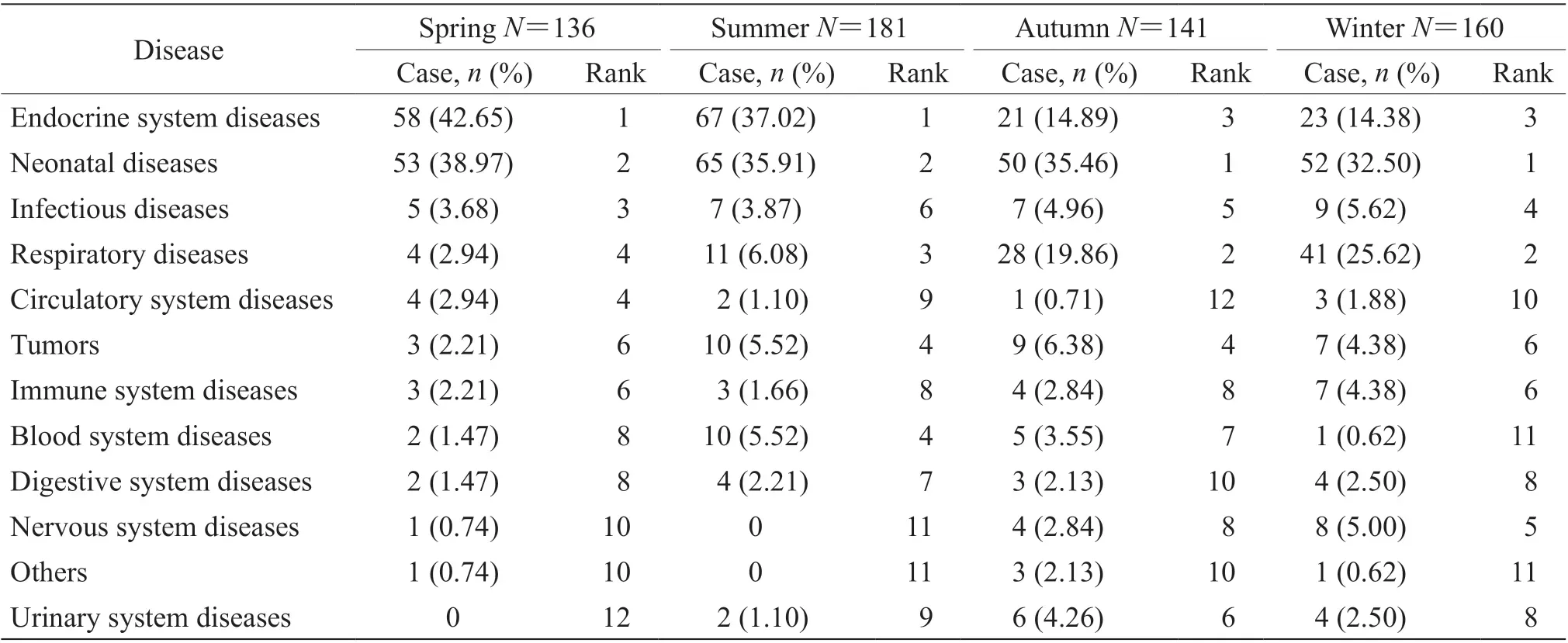
表 5 COVID-19 疫情发生后1 年不同季节儿科住院患儿各系统疾病种类变化Tab 5 Changes in disease spectrum of pediatric inpatients in different seasons 1 year after COVID-19 epidemic
2.6 儿科住院患儿呼吸系统疾病种类见表6。COVID-19 疫情发生后1 年,儿科住院患儿中呼吸系统疾病病例数减少最明显,疫情发生前、后1 年呼吸系统疾病种类占比位列前4 位的均为肺炎、喘息/哮喘、上呼吸道感染、支气管炎。疫情发生前、后1 年儿科住院患儿均以肺炎占比最大[66.26%(699/1 055)vs 52.38%(44/84)], 疫情发生后1 年肺炎患儿减少93.71%(655/699),肺炎占比差异有统计学意义(χ2=6.60,P<0.05);疫情发生前1 年肺炎患儿中病原体为肺炎支原体者442 例(63.23%,442/699),但疫情发生后1 年肺炎患儿中病原体为肺炎支原体者38 例(86.36%,38/44),差异有统计学意义(χ2=9.68,P<0.01)。疫情发生前1 年喘息/哮喘患儿171 例(16.21%,171/1 055),疫情发生后1 年喘息/哮喘患儿15 例(17.86%,15/84),疫情发生后1 年喘息/哮喘病例数显著下降,但其占比差异无统计学意义(χ2=0.15,P>0.05)。
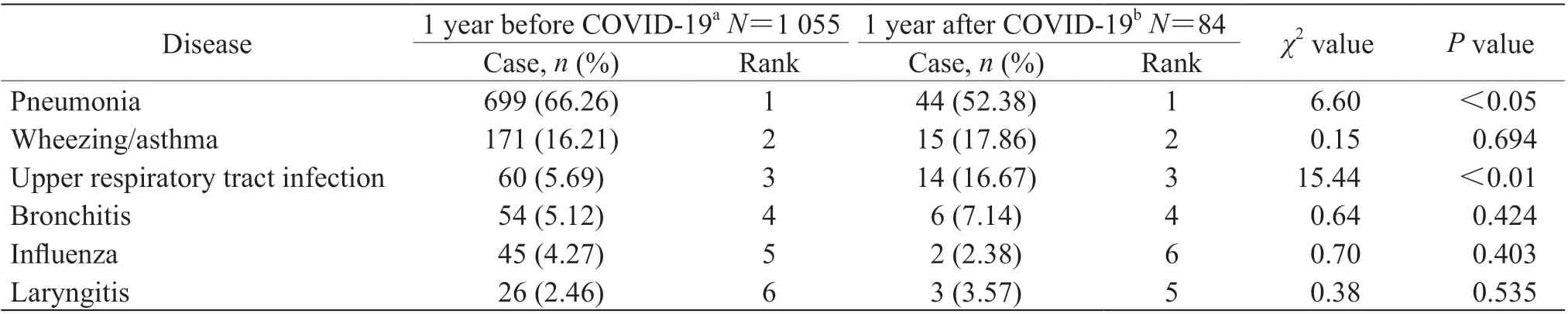
表 6 COVID-19 疫情发生前、后1 年儿科住院患儿呼吸系统疾病种类变化Tab 6 Changes in types of respiratory diseases of pediatric inpatients 1 year before and 1 year after COVID-19 epidemic
2.7 儿科住院患儿内分泌系统疾病种类COVID-19疫情发生后1 年,儿科住院患儿中内分泌系统疾病病例数有所增加(20.71%,29/140)。疫情发生前1 年矮小症29 例,生长发育迟缓58 例,性早熟27 例,青春期发育提前26 例;疫情发生后1 年矮小症20 例,生长发育迟缓62 例,性早熟18 例,青春期发育提前69 例。疫情发生后1 年矮小症/生长发育迟缓病例占比减少,性早熟/青春期发育提前病例占比增加;疫情发生前、后1 年矮小症/生长发育迟缓及性早熟/青春期发育提前占比差异有统计学意义(χ2=5.73,P<0.05)。见表7。
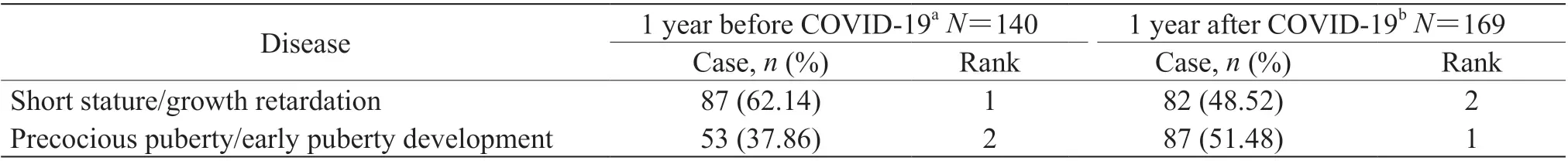
表 7 COVID-19 疫情发生前、后1 年儿科住院患儿内分泌系统疾病种类变化Tab 7 Changes in types of endocrine system diseases of pediatric inpatients 1 year before and 1 year after COVID-19 epidemic
3 讨 论
3.1 COVID-19 疫情发生前后儿科住院患儿疾病分布总体特点本研究结果显示COVID-19 疫情发生后1 年我院儿科住院患儿人数明显减少,地域分布亦有明显变化(常住地为外省市患儿明显减少),说明COVID-19 疫情减少了儿童住院人数、降低了外省市儿童的来沪就诊率。这与我国政府采取的有效防止疫情扩散政策、民众卫生与就医习惯的改变、全国中小学延迟开学以及开学后的积极防控措施等因素有关。
本研究结果还显示COVID-19 疫情发生前、后1 年儿科住院患儿疾病构成位列前3 位的均为呼吸系统疾病、新生儿疾病、内分泌系统疾病,但疫情发生后1 年呼吸系统疾病由疫情前的第1 顺位(54.63%,1 055/1 931)降至第3 顺位(13.59%,84/618),说明疫情期间严格的防疫措施导致民众生活习惯的改变明显降低了呼吸道疾病感染的发生,佩带口罩所致呼吸道物理隔离也使得气道变态反应性疾病发病率显著下降。新生儿疾病患儿数由疫情发生前1 年的386 例减至疫情发生后1 年的220 例,由疫情前的第2 顺位(19.99%,386/1 931)升至第1 顺位(35.60%,220/618),说明相对于呼吸道疾病,新生儿疾病受疫情的影响较小。新生儿疾病主要与孕产妇情况、围生期情况、家族遗传疾病等相关,新生儿疾病患儿人数减少主要与近年我国不断降低的人口出生率有关[3],也可能与疫情防控下外地危重孕产妇转诊明显减少有关。COVID-19 疫情发生后1 年儿科住院患儿内分泌系统疾病的患病人数由疫情发生前1 年的140 例增至169 例,由疫情前的第3 顺位(7.25%,140/1 931)升至第2 顺位(27.35%,169/618)。既往研究显示,儿童处于周末和假期时活动量会减少、屏幕暴露时间变长、睡眠变得不规律、饮食相对不健康,从而导致出现体重增加、心肺适能下降等健康问题[4-5]。在COVID-19 疫情严格防控相当长的一段时间内,公园、游乐场、运动场馆等公共场所的关闭使儿童的体育锻炼活动受到限制,同时学校和幼托机构的关闭使得中小学生和幼儿的活动进一步减少,从而导致肥胖、性早熟/青春期发育提前等内分泌疾病的发病人数明显增加。此外,在COVID-19 疫情防控期间儿童居家时间增多,与家长相处时间延长,家长更易发现儿童性征变化,从而促使就诊率增加,这可能也是导致疫情发生后1 年内分泌疾病病例数增多的原因之一。
3.2 COVID-19 疫情发生前、后1年儿科住院患儿疾病的年龄分布特点本研究结果显示COVID-19疫情发生前1 年儿科住院患儿占比位列前3 位的分别是学龄前期患儿、学龄期患儿、新生儿;疫情发生后1 年住院患儿占比位列前3 位的分别是新生儿、学龄期患儿、学龄前期患儿,说明学龄前期及学龄期为儿童发病的高发年龄阶段。疫情发生后1 年新生儿患病数量[220 例(35.60%)]较疫情发生前1 年[386 例(19.99%)]有所下降,但占比增加,说明与其他疾病相比新生儿受疫情影响相对较少。疫情发生前1 年除新生儿外各年龄阶段占比最高的均为呼吸系统疾病,与陈昂等[6]的研究结果一致,但随着患儿年龄的增加呼吸系统疾病占比逐步下降[7]。疫情发生前1 年学龄期患儿内分泌系统疾病占比明显增多(24.36%,115/472;第2 顺位)。疫情发生后1 年婴儿期和幼儿期疾病种类占比最高的仍为呼吸系统疾病,而学龄前期、学龄期、青春期患儿占比最高均为内分泌系统疾病。结果表明疫情后采取的一系列防控政策有效地降低了呼吸系统疾病的发生,尤其在学龄前期、学龄期和青春期儿童的表现最为明显。在疫情发生前1 年,内分泌系统疾病的好发年龄阶段为学龄期,但疫情发生后1年随着生活方式的改变,除了学龄期,还延伸到学龄前期及青春期儿童,提示疫情发生后内分泌疾病的群体增大,这部分群体的不良生活方式需多加关注及积极引导加以改善。
3.3 COVID-19 疫情发生前、后1年儿科住院患儿疾病的季节分布特点本研究结果显示,COVID-19疫情发生前1 年儿科住院患儿各季节疾病占比位列前2 位的均为呼吸系统疾病和新生儿疾病,疫情发生后1 年春、夏季节疾病占比位列前2 位的均为内分泌系统疾病和新生儿疾病,秋、冬季节疾病占比位列前2 位的均为新生儿疾病和呼吸系统疾病。疫情发生前1 年呼吸系统疾病在每个季节住院患儿中的占比均在50.00%左右,疫情发生后1 年占比显著减少,说明疫情防控明显减少了呼吸系统疾病的发生。疫情发生后1 年,随着9 月份中小学校开学呼吸系统疾病的病例逐渐增加,提示呼吸道系统疾病的增多与开学后学生活动范围增大、接触人群增多有关,相对密集的人群、密闭的环境增加了交叉感染的概率。受生育率下降的影响,新生儿疾病病例数量减少,但减少幅度远低于疫情发生后1 年住院患儿减少数,故占比均上升,且疫情前后在各季节分布无明显变化,说明新生儿疾病受疫情影响较小。疫情发生后1 年春、夏季节内分泌系统疾病的患儿数量增多及占比升高需引起重视,提示不能忽视合理的饮食结构和必要的体育锻炼。但无论疫情发生前还是发生后,内分泌系统疾病病例总是夏季最多,考虑原因可能为内分泌疾病大多数为可择期治疗疾病,为不影响孩子的学习,患儿家长更倾向于暑假期间就医。
3.4 COVID-19 疫情发生前、后1年儿科住院患儿呼吸系统疾病分布的变化本研究结果显示,COVID-19 疫情发生前1 年住院患儿中呼吸系统疾病患儿有1 055 例,疫情发生后1 年住院患儿中呼吸系统疾病患儿有84 例,下降明显,提示疫情防控措施能有效地减少因呼吸系统疾病而住院的患儿数量,特别是下呼吸道感染性疾病患儿。同时喘息/哮喘的病例也明显减少,说明佩戴口罩的物理阻隔作用可减少吸入性过敏原。呼吸道感染尤其是病毒及支原体感染是喘息/哮喘的重要诱发因素[8],呼吸道感染的减少也使喘息/哮喘的发病明显减少。疫情发生前、后1 年住院患儿呼吸系统疾病中均以肺炎占比最大,其中又以支原体肺炎占绝大部分,说明肺炎支原体是儿童社区获得性肺炎的重要病原之一。肺炎支原体感染易导致肺部及肺外并发症,特别是重症难治性支原体肺炎可遗留气道闭塞,是造成儿童患慢性气道疾病、影响生命质量的重要原因[9],故临床上需重视支原体肺炎的诊治。
3.5 COVID-19 疫情发生前、后1年儿科住院患儿内分泌系统疾病分布的变化本研究结果显示,在COVID-19 疫情导致儿科住院患儿数量明显下降的情况下,内分泌系统疾病患儿人数反而有小幅度上升,说明疫情防控之后生活方式的改变导致了内分泌系统疾病患儿数量的增多。住院的内分泌系统疾病患儿主要是与生长发育相关的疾病,疫情发生前1 年以矮小症/生长发育迟缓为主,疫情发生后1 年性早熟/青春期发育提前病例数及占比均有所提升,提示生活方式的改变导致性早熟/青春期发育提前病例的增多。疫情防控期间,公共活动场所的关闭及患儿家长防疫意识的增强导致外出减少、患儿运动量减少,居家观察期间导致作息方式的不规律。运动量的减少、不规律的作息方式以及高热量食物的摄入均可导致儿童肥胖。体脂增多可增加脂肪细胞瘦素分泌,促进促性腺激素分泌释放,易引发性早熟[10]。吴楚婷等[11]的研究也指出超重或肥胖的儿童易发生性早熟,生活习惯的改变及过多食用高脂肪、高热量食物是其中很重要的原因。网上授课增加了儿童使用电子产品的时间,儿童每天接触过多电子产品的光线照射会导致松果体褪黑素分泌减少,促进腺垂体促性腺激素的释放,进而导致性早熟[12]。在疫情发生后的居家生活期间,儿童观看电视时间延长,节目中会较多涉及情感的内容,易诱发内分泌失调,增大性早熟概率[13]。在性发育早期,性征变化隐匿,疫情期间家长与孩子的接触时间延长,更容易发现青春期的启动。
综上所述,COVID-19 疫情发生后1 年我院儿科住院患儿明显减少,各系统疾病的占比亦有明显变化,疾病的年龄分布及季节分布也略有变动,其中受影响最大的是呼吸系统疾病和内分泌系统疾病的例数,从而导致疾病谱的改变,说明疫情防控措施所引发的一系列生活方式的改变可有效减少有住院指征的呼吸系统疾病的例数,但同时也导致了性早熟、青春期发育提前病例增多,这些动态变化趋势需引起儿科专业人员的重视,增强和提高对儿童内分泌疾病的诊疗能力,重视和预防新生儿疾病和完善优生优育,这可能是疫情后时代对临床儿科的新要求。本研究还存在不足之处,在有关整体分析后进行组间比较时未校正检验水准,这可能会增加假阳性错误。本研究为单中心研究,样本量有限,多中心大样本流行病学调查可能会获得更多有价值的发现。

