NPPV 治疗老年慢性阻塞性肺疾病联合重症呼吸衰竭的有效机制分析
王振雷,许伟
(潍坊市坊子区人民医院,山东 潍坊 261200)
0 引言
慢性阻塞性肺疾病为临床常见呼吸系统疾病,临床具有患病率高、反复发作、根治难度大等特异性表现,以中老年患者为高发人群。据流行病学研究数据显示,随着年龄增大,慢性阻塞性肺疾病患病率升高,患者机体长期处于供氧不足,体内二氧化碳水平升高,影响肺通换气功能,严重的甚至诱发呼吸功能衰竭,是导致患者死亡的主要因素[1]。老年慢性阻塞性肺疾病诱发重症呼吸衰竭概率较高,病情危重,为挽救患者生命安全,需及时予以机械通气;既往多采用气管插管行机械通气,有创操作增加护理难度,费用支出高且风险性高,患者选择意愿低。随着近年医疗事业快速发展,无创正压力通气(noninvasive positive pressure ventilation,NPPV)技术确立,操作简单且无创,在老年慢性阻塞性肺疾病联合重症呼吸衰竭应用中取得较好疗效反馈[2]。随着NPPV 技术的普及推广,传统双水平无创正压通气模式下易导致呼吸机疲劳,影响通气效果;在此基础上,临床学者通过开展压力调节容积控制通气模式行机械通气,规避传统双水平正压通气弊端,但临床针对两者之间疗效差异研究较少。本研究特针对NPPV 在老年慢性阻塞性肺疾病联合重症呼吸衰竭应用有效机制进行平行比对,观察不同NPPV 疗法的差异。
1 资料与方法
1.1 一般资料
观察对象为医院2021 年3 月至2022 年3 月收诊的69 例老年慢性阻塞性肺疾病联合重症呼吸衰竭患者,依据双盲法分组,参照组23 例,男12 例,女11 例,年 龄61-81 岁,均 龄(66.43±1.69)岁,慢性阻塞性肺疾病病程0.7-24 年,均时(6.79±1.1 5)年,APACHE Ⅱ评分均值(15.32±2.01)分。观察组46 例,依据不同NPPV 疗法分组,观察1组23 例,男12 例,女11 例,年 龄61-80 岁,均龄(66.37±1.75)岁,慢性阻塞性肺疾病病程0.5-25 年,均时(6.83±1.16)年,APACHE Ⅱ评分均值(15.36±2.04)分;观 察2 组23 例,男13 例,女10 例,年龄61-78 岁,均龄(66.41±1.69)岁,慢性阻塞性肺疾病病程0.8-23 年,均时(6.77±1.21)年,APACHE Ⅱ评分均值(15.29±2.09)分;统计分析三组老年慢性阻塞性肺疾病联合重症呼吸衰竭患者上述资料,满足比对标准(P>0.05)。
1.2 方法
参照组患者予以对症治疗,依据患者临床症状清理呼吸道、抗感染、祛痰、解痉挛、长期吸氧,依据患者通换气情况,取适量沙美特罗替卡松粉剂吸入治疗,扩张气道。观察组患者在对症治疗基础上联合NPPV 疗法,依据不同NPPV 疗法分组,观察1 组予以双水平正压通气,通气模式为PSV/PCV +呼吸末正压。观察2组予以压力调节容积控制通气模式行机械通气,通气模式为PSV/PCV +呼吸末正压+VT 目标。治疗期间实时调节相关参数,初始PSV 压力值为6-8cmH2O,逐渐提高,最大不超过25cmH2O;PEEP 压力初始为3-5cmH2O,VT 参数控制在6-8mL/kg 范围。
治疗期间观察患者呼吸情况,开展气管插管指征评估,若持续正压通气3d 症状无改善,且病情加重;治疗期间出现误吸、气胸、痰液潴留排出困难;血流动力学指标波动较大,意识丧失;或无法耐受无创通气;若满足上述指标其一,则可开展气管插管。
1.3 评价标准
(1)观察三组患者治疗前后动脉血气分析指标,包 括 动 脉 氧 分 压(partial pressure of oxygen,PaO2)、动脉二氧化碳分压(partial pressure of carbon dioxide,PaCO2)、pH;肺功能指标包括第一秒用力呼气容积(forced expiratory volume in the first second,FEV1)、一秒率[FEV1/ 用力肺活 量(forced vital capacity,FVC)]。
(2)观察NPPV 治疗患者气管插管概率。
(3)观察NPPV 治疗并发症,常见并发症包括腹胀、面部压疮、眼结膜炎、吸入性肺炎等。
1.4 统计学方法
使用统计学软件SPSS24.0 进行假设校验,计数资料分布用(%)表达,卡方假设校验,计量资料分布用(±s)表达,t样本假设校验,P<0.05 设为统计学差异的基础表达。
2 结果
2.1 三组患者治疗前后动脉血气指标及肺功能指标对比
治疗前三组患者PaO2、PaCO2、pH、FEV1、FEV1/FVC 水平存在同质性,治疗后观察组PaO2、pH 水平高于参照组,PaCO2水平低于参照组,FEV1、FEV1/FVC 水平高于参照组,差异有统计学意义(P<0.05);观察2 组PaO2、PaCO2、pH、FEV1、FEV1/FVC 水平优于观察1组,差异有统计学意义(P<0.05),见表1。
表1 三组患者治疗前后动脉血气指标及肺功能指标对比(±s)

表1 三组患者治疗前后动脉血气指标及肺功能指标对比(±s)
组别 n 时间 PaO2 PaCO2 pH FEV1 FEV1/FVC参照组 23治疗前 56.89±6.67 57.52±6.81 7.25±0.13 0.92±0.16 38.24±4.16治疗后 71.36±6.76 48.05±6.53 7.36±0.19 0.95±0.18 40.11±4.25 t 7.306 4.814 2.291 0.597 1.508 P 0.000 0.000 0.027 0.553 0.139观察1组 23治疗前 56.89±6.71 57.31±6.79 7.27±0.15 0.91±0.17 38.31±4.15治疗后 75.02±6.92 45.83±6.27 7.41±0.21 1.03±0.19 42.04±4.40 t 9.020 5.957 2.602 2.257 2.958 P 0.000 0.000 0.013 0.029 0.005观察2 组 23治疗前 56.94±6.69 57.48±6.77 7.26±0.12 0.92±0.18 38.25±4.18治疗后 84.49±7.11 41.77±6.15 7.43±0.23 1.10±0.20 44.95±4.46 t 13.534 8.237 3.143 3.208 5.257 P 0.000 0.000 0.003 0.002 0.000
2.2 观察组NPPV 治疗气管插管率比对
观察2 组气管插管率为4.35%,显著低于观察1组,差异有统计学意义(P<0.05),见表2。
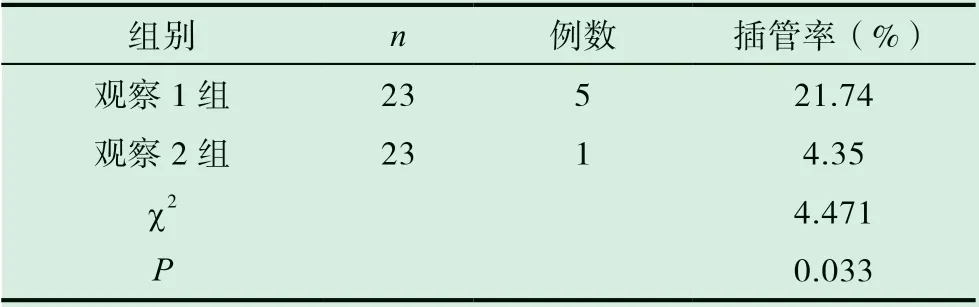
表2 观察组NPPV 治疗气管插管率对比
2.3 观察组NPPV 治疗并发症对比
观察2 组通气模式下并发症发生率为8.70%,显著低于观察1组,差异有统计学意义(P<0.05),见表3。

表3 观察组NPPV 治疗并发症对比
3 讨论
慢性阻塞性肺疾病作为临床常见慢性呼吸内科疾病,以45 周岁以上中老年患者为高发人群,诱发因素较多,呈慢性进展型,表现为持续性肺通换气功能障碍,严重的甚至诱发呼吸功能衰竭,危害患者生命安全[3]。老年慢性阻塞性肺疾病发病因素与其年龄具有密切相关性,随年龄增大,机能减退,呼吸功能衰弱,出现重症呼吸衰竭的概率显著升高。针对老年慢性阻塞性肺疾病合并重症呼吸衰竭患者,首要目的是改善呼吸障碍,借助有效机械通气,改善通气功能,为患者治疗争取黄金时间,对患者远期预后具有重要影响[4]。
无创机械通气作为近年慢性阻塞性肺疾病治疗的首选方案,临床凭借微创、操作简单、性价比较高等优势,取得患者及医护人员一致认可,患者选择意愿高,在保障机械通气效果的同时,减少医疗支出费用,降低再次入院率[5]。国内外学者针对老年慢性阻塞性肺疾病合并重症呼吸衰竭,以控制性的通气为基础治疗原则,旨在通过机械通气以降低PEEPi、避免气体闭陷[6]。现阶段临床常用NPPV 治疗方案包括双水平正压通气、压力调节容积控制通气模式。(1)双水平正压通气模式为临床应用较广的NPPV 治疗方案,可有效纠正患者呼吸障碍,操作简单,但长期应用,因潮气量不足,动脉血CO2滞留,会导致呼吸肌疲劳,对呼吸性酸中毒纠正效果不佳;考虑发生上述原因,与潮气量参数、实际呼吸频率及呼吸末二氧化碳分压指标具有密切关联,因老年患者机能减退,在机械通气过程中,需合理化设置相关参数,调节压力装置,以稳定通气质量[7]。(2)压力调节容积控制通气模式是基于传统正压通气原理下、开展的新型双重无创通气支持模式,可通过个性化设置吸气呼气压力以维持理想潮气量,在临床应用中,可依据患者近8 次呼吸周期计算平均潮气量,以此为依据设置相关参数,以起到预定潮气量的目的,做到最低气道压力满足潮气量所需,可有效预防高压肺损伤,确保无创机械通气相关参数符合正常生理过程[8]。
压力调节容积控制通气模式在临床应用下,对主治医师专业性要求较强;随着近年计算机技术的应用,临床中通过患者实际潮气量、呼吸频率、呼吸末二氧化碳分压等指标进行持续性质量监测,以制定最佳目标超剂量,稳定通气支持,可有效提高患者机械通气耐受度,确保人机同步性,降低气道压力导致的漏气量。在临床参数设置过程中具有主观性,要求主治医师具有扎实专业基础,充分重视患者个体差异性,实时调节相关参数,制定最佳通气模式。
本研究表明,治疗前三组患者PaO2、PaCO2、pH、FEV1、FEV1/FVC 水平存在同质性,治疗后观察组PaO2、pH 水平高于参照组,PaCO2水平低于参照组,FEV1、FEV1/FVC 水平高于参照组,差异有统计学意义(P<0.05);观察2 组PaO2、PaCO2、pH、FEV1、FEV1/FVC 水平优于观察1组,差异有统计学意义(P<0.05);研究数据可证实,NPPV 疗法在老年慢性阻塞性肺疾病联合重症呼吸衰竭应用效果显著优于传统对症治疗,可及时纠正呼吸困难,稳定动脉血压,提高肺功能;考虑老年患者机械通气耐受度较差,为进一步评估机械通气开展安全性,本研究针对两组患者气管插管率及NPPV 并发症进行评估可知,观察2 组气管插管率为4.35%,显著低于观察1组,差异有统计学意义(P<0.05),观察2 组通气模式下并发症发生率8.70%,显著低于观察1组,差异有统计学意义(P<0.05),压力调节容积控制通气模式安全系数更高,在老年患者应用疗效显著优于双水平正压通气,具有临床可行性。
综上,NPPV 在老年慢性阻塞性肺疾病联合重症呼吸衰竭治疗中有助于稳定血气指标,改善肺通换气功能,压力调节容积控制通气模式疗效更佳,减少气管插管率,保障治疗安全性。

