糖尿病足伴细菌感染患者不同病情程度感染特征分析
李沛玲,张 威,杨兆凤,刘丹妮
糖尿病是临床常见的慢性代谢性疾病,其病程长,患者机体长期存在血糖、血脂代谢异常,可造成血管、神经等损害,易引发多种急、慢性并发症[1]。其中糖尿病足是糖尿病最主要的并发症之一,也是导致患者终生致残、死亡的重要原因[2]。调查显示,15%~25%的糖尿病患者疾病后期会出现糖尿病足,其中约一半患者伴有伤口感染,下肢血管病变和感染是糖尿病足最重要的影响因素[3-4]。为更深入地了解糖尿病足伴细菌感染患者感染特征及临床特点,从而更好地指导临床对糖尿病足伴细菌感染的治疗,本研究进行了相关探讨,现报告如下。
1 资料与方法
1.1 一般资料:纳入2019年1月至2021年12月我院收治的120例糖尿病足伴细菌感染患者为研究对象,其中男66例,女54例;年龄42~73岁,平均(60.24±8.03)岁。根据大西洋学会联盟(TASC)分级标准[5]对患者病情严重程度进行分级,A级(轻度组):下肢血管仅有单处发生病变,病变狭窄<10 cm,且闭塞在5 cm以下,膝下血管存在相似狭窄或闭塞。B级(中度组):下肢血管存在多处病变,且每处狭窄低于5 cm或单处病变低于15cm,不累及膝下腘动脉,或单发/多发病变伴有胫动脉闭塞。膝下目标血管存在闭塞或存在相似甚至更严重狭窄/闭塞;C级(重度组):下肢血管多处狭窄或闭塞,长度低于15 cm;或经过腔内治疗后复发下肢血管狭窄或闭塞。膝下目标血管多发狭窄病变,和/或存在单一闭塞,总程度>10 cm。D级(极重度组):股动脉慢性闭塞且长度>20 cm,并累及腘动脉;或膝下目标血管存在多阶段闭塞,总长度>10 cm;或血管壁严重钙化,无可见侧支循环。据此分级情况将患者分为A组28例,男15例,女13例,年龄34~72岁,平均(59.26±8.12)岁;糖尿病病程6~10年,平均(8.32±1.05)年。B组35例,男19例,女16例,年龄33~72岁,平均(59.68±8.20)岁;糖尿病病程6~13年,平均(9.21±1.59)年。C组31例,男18例,女13例,年龄34~73岁,平均(60.35±8.05)岁;糖尿病病程7~15年,平均(10.34±1.42)年。D组26例,男14例,女12例,年龄33~74岁,平均(61.20±8.41)岁;糖尿病病程6~16年,平均(13.10±1.54)年。4组患者年龄、性别比较差异无统计学意义(P>0.05),具有可比性。本研究获我院医学伦理委员会批准。
1.2 纳入标准:①患者均符合糖尿病足临床诊断标准[6],且通过相关检查确诊;②糖尿病足伴有溃疡局部分泌物细菌培养阳性;③年龄≥18岁;④均行双下肢CT血管造影明确下肢血管病变程度者;⑤患者或其家属知情同意,签署知情同意书。
1.3 排除标准: ①入组前1个月接受过抗生素治疗或对感染部位进行清创者;②合并自身免疫系统疾病;③合并下肢静脉曲张引起溃疡者;④合并其他感染者;⑤合并恶性肿瘤等慢性消耗性疾病;⑥合并心、肺、肾、肝等严重器质性病变;⑦妊娠、哺乳期妇女。
1.4 方法:①炎症因子及免疫指标检测。所有患者入院后即采集空腹肘静脉血3 mL,经3000 r/min离心10 min,离心半径16 cm,分离血清后备检。采用酶联免疫吸附法检测白介素-6(IL-6)、C反应蛋白(CRP)、肿瘤坏死因子-α(TNF-α)水平,试剂盒来自合肥莱尔生物科技有限公司。采用美国贝克曼库尔特有限公司开发的AU5800型全自动生化分析仪,应用免疫比浊法检测免疫球蛋白M(IgM)、免疫球蛋白G(IgG)、免疫球蛋白A(IgA)水平,试剂盒均购自上海晶抗生物公司。②细菌培养及鉴定。患者入院后均行溃疡创口清洗及清创,清除溃疡周围的胼胝及表面腐肉,采用氯化钠溶液清洗创面,采用无菌棉拭子采集溃疡处深部分泌物,置于无菌加盖容器中,于30 min内送检。采用四区划线法,将标本接种于血琼脂平板上,于37 ℃培养箱内培养24~48 h。采用法国生物梅里埃公司VITEK 2 Compact全自动微生物鉴定仪对所得菌落进行细菌鉴定,实验操作均严格按照《全国临床检验操作规程》进行[7]。
1.5 观察指标:①收集患者一般资料,包括年龄、性别、糖尿病病程、身体质量指数(BMI)、血压、糖化血红蛋白水平、下肢踝肱指数(ABI)、趾肱指数(TBI)。采用全自动生化仪检测糖化血红蛋白水平,试剂盒购自北京源德生物医学工程有限公司。采用多普勒超声仪检测ABI、TBI,ABI为踝部动脉收缩压/肱部动脉收缩压;TBI为足趾部收缩压/肱部动脉收缩压。②比较各组炎症因子及免疫指标。③分析4组细菌感染特征。④采用Pearson相关性分析糖尿病足伴细菌感染患者病情严重程度与炎症及免疫指标水平的相关性。

2 结果
2.1 4组患者一般资料比较:4组患者糖化血红蛋白水平、BMI及血压水平比较,差异均无统计学意义(P>0.05);而糖尿病病程呈A组

表1 4组患者一般资料比较
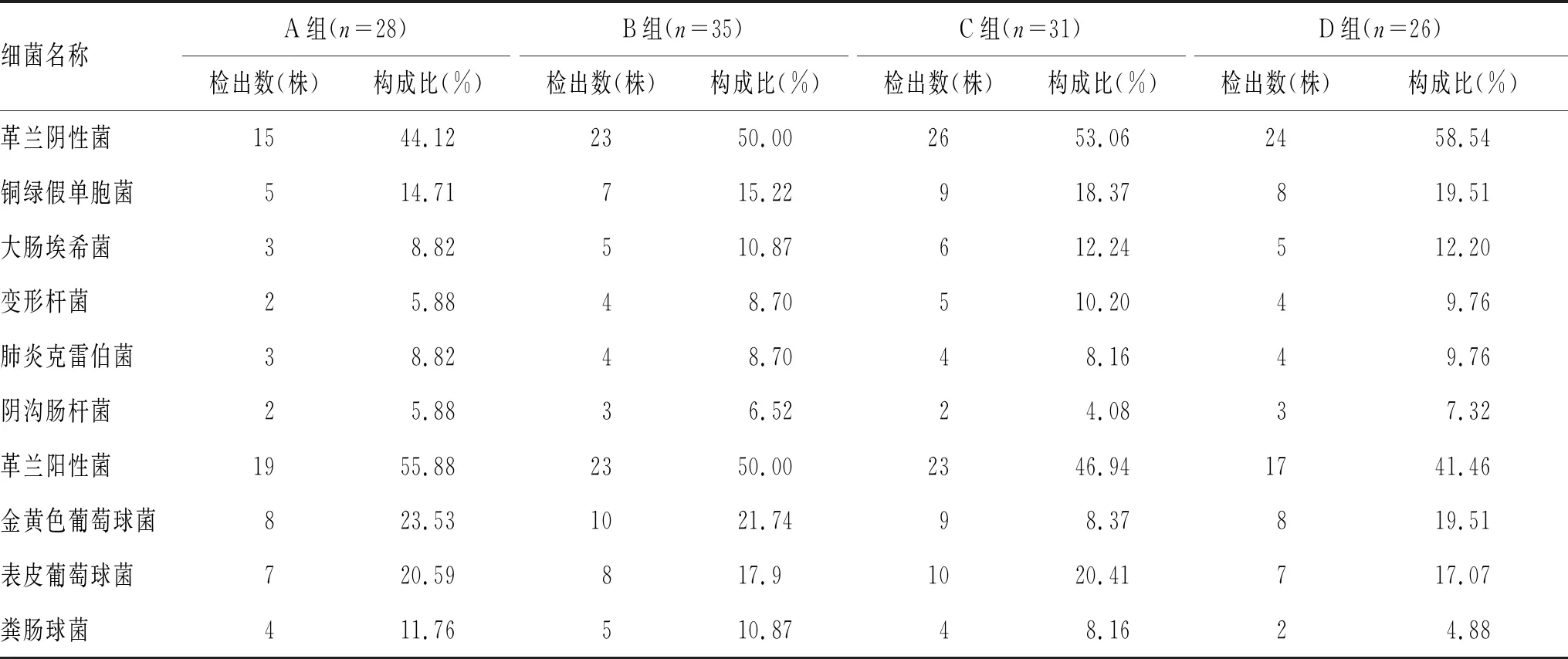
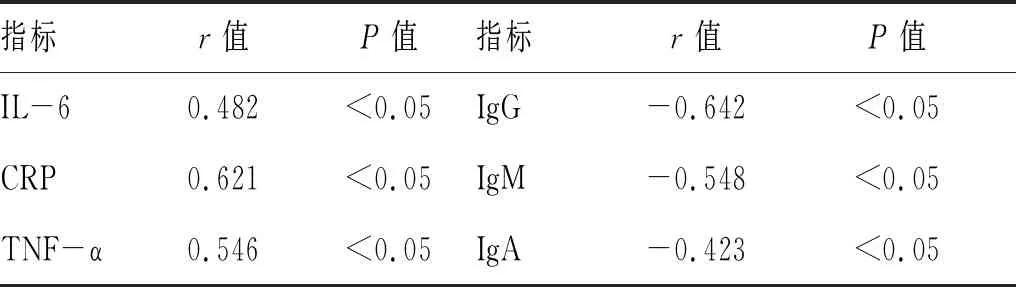
2.2 4组炎症因子水平比较:4组IL-6、CRP、TNF-α水平比较差异有统计学意义(P<0.05),呈A组 表2 4组炎症因子水平比较 2.3 4组免疫指标比较:4组IgG、IgM、IgA水平比较差异有统计学意义(P<0.05),呈A组>B组>C组>D组,见表3。 表3 4组免疫指标比较 2.4 4组细菌感染病原菌分布及构成比较:A组28例患者中,共检出细菌数34株,其中主要为革兰阳性菌共19株,占55.88%;革兰阴性菌15株,占44.12%。B组35例患者中,共检出细菌数46株,其中革兰阳性菌23株,占50.00%;革兰阴性菌23株,占50.00%。C组31例患者中,共检出细菌数49株,其中革兰阳性菌23株,占46.94%;革兰阴性菌26株,占53.06%。D组26例患者中,共检出细菌数41株,其中革兰阳性菌17株,占41.46%;革兰阴性菌24株,占58.54%。在各组检出菌中革兰阴性菌占比为D组>C组>B组>A组,见表4。 表4 4组细菌感染病原菌分布及构成比较 2.5 糖尿病足伴细菌感染患者病情严重程度与炎症及免疫指标水平的相关性分析: 糖尿病足伴细菌感染患者病情严重程度与IL-6、CRP、TNF-α水平呈显著正相关(P<0.05),与IgG、IgM、IgA水平呈显著负相关(P<0.05),见表5。 表5 糖尿病足伴细菌感染患者病情严重程度与炎症及免疫指标水平的相关性分析 糖尿病足是糖尿病疾病进展后期最常发生的并发症之一,糖尿病足慢性溃疡的形成原因主要包括神经及血管病变,糖尿病神经、血管病变常引起肌肉性能改变、关节畸形及深、浅感觉的改变,并进而导致糖尿病患者运动能力缺失或受到限制,在一定程度上增加了糖尿病足溃疡形成及感染风险[8-9]。此外糖尿病足伴细菌感染还与全身因素有关,如血脂、血糖等[10]。本研究分析不同病情严重程度糖尿病足伴细菌感染患者的临床特征,发现病情严重患者糖尿病病程明显更长,且ABI、TBI随病情严重程度增加显著降低,ABI、TBI反映下肢血管病变情况,糖尿病足严重程度与下肢血管病变严重程度密切相关。 在炎症、免疫指标方面,本研究结果显示,不同病情严重程度组患者IL-6、CRP、TNF-α水平存在显著差异,呈A组 本研究分析不同病情严重程度糖尿病足患者细菌感染病原菌分布及构成比发现,A组所有检出细菌中,革兰阳性菌占55.88%,主要为金黄色葡萄球菌、表皮葡萄球菌,革兰阴性菌占44.12%;B组革兰阴性菌占50.00%;C、D组革兰阴性菌分别占53.06%、58.54%。在各组检出菌中革兰阴性菌占比为D组>C组>B组>A组,提示病情程度严重的患者细菌感染病原菌分布中革兰阴性菌占比上升。林杨等[17]研究也显示,糖尿病足伴细菌感染常见的革兰阳性菌有金黄色葡萄球菌、铜绿假单胞菌、粪肠球菌;另外常见的细菌还有链球菌、表皮葡萄球菌、肺炎克雷伯菌等,并且随着下肢血管病变的加重,革兰氏阴性菌感染率会有所增加。 综上所述,随着糖尿病足伴细菌感染患者病情程度加重,细菌感染病原菌分布中革兰阴性菌占比上升,患者病情严重程度与IL-6、CRP、TNF-α水平呈显著正相关,而与IgG、IgM、IgA呈显著负相关,可见减轻炎症、提高免疫是控制感染的重要环节。
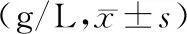
3 讨论

