胎儿颈项透明层厚度超声检测联合母体外周血单核细胞RIPK1、miR-22-3p在胎儿先天性心脏病筛查中的价值
孙洪洋 刘文波 姜阳 王婷 张颖 杨欣
随着近年来国内外相关研究的日益深入,不少学者发现孕早期胎儿颈项透明层(NT)厚度可能和先天性心脏病(CHD)存在密切相关,其中NT 厚度作为早期筛查CHD 的重要指标已在国内得到应用和普及[1-3]。此外,程序性坏死属于调节性细胞死亡方式之一,其中受体相互作用蛋白激酶1(RIPK1)属于程序性坏死关键性因子,其中RIPK1-RIPK3-MLKL 通路的异常激活会促进程序性坏死的发生,而程序性坏死在多种心脏疾病的发生、发展中均发挥着关键性作用,由此推测RIPK1 可能具有一定的预测胎儿CHD 价值[4]。microRNA 是近年来所发现一类新型非编码单链RNA,且在心血管疾病的发生、发展过程中扮演着重要的角色,可能参与了心脏发育、心脏形态变化及心肌细胞生长、分化的调控过程[5]。鉴于此,本文通过研究胎儿NT厚度超声检测联合母体外周血单核细胞(PBMCs)RIPK1、miR-22-3p 表达筛查胎儿CHD 的价值,以期为临床胎儿CHD 的防治工作开展提供指导依据,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2019 年2 月-2021 年2 月于佳木斯市中心医院接受规律性产检,且随访明确胎儿伴有CHD 的41 例孕妇为研究组,另取同期于医院接受规律性产检,且随访明确胎儿无CHD的41 例孕妇作为对照组。纳入标准:(1)所有胎儿均经超声检查确诊[6];(2)孕妇年龄20~40 岁;(3)无临床病历资料缺失。排除标准:(1)神志异常或合并精神疾病;(2)未遵循规定时间体检或检查/诊断依从性较差;(3)伴有其他部位畸形;(4)合并肝、肾等脏器严重障碍。本研究获准于医院医学伦理委员会。
1.2 方法(1)NT 厚度检测:检测时间为孕早期,协助孕妇取仰卧位,保证腹部完全暴露,之后由医院影像科医师采用GE-E8 超声诊断仪(探头频率为3.5~5.0 MHz)于二维模式下开展超声检测。选取胎儿面部正中矢状切面,胎儿呈自然俯屈位,完成头臂长的测量。之后放大图像促使超声声束和胎儿体表呈垂直角度,显示胎儿头部和上胸部,暴露胎儿丘脑及菱脑,清晰显示胎儿背部皮肤,于颈部皮肤高回声带的深部显示无回声或低回声带记作NT。测量过程中务必连续测量3 次,以厚度最大值作为最终结果。(2)PBMCs RIPK1、miR-22-3p 表达检测:分别采集所有孕妇孕早期空腹静脉血3 mL,离心处理后分离血浆,并滴加淋巴细胞分离液(购自达科为生物技术股份有限公司),以梯度离心法采集PBMCs,随后加入TRIzol 试剂(购自美国Invitrogen)充分裂解,保存至-80 ℃冰箱中备用。通过实时荧光定量聚合酶链反应(PCR)获取PBMCs 的总RNA。之后采用逆转录试剂盒(购自瑞士罗氏公司)合成获取cDNA。以甘油醛-3-磷酸脱氢酶(GAPDH)为内参,通过cobas z480 全自动荧光定量PCR 分析仪(购自瑞士罗氏公司)检测RIPK1、miR-22-3p mRNA 相对表达量。扩增条件如下:95 ℃ 30 s,95 ℃ 5 s,60 ℃ 30 s。溶解反应条件如下:95 ℃ 15 s,60 ℃ 60 s,95 ℃ 15 s。以2-△△Ct法计算相对表达水平。
1.3 观察指标及判定标准 比较两组NT 厚度及PBMCs RIPK1、miR-22-3p 表达水平,且以随访结局作为金标准,分析NT 厚度及PBMCs RIPK1、miR-22-3p 表达水平对胎儿CHD 的诊断效能。NT厚度>2.5 即判定为CHD;PBMCs RIPK1>1.30 即判定为CHD;miR-22-3p<1 即判定为CHD。三项联合检测即任意一项阳性即为CHD,三项均为阴性即为非CHD。敏感度=真阳性例数/(真阳性+假阴性)例数×100%;特异度=真阴性例数/(真阴性+假阳性)例数×100%;准确度=(真阳性+真阴性)例数/总例数×100%。
1.4 统计学处理 数据处理方式由SPSS 22.0 软件完成,计量资料采用(±s)表示,比较采用独立样本t检验;计数资料用率(%)表示,比较采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组一般资料比较 研究组年龄20~40岁,平均(28.31±1.39)岁;孕周11~14 周,平均(12.31±0.35)周;受教育年限9~16 年,平均(12.31±1.36)年。对照组年龄20~40 岁,平均(28.40±1.45)岁;孕 周11~14 周,平 均(12.35±0.37)周;受教育年限9~16年,平均(12.36±1.37)年。两组一般资料比较,差异均无统计学意义(P>0.05)。
2.2 两组NT 厚度及母体PBMCs RIPK1、miR-22-3p 表达水平对比 研究组NT 厚度和PBMCs RIPK1水平均高于对照组,而PBMCs miR-22-3p 水平低于对照组(P<0.05),见表1。
表1 两组NT厚度及PBMCs RIPK1、miR-22-3p表达水平比较(±s)

表1 两组NT厚度及PBMCs RIPK1、miR-22-3p表达水平比较(±s)
2.3 NT厚度及PBMCs RIPK1、miR-22-3p 表达水平对胎儿CHD 的诊断情况对比 以随访结局作为金标准,NT 厚度及PBMCs RIPK1、miR-22-3p表达水平联合诊断胎儿CHD 的敏感度、特异度及准确度均高于NT 厚度、PBMCs RIPK1 及PBMCs miR-22-3p 单独诊断(P<0.05),见表2、3。
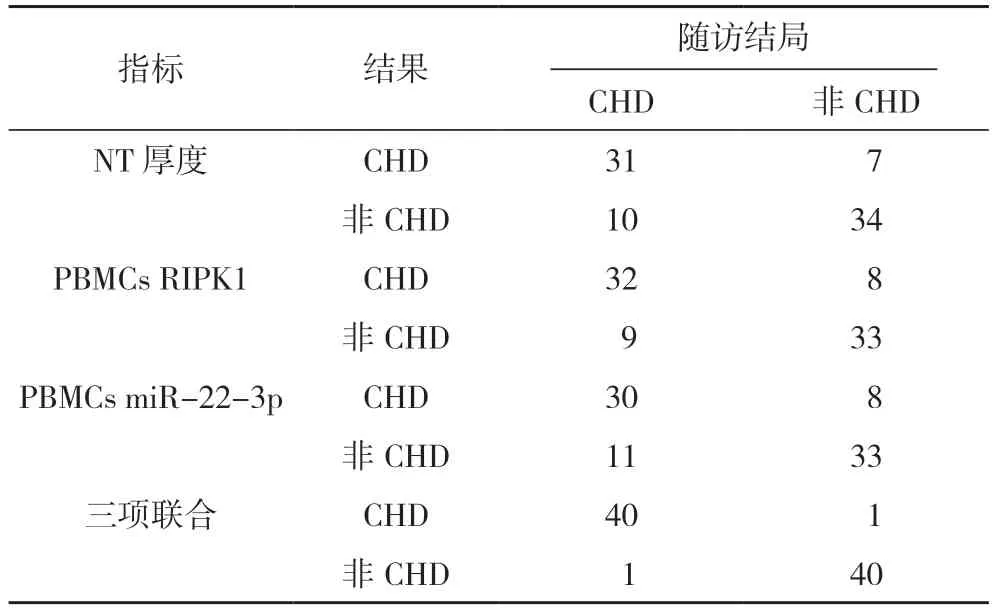
表2 NT厚度及PBMCs RIPK1、miR-22-3p表达水平对胎儿CHD的诊断情况对比(例)
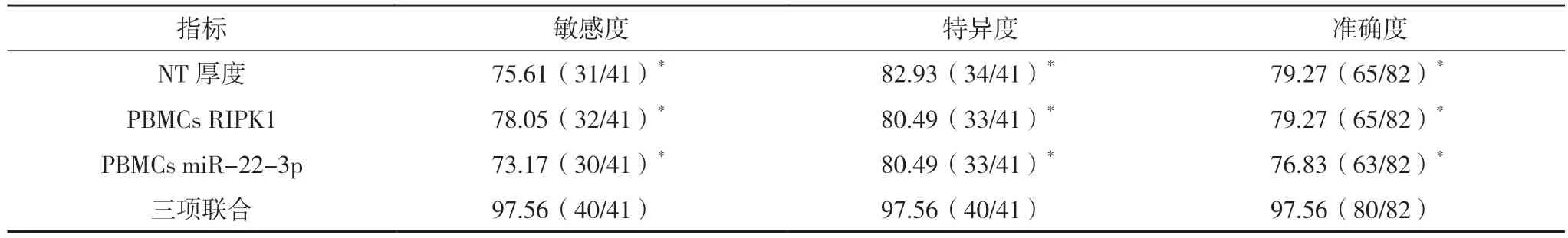
表3 NT厚度及PBMCs RIPK1、miR-22-3p表达水平诊断胎儿CHD的效能对比(%)
3 讨论
针对CHD 胎儿进行早期有效的诊断和治疗具有极其重要的意义[7-9]。国内外不少研究表明,孕14 周之前的胎儿淋巴组织和系统尚未发育成熟,从而导致部分淋巴液积聚于颈部淋巴管及淋巴囊内,进一步形成NT,且在孕14 周后,伴随着胎儿各组织系统的不断发育成熟,特别是伴随着淋巴细胞的逐渐成熟,NT 会快速消失[10-12]。故此,针对早期CHD 的筛查可借助NT 的特点开展诊断鉴定。
本研究发现,研究组NT 厚度及PBMCs RIPK1水平均高于对照组,而PBMCs miR-22-3p 水平低于对照组(P<0.05)。这反映了CHD 患儿NT 厚度明显增加,且孕妇孕早期PBMCs RIPK1 水平异常升高,PBMCs miR-22-3p 水平异常降低。原因在于CHD 属于胸部内部结构异常,可能会引起淋巴管和颈静脉淋巴液回流受阻,进一步导致淋巴液大量积聚于颈项部,最终表现为NT 厚度的增加[13-15]。RIPK1 属于丝/苏氨酸激酶,在触发程序性坏死时,RIPK1 会在其丝氨酸/苏氨酸残基位点出现自身磷酸化,且可通过和RIPK3 相结合,进一步导致RIPK3 出现自身磷酸化,从而大量募集混合谱系激酶结构域样假激酶(MLKL),而活化的MLKL 可通过不同途径参与细胞坏死的发生,最终引发CHD的发生、发展。人心肌转录因子4(GATA4)是人心肌转录因子(GATA)家族重要成员之一,可能参与了心肌受损后的修复及重建。故此,GATA4正常水平的表达在维持心脏正常生理功能过程中起着至关重要的作用。而miR-22-3p 可通过调控GATA4 基因的表达,进一步改变CHD 遗传易感性,促进了CHD 的发生、发展[16-18]。此外,以随访结局作为金标准,NT 厚度及PBMCs RIPK1、miR-22-3p表达水平联合诊断胎儿CHD 的敏感度、特异度及准确度均高于NT 厚度单独诊断、PBMCs RIPK1 单独诊断及PBMCs miR-22-3p 单独诊断。这反映了孕早期检测NT 厚度及母体PBMCs RIPK1、miR-22-3p表达水平联合诊断胎儿CHD 的效能较佳。究其原因,联合检测时可为医生诊断CHD 提供较为全面的依据,进一步达到提高临床诊断效能的目的。然而,佟红梅[19]的研究发现,NT 厚度以>2.4 mm 为临界值,诊断CHD 的敏感度、特异度及准确度分别为90.00%、87.50%、88.75%,这明显高于本研究结果,而导致上述差异发生的主要原因可能和入选对象接受NT 厚度超声检查的孕周不同有关。且相较于上述研究而言,本文还分析了母体PBMCs RIPK1、miR-22-3p 表达水平对胎儿CHD 的诊断价值,亦是本研究的创新之处。
综上所述,孕早期联合检测NT 厚度及母体PBMCs RIPK1、miR-22-3p 表达水平,可在一定程度上提高胎儿CHD 的诊断敏感度、特异度及准确度。

