经口腔前庭入路与经全乳晕入路腔镜治疗甲状腺乳头状癌的疗效和安全性的Meta分析▲
王加中 曹 罡 刘 阳 陈 硕
(西安交通大学第二附属医院普通外科,陕西省西安市 710061)
乳头状癌是甲状腺癌的常见病理类型,手术切除是首选的治疗方案[1-3]。传统开放手术疗效确切、预后较好,但术后可引起患者颈部不适、瘢痕增生等不良反应,给患者造成极大的心理创伤[4-5]。腔镜甲状腺肿瘤切除术可选择患者身体隐蔽部位作为手术切口,该术式既能保证根治性切除病变组织,又能达到美容效果[6-7]。腔镜甲状腺肿瘤切除术可选择的入路方式较多,经全乳晕入路与经口腔前庭入路是目前腔镜肿瘤切除术的主要手术入路方式[8-9],然而关于这两种手术入路方式的疗效及安全性存在争议[10]。目前尚无系统评价经口腔前庭入路与经全乳晕入路腔镜手术治疗甲状腺乳头状癌的疗效和安全性的研究。本研究运用循证医学的研究方法,对经口腔前庭入路与经全乳晕入路腔镜手术治疗甲状腺乳头状癌的疗效和安全性的临床研究进行系统评价,以期为甲状腺乳头状癌腔镜手术入路方式的选择提供参考。
1 资料与方法
1.1 文献检索 以“腔镜”“甲状腺乳头状癌”“经口腔前庭”“经口腔”“经全乳晕”“淋巴结清扫”“疗效”“微创”为检索词,检索中国知网(http://www.cnki.net/)、中国生物医学文献数据库(http://www.sinomed.ac.cn/)、万方数据库(https://www.wanfangdata.com.cn/);以“oral vestibule”“areola approach”“papillary thyroid cancer”“lymph node dissection”“endoscope”“ efficacy and safety”为检索词,检索PubMed(https://www.ncbi.nlm.nih.gov/)、EMBASE(https://www.embase.com/)、MEDLINE(https://www.webofscience.com/wos/medline)、SpringerLink(https://link.springer.com/)、John Wiley(https://onlinelibrary.wiley.com/)、Ovid®(https://ovidsp.ovid.com/) 、Cochrane Library(https://www.cochranelibrary.com)等数据库,并使用Google Scholar(https://scholar.google.com/)在互联网上查找相关文献,文献语种限英语。文献检索时间为建库至2022年1月1日。
1.2 文献纳入及排除标准 纳入标准:(1)研究对象为甲状腺乳头状癌患者,所有患者均经术前超声引导下穿刺活检或术后病理确诊;(2)研究类型为公开发表的随机或非随机的临床对照试验;(3)经口腔前庭入路与经全乳晕入路腔镜手术治疗甲状腺乳头状癌的对比研究;(4)对淋巴结清扫数目、手术时间、术中出血量、手术并发症发生率等结局指标进行一项或多项比较。排除标准:(1)结局指标数据缺失;(2)重复发表的文献。
1.3 资料提取 由2名研究人员根据纳入标准与排除标准独立对文献进行筛选,阅读文献题目、摘要及正文,排除不相关的文献,制作统一的资料提取表提取资料。提取的资料包括一般资料,即文献题目、作者姓名、发表日期;研究特征,即研究对象的性别、年龄及干预措施;结局指标,即淋巴结清扫数目、手术时间、术中出血量、手术并发症发生率等。
1.4 偏倚风险评估 根据Cochrane手册6.3版本(https://training.cochrane.org/handbook/current)中偏倚风险评估的相关内容,从选择偏倚、实施偏倚、测量偏倚、随访偏倚、报告偏倚和其他偏倚6个方面对本研究纳入的文献进行偏倚风险评价。具体评估内容包括是否详细描述随机方法,是否描述分配隐藏方案,对患者和试验人员是否实施盲法,对结局评估者是否实施盲法,结果数据是否完整,是否存在选择性报告,以及是否存在其他偏倚。
1.5 统计学分析 采用RevMan 5.4软件对数据进行统计学分析。计量资料和计数资料分别采用标准化均数、比值比作为分析统计量;通过Q检验及χ2检验判断异质性大小,异质性检验的结果为P≥0.1且I2≤50%时,采用固定效应模型,反之则采用随机效应模型。以P<0.05为差异有统计学意义。
2 结 果
2.1 文献检索结果 共检索到相关文献6 954篇,经阅读标题、摘要和正文后,根据纳入标准和排除标准最终纳入7篇文献[11-17],共595名甲状腺乳头状癌患者。纳入文献的一般资料及研究特征见表1。

表1 纳入文献的一般情况
2.2 偏倚风险评估 对纳入的文献进行偏倚风险评估,其中4篇文献未详细描述随机方法[11-13,16],2篇文献未描述分配隐藏方案[12,15],3篇文献未报告对结局评估者是否实施盲法[12,13,17],7篇文献均详细报告了结局指标的测量数据。见图1。
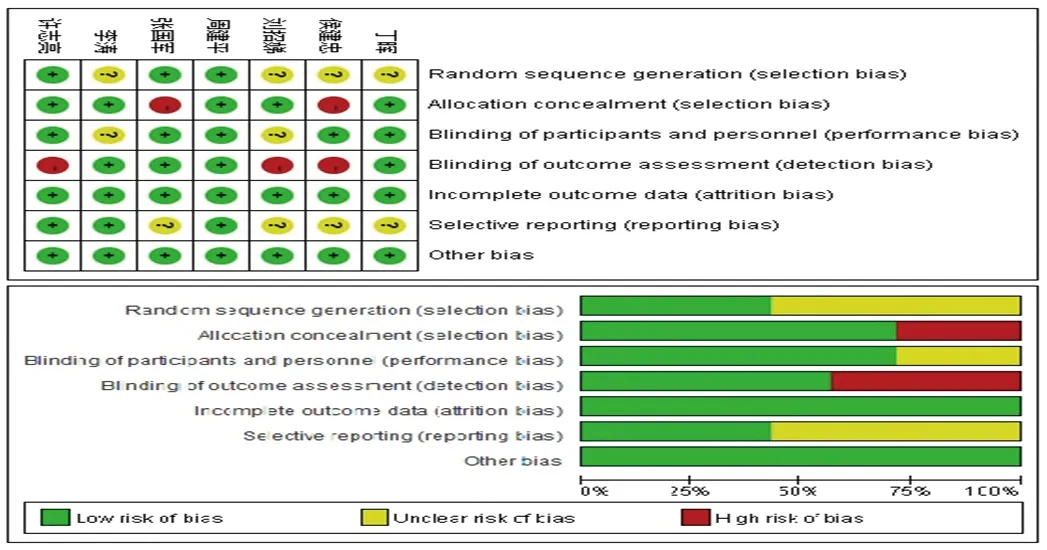
图1 文献偏倚风险条形图及汇总图
2.3 Meta分析结果
2.3.1 淋巴结清扫数目:共有5项研究[12,13,15-17]分析了淋巴结清扫数目,异质性检验结果提示各研究间存在异质性(I2>50%,P<0.1),故采用随机效应模型进行分析。结果显示,经口腔前庭入路组和经全乳晕入路组的淋巴结清扫数目的差异有统计学意义(P<0.05),提示经口腔前庭入路腔镜治疗的淋巴结清扫效果优于经全乳晕入路。见图2。
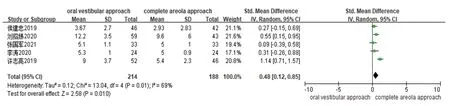
图2 经口腔前庭入路组和经全乳晕入路组的淋巴结清扫数目的森林图
2.3.2 术中出血量:共有7项研究[11-17]分析了术中出血量,异质性检验结果提示各研究间无异质性(I2≤50%且P≥0.1),故采用固定效应模型进行分析。结果显示,经口腔前庭入路组和经全乳晕入路组的术中出血量差异有统计学意义(P<0.05),提示经口腔前庭入路腔镜治疗甲状腺乳头状癌术中出血量少于经全乳晕入路。见图3。

图3 经口腔前庭入路组和经全乳晕入路组术中出血量的森林图
2.3.3 手术时间:共7项研究[11-17]分析了手术时间,异质性检验结果提示各研究间存在异质性(I2>50%,P<0.1),故采用随机效应模型进行分析。结果显示,经口腔前庭入路组和经全乳晕入路组的手术时间差异无统计学意义(P>0.05)。见图4。

图4 经口腔前庭入路组和经全乳晕入路组手术时间的森林图
2.3.4 手术并发症发生率:共有7项研究[11-17]分析了手术并发症发生率,异质性检验结果提示各研究间无异质性(I2≤50%且P≥0.1),故采用固定效应模型进行分析。结果显示,经口腔前庭入路组和经全乳晕入路组的手术并发症发生率差异无统计学意义(P>0.05)。见图5。
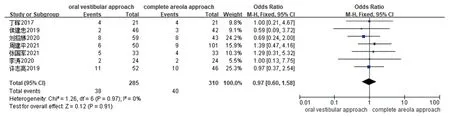
图5 经口腔前庭入路组和经全乳晕入路组手术并发症发生率的森林图
3 讨 论
近年来,微创、瘢痕小或无瘢痕的腔镜甲状腺手术逐渐成为治疗甲状腺癌的首选手术方案,腔镜甲状腺手术的入路方式多种多样,包括经腋窝入路、经全乳晕入路、经口入路、经胸乳入路等[18]。经全乳晕入路和经口腔前庭入路进行腔镜甲状腺手术是目前临床上常采用的两种手术入路方式,然而有学者发现,经全乳晕入路和经口腔前庭入路腔镜手术治疗甲状腺乳头状癌的疗效和安全性存在一定的差异[19]。因此,本研究对经口腔前庭入路和经全乳晕入路腔镜手术治疗甲状腺乳头状癌的疗效和安全性进行了系统评价。
本研究结果显示,经口腔前庭入路组的淋巴结清扫数量多于经全乳晕入路组(P<0.05)。有学者认为,由于锁骨及胸骨柄的限制,经全乳晕入路进行腔镜甲状腺手术在对锁骨、胸骨后的中央组低位淋巴结进行清扫时存在盲区,而经口腔前庭入路手术的视野开阔,可充分清扫中央组低位淋巴结[20],因此理论上经口腔前庭入路腔镜手术淋巴结清扫的效果优于经全乳晕入路,本研究结果也证实了这一点。但是,本研究纳入分析的5项研究中仅有2项研究得出该结论,其余3项研究得出的结论是二者淋巴结清扫数目的差异无统计学意义,且纳入分析的研究多为非随机、小样本量的临床研究,因此该结论仍有待于进一步验证。
本研究结果显示,经口腔前庭入路组的术中出血量少于经全乳晕入路组(P<0.05)。这可能是因为经全乳晕入路进行腔镜甲状腺手术需建立颈前区及胸前区两个手术操作空间,胸前区穿支血管较多,而经口腔前庭入路进行腔镜甲状腺乳头状癌手术仅需分离颈前区操作空间,该空间血管少[21],因此两者的术中出血量可能存在差异。值得注意的是,术中出血量不仅与手术路径相关,还可能与手术医师的操作熟练程度、肿瘤的大小与位置、淋巴结清扫的数量等有关,因此该结论仍需进一步研究。
本研究结果显示,经口腔前庭入路组与经全乳晕入路组的手术时间及手术并发症发生率比较,差异均无统计学意义(均P>0.05)。由于甲状软骨阻挡,理论上经口腔前庭入路处理甲状腺上极及喉返神经入喉处的难度增加,这可能会增加手术时间和手术并发症发生率。但本研究纳入的7项研究中,有6项研究均得出这两种入路方式在手术时间和手术并发症方面无明显差异的结论。这可能是因为经口腔前庭入路处理甲状腺时角度自上而下,术野暴露充分;而经全乳晕入路由于锁骨及胸骨柄的遮挡,清扫中央区淋巴结时手术难度增大而导致手术时间延长。
腔镜甲状腺手术应遵循“根治第一,功能保护第二,美容第三”的原则,不同手术入路方式的适应证和禁忌证不同,主刀医师应根据患者的实际情况采取合理的手术方案。本研究结果显示,经口腔前庭入路行腔镜甲状腺乳头状癌手术在淋巴结清扫数目、术中出血量方面优于经全乳晕入路行腔镜甲状腺癌手术,而在手术时间、手术并发症发生率方面与经全乳晕入路行腔镜甲状腺乳头状癌手术无明显差异,但经口腔前庭入路行腔镜甲状腺乳头状癌手术时将Ⅰ类切口变为Ⅱ类切口,存在继发感染的风险,且该入路方式存在手术操作空间小、难度大,以及甲状腺上极和喉返神经显露困难等缺点[22],因此选择腔镜甲状腺手术入路时需综合考虑。
综上所述,虽然经口腔前庭入路行腔镜甲状腺乳头状癌手术仍有不少缺点,但相对于经全乳晕入路具有淋巴结清扫数目多、术中出血量少的优点,同时不增加手术时间及手术并发症发生率。

