不同阶段神经梅毒与血清固定患者外周血Th1、Th2和Th17相关细胞因子分析
王娟娟,尹兴平,季江
梅毒是一种由梅毒螺旋体(Treponemapallidum,TP)感染引起的世界范围内流行的性传播疾病,对公共卫生构成严峻的挑战。部分梅毒患者经规范治疗症状得以改善,但血清学指标长期持续阳性,发展成为血清固定,部分患者因梅毒螺旋体侵犯中枢神经系统如脑膜、脑实质、血管或脊髓等发展为神经梅毒。血清固定和神经梅毒可发生于梅毒不同发展阶段,对患者的身心健康产生严重危害,具体致病机制不明,治疗手段有限,给临床医生对于该病的诊疗造成很大的困惑,故揭示血清固定和神经梅毒的发生机制对梅毒有效防治至关重要。
梅毒螺旋体感染机体后宿主的免疫反应对梅毒的发生、发展具有重要意义。多认为机体清除梅毒螺旋体的机制主要与宿主的细胞免疫功能有关[1],目前国内外有关神经梅毒和血清固定患者细胞免疫失衡的研究有限,不同阶段神经梅毒的细胞免疫可能存在差异但相关研究甚少。本研究通过检测血清固定、神经梅毒患者以及健康对照组外周血中的Th1、Th2和Th17类细胞因子的水平变化,进一步分析不同阶段神经梅毒患者外周血上述细胞因子水平,研究神经梅毒患者不同阶段的细胞免疫状况、炎症相关因子和免疫抑制情况,探讨其在神经梅毒和血清固定中的作用。
1 资料与方法
1.1一般资料 收集苏州大学附属第二医院及苏州高新区人民医院2017年9月-2021年10月期间收治的神经梅毒患者79例,根据TP侵犯部位和症状将神经梅毒分为早期(主要损害脑脊膜及血管)和晚期(主要损害脑和脊髓实质)[2]。79例患者中,男62例,女17例,平均年龄57.0(19~78)岁。根据分类标准分为三组:无症状神经梅毒组6例,早期神经梅毒组23例,晚期神经梅毒组50例。同时收集血清固定患者65例,其中男19例,女46例,平均年龄42.4(18~74)岁,对照组为30例健康体检者,其中男、女各15例,平均年龄46.4(23~69)岁。本研究获医院伦理委员会批准,患者均签署知情同意书。
1.2诊断标准 神经梅毒患者纳入标准[3]:①有神经梅毒的临床表现且脑脊液RPR和TPPA阳性;②脑脊液RPR阴性但TPPA阳性并满足无其他原因检测发现脑脊液蛋白升高(≥0.5 g /L)、脑脊液白细胞升高(≥5×106/L)伴神经梅毒典型临床表现。入组患者外周血TPPA、RPR 阳性,且排除了HIV感染和其他病原体感染。
排除神经梅毒标准:①血清RPR和TPPA阴性;②血清RPR或TPPA阳性,但脑脊液RPR、脑脊液TPPA、脑脊液白细胞数和蛋白定量正常,无神经梅毒体征或症状。
血清固定诊断标准:梅毒患者经过正规驱梅治疗后临床症状消失,在排除了生物学假阳性、再感染及神经梅毒等其他系统的感染后,其非梅毒螺旋体血清学试验在规定的随访时间结束后(早期梅毒2年,晚期梅毒3年)持续不转阴[4]。
1.3Th1、Th2及Th17类细胞因子检查 采集外周血2 mL,以3 000 r/min离心5 min后取血清,按照试剂盒说明书,采用酶联免疫吸附试验(试剂盒均购于联科公司)测定,在450 nm波长下读取吸光度(A)值。绘制标准曲线,根据标准曲线计算各组外周血中Th1细胞因子(IL-2、IFN-γ)、Th2细胞因子(IL-4、IL-6、IL-10)及Th17细胞因子(TNF、IL-17A)的含量。
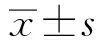
2 结果
2.1神经梅毒与血清固定患者外周血中Th1、Th2及Th17相关细胞因子分析 IL-2、IFN-γ、IL-4和IL-17A在神经梅毒、血清固定患者和健康对照组间血清含量变化的差异有统计学意义(P<0.05),IL-6、IL-10和TNF在3组之间差异无统计学意义(P>0.05)。进一步行LSD检验,发现神经梅毒患者和血清固定患者IL-2、IFN-γ、IL-4高于对照组,IL-17A低于对照组,差异有统计学意义(P<0.05)(表1)。神经梅毒与血清固定患者外周血各细胞因子表达的差异无统计学意义(P>0.05)(图1)。

表1 神经梅毒组与血清固定组外周血Th1、Th2及Th17相关细胞因子分析Tab.1 The levels of Th1,Th2 and Th17 cytokines in neurosyphilis and serofast pg/mL )

图1 神经梅毒与血清固定患者外周血Th1、Th2及Th17相关细胞因子分析Fig.1 Analysis of Th1, Th2 and Th17 cytokines in peripheral blood of patients with neurosyphilis and serofast
2.2不同阶段神经梅毒患者外周血中Th1、Th2及Th17相关细胞因子分析 IL-2、IFN-γ、IL-4和IL-17A在不同阶段神经梅毒患者及对照组间的含量变化差异有统计学意义(P<0.05), IL-6、IL-10和TNF在不同临床阶段神经梅毒患者之间差异无统计学意义(P>0.05);进一步行LSD检验,无症状神经梅毒患者IL-2、IFN-γ高于对照组,差异有统计学意义(P<0.05),IL-4、IL-17A在该两组间差异无统计学意义(P>0.05);早期和晚期神经梅毒患者IL-2、IFN-γ、IL-4高于对照组,IL-17A在早期神经梅毒与对照组之间差异无统计学意义(P>0.05),晚期神经梅毒患者IL-17A低于对照组,差异有统计学意义(P<0.05)。4组分析结果见表2。分析不同临床阶段神经梅毒与血清固定患者外周血Th1、Th2及Th17相关细胞因子的表达,结果差异无统计学意义(P>0.05),见图2。

表2 不同临床阶段神经梅毒外周血Th1、Th2及Th17相关细胞因子分析Tab.2 The levels of Th1, Th2 and Th17 cytokines in neurosyphilis at different clinical pg/mL)

图2 不同阶段神经梅毒与血清固定患者外周血Th1、Th2及Th17相关细胞因子分析Fig.2 Analysis of Th1, Th2 and Th17 cytokines in peripheral blood of patients with serofast and neurosyphilis at different stages
3 讨论
梅毒螺旋体感染人体后,免疫反应对梅毒的发生、发展至关重要。由于梅毒螺旋体不能离开哺乳动物在其体外存活,也不能进行体外培养和遗传操作(基因插入或敲除),梅毒发病机制的研究受到限制,具体免疫机制至今尚未完全明确。目前认为,细胞免疫尤其CD4+T淋巴细胞(即Th细胞)对机体清除梅毒螺旋体有重要作用[2],Th细胞根据细胞因子分泌的不同分为Th1、Th2、Th17和调节性T细胞(Treg)等,通过受体介导的细胞因子,以多种分泌方式参与体内复杂的免疫调节网络,在机体清除TP过程中发挥着免疫调节和杀伤作用,对调节保护性和致病性免疫应答极其重要[5]。
梅毒螺旋体感染机体后,Th1细胞介导的细胞免疫反应在一定程度上消除了病原体,随着病程进展,Th1型细胞因子水平逐渐下降,Th2型应答优势表达。此过程中,自然杀伤细胞、细胞毒性T淋巴细胞等的吞噬杀伤能力下降,不能完全清除梅毒螺旋体,这种状态的持续,最终影响梅毒预后。Th17细胞对病原体的宿主防御极为重要,是CD4+T淋巴细胞的一种特殊类型。Th1细胞分泌的IFN-γ与Th2细胞分泌的IL-4能抑制Th17细胞的分化,Th2细胞分泌的IL-6可促进Th17细胞的分化[6]。Th1、Th2 、Th17和Treg细胞存在着微妙的相互调节和拮抗的关系,处于复杂而精细的平衡状态。细胞因子作用存在着多效性和重叠性,既有协同又存在互相拮抗,细胞炎症效应和Th17/Treg细胞免疫失衡相互影响,在梅毒进程中起重要作用。
近年来,随着潜伏梅毒发病率不断上升,梅毒血清固定现象在临床上愈来愈受到关注,血清固定可发生于梅毒各期(主要是三期和潜伏期),有资料显示梅毒患者在早期经正规驱梅治疗仍有15.0%可能发展成为血清固定,其发生机制缺乏一致认识[7]。血清固定与患者感染梅毒螺旋体的病程长、治疗不及时和不规范等有关,危险因素包括青年、女性、非青霉素治疗和低滴度的非梅毒螺旋体血清学试验,近来研究[8]发现,血清固定与宿主的免疫状态密切相关,可能涉及的因素包括T细胞减少、Treg表达上调、Treg和Th17细胞的平衡偏移等。梅毒患者外周血CD4+T淋巴细胞、B淋巴细胞的减少特别是绝对计数水平的降低可能与梅毒患者发生血清固定有关[9]。研究[10]发现,梅毒血清固定患者可能同时存在Th1细胞/Th2细胞,Treg细胞/Th17 细胞的失衡,从而影响患者体内整体免疫应答水平。梅毒患者中PD-1水平显著增高,梅毒感染过程中可能通过PD-1影响Th1向Th2转化而发挥负性调控作用,造成梅毒螺旋体不易被机体清除而引起血清固定的发生[11]。另有研究[12]表明,血清固定患者Th细胞数目和功能降低,IFN-γ、TNF-α、IL-6和CRP水平显著低于治疗有效的患者,提示机体存在细胞免疫抑制。本研究中血清固定患者的IL-2、IFN-γ、IL-4较健康对照组高,提示血清固定患者免疫功能存在异常,Th1、Th2细胞因子参与血清固定患者的免疫应答。本研究还发现,血清固定患者IL-17A较健康对照组低,这与既往多个研究结果相同,提示梅毒血清固定患者存在Treg/Th17失衡,Th17细胞免疫应答受到抑制。
梅毒螺旋体侵犯脑膜和/或脑实质,引起中枢神经系统感染,发展为神经梅毒,梅毒在全球范围内的上升趋势预示着神经梅毒发病率的增加[13]。螺旋体对于中枢系统的侵入亦可出现在梅毒各期,其被清除的机制与宿主的免疫功能有关,与多种细胞因子有关[14]。Yan等[15]研究NS患者治疗前后CSF和血清Th1型细胞因子(IL-2、IL-12、IFN-γ)、Th2型细胞因子(IL-6、IL-10)的变化时,发现神经梅毒患者CSF、血清Th2型细胞因子浓度升高,而Th1型细胞因子浓度降低,治疗后CSF中IL-6浓度下降,IL-2和IL-12浓度升高,考虑Th1/Th2型细胞因子可能参与神经梅毒患者免疫应答,并对于神经梅毒的诊断和疗效评估有一定的作用。近期研究表明,Th17反应可能参与了中枢神经系统的损坏以及与有症状型神经梅毒患者关联。Th17/IL-17可作为替代的标志评估神经梅毒患者的疗效[16]。
IL-17A主要来自于Th17,通过促进促炎性细胞因子的释放募集中性粒细胞、单核细胞介导炎症反应[17]。IL-17可以破坏闭锁蛋白间的紧密连接、激活内皮收缩机制从而提高血脑屏障通透性。TLR和γ干扰素(IFN-γ)受体可以协同刺激小胶质细胞中一氧化氮合酶表达,进而诱导神经毒性,提高血脑屏障通透性[18]。研究[19]发现,TP侵入中枢神经系统后,随着病情的进展,脑脊液IL-17升高,且与CSF蛋白水平、VDRL滴度有相关性,表明IL-17可能参与神经梅毒的神经损伤。本研究比较神经梅毒、血清固定患者与健康对照组Th17类细胞因子,发现IL-17A在不同组别间差异有统计学意义。进一步比较神经梅毒与血清固定患者Th17相关细胞因子,差异无统计学意义,表明炎症反应贯穿梅毒进程的不同阶段。神经梅毒组患者IL-17A较健康对照组低,表明神经梅毒患者Th17细胞免疫应答受到抑制,不能有效清除中枢神经系统的梅毒螺旋体导致了病情的迁延。这与Wang等[16]研究相反,该研究发现神经梅毒患者外周血Th17细胞的频率显著增加。
本研究发现,各组间IL-2、IFN-γ、IL-4、IL-17A差异有统计学意义;对不同病期神经梅毒患者分别与对照组患者比较,发现无症状型神经梅毒患者IL-2、IFN-γ较对照组高,IL-4、IL-17A与对照组差异无统计学意义,提示无症状神经梅毒患者细胞免疫表达增强。早期神经梅毒患者IL-2、IFN-γ、IL-4较对照组高,IL-17A与对照组差异无统计学意义,表明随病程进展,体液免疫增强。晚期神经梅毒患者IL-2、IFN-γ、IL-4较对照组高,IL-17A低于健康对照组,提示随着病程延长,患者体液免疫进一步增强,而细胞免疫受到抑制。不同阶段神经梅毒与血清固定患者外周血各细胞因子差异无统计学意义,说明炎症反应贯穿于梅毒感染的整个病程。
综上所述,神经梅毒和血清固定患者的Th1、Th2及Th17类细胞因子存在异常,且神经梅毒不同阶段之间也存在差异,可能与神经梅毒和血清固定的发病机制有关。本研究后续将分析外周血与脑脊液细胞因子的差异以明确该细胞因子是否为鞘内分泌,分析外周血或脑脊液各细胞因子之间的相关性以明确各类细胞因子如何相互调节或拮抗。此外,对于上游调控细胞因子物质的寻找,有助于更好地阐明神经梅毒和血清固定的细胞免疫机制,关于影响神经梅毒治疗和预后的细胞因子的研究,对在驱梅治疗的同时是否加用免疫抑制剂有一定的指导意义,且有助于推测神经梅毒和血清固定患者的预后。

