眼眶减压术对甲状腺相关眼病患者脉络膜厚度的影响
顾开明,陈小虎,代宝珠,卢天菊,余雪萌,代 艳
0 引言
甲状腺相关眼病(thyroid-associated ophthalmopathy,TAO)是Graves病最常见的甲状腺外表现,其发病主要与自身免疫因素相关[1]。临床表现主要为不同程度的突眼、眼睑退缩及眼球运动障碍等[2],这些改变都会不同程度地影响患者的外观,并且还有约3%~8%的TAO患者由于视神经受压,进而造成严重的视力损害[3],给日常生活和工作带来极大地不便。
在TAO的病程中,由于炎症、脂肪增生以及眼外肌增粗造成眶压增高等一系列病理生理变化,对视网膜、脉络膜以及眶内血流都会造成不同程度的影响。而眼眶减压术作为TAO保守治疗无效时的首选治疗方法[4],能有效减少眶内容物、降低眶内压力,术后视网膜、脉络膜厚度及血流情况都会得到不同程度的改善。既往有研究表明,眶减压术后TAO患者脉络膜的血流灌注会得到有效地改善[5],但对于术后患者脉络膜厚度的变化并无研究。因此,本研究拟采用OCT观察TAO患者眼眶减压手术前后黄斑区中心凹脉络膜厚度(central macular choroidal thickness,CMCT)变化情况,探究眼眶减压术对患者眼部血流的影响。
1 对象和方法
1.1 对象前瞻性临床研究。分析2021-01/2022-01于我科接受手术治疗的TAO患者29例42眼。纳入标准:(1)按照Bartly标准诊断为TAO的患者;(2)按照EUGOGO严重程度分级标准:轻度:眼球突出<正常值2mm、软组织轻度受累、眼睑挛缩<2mm、没有或一过性复视、存在角膜暴露但可以用润滑剂缓解;中重度:眼球突出≥正常值3mm、眼睑挛缩≥2mm、软组织中重度受累、复视、角膜轻度暴露;极重度:存在甲状腺功能紊乱相关的视神经病变和(或)暴露性角膜炎等严重并发症(威胁视力);(3)根据甲状腺相关眼病活动度评分(CAS评分):<3分为非活动期,≥3分为活动期,中重度患者必须同时满足CAS<3分。排除标准:(1)患眼曾有眼眶减压手术史;(2)甲状腺功能明显异常,未控制稳定者;(3)高度近视患者;(4)存在其他眼底疾病或病变者;(5)屈光间质混浊,影响检查者;(6)曾做过其他眼部手术患者。本研究已通过医院伦理委员会审核,所有病例均签署知情同意书。
1.2 方法根据眼外肌增粗的情况及病情轻重选择相应的眶壁减压,对于病情特别严重的患者,选择最大化眼眶减压(内侧壁、外侧壁及下壁),对于双眼都需要手术的患者,常采取分次手术,一般间隔时间至少1mo以上。外侧壁及下壁减压采用下方穹窿部结膜入路,钝性分离眶内脂肪及组织达到减压位置,去除相对应的骨壁,以达到扩大眼眶容积的效果;内侧壁减压采用鼻内镜下经鼻腔入路,去除眶纸板,使眶内容物疝入筛窦,缓解眶尖拥挤及视神经压迫。外侧壁、内侧壁及下壁可以去除的最大范围为:(1)外侧壁:外缘上达颧额缝上方,下达颧弓上方,深部以蝶骨嵴和眶下裂为上下界;(2)内侧壁:眶纸板位于泪后嵴后方,筛骨水平板下缘为上界,筛上颌骨为下界,最深可去除至总腱环前方;(3)下壁:可去除起支撑作用的筛上颌骨后半部分,下方可达眶下壁后半部分,最深可到眶尖,外侧可至眶下裂并注意不要破坏眶下神经沟。每个壁减压的范围大小可视患者病情而定,通常按照每增加1cm3空间可使眼球突出减少0.8mm设计减压范围。记录两组患者术前以及术后3、6mo的CMCT、眼球突出度、眼压、最佳矫正视力以及CAS评分。CMCT检查均在散瞳后由同一检查者操作OCT进行。为了避免日夜交替影响CMCT厚度,测量时间均选在每天早上8∶00~9∶00。被检眼总共测量3次,测量相隔10min,取平均值。

2 结果
2.1 两组患者术前一般资料比较本研究纳入TAO患者29例42眼,所有患者均已完成随访。根据病情严重程度分为中重度组20例30眼和极重度组(均为伴有甲状腺相关视神经病变的患者)9例12眼。两组患者年龄、性别比较差异均无统计学意义(P=0.316、1.00),病程比较差异有统计学意义(P=0.001),见表1。

表1 两组患者术前一般资料比较
2.2 两组患者手术前后CMCT比较两组患者手术前后CMCT比较差异有统计学意义(F组间=82.119,P组间<0.001;F时间=434.617,P时间<0.001;F交互=150.249,P交互<0.001)。术前,术后3、6mo两组间CMCT比较差异均有统计学意义(P<0.001);各组患者术后3、6mo CMCT均与术前比较差异均有统计学意义(P<0.05),术后3mo与术后6mo比较差异均有统计学意义(P<0.05),见表2。

表2 两组患者手术前后CMCT比较
2.3 两组患者手术前后眼球突出度比较两组患者手术前后眼球突出度比较,组间、时间差异有统计学意义,交互作用差异无统计学意义(F组间=25.39,P组间<0.001;F时间=182.219,P时间<0.001;F交互=3.139,P交互=0.064)。术前,术后3、6mo两组间眼球突出度比较差异均有统计学意义(P<0.001);两组患者术后3、6mo眼球突出度与术前比较差异均有统计学意义(P<0.05),术后3mo与术后6mo比较差异均有统计学意义(P<0.05),见表3。

表3 两组患者手术前后眼球突出度比较
2.4 两组患者手术前后眼压比较两组患者手术前后眼压比较,组间、时间差异有统计学意义,交互作用差异无统计学意义(F组间=8.338,P组间<0.05;F时间=68.12,P时间<0.001;F交互=2.633,P交互=0.087)。术前,术后3、6mo两组间眼压比较差异均有统计学意义(P<0.05);两组患者术后3、6mo眼压均与术前比较差异均有统计学意义(P<0.05);极重度组术后3mo与术后6mo眼压比较差异无统计学意义(P=0.191),中重度组术后3mo与术后6mo眼压比较差异有统计学意义(P<0.05),见表4。
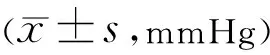
表4 两组患者手术前后眼压比较
2.5 两组患者手术前后CAS评分比较两组患者手术前后CAS评分比较差异具有统计学意义(F组间=145.373,P组间<0.001;F时间=67.296,P时间<0.001;F交互=48.808,P交互<0.001)。术前,术后3、6mo两组间CAS评分比较差异均有统计学意义(P<0.05);两组患者术后3、6mo CAS评分与术前比较差异均有统计学意义(P<0.05);极重度组术后3mo与术后6mo CAS评分比较差异有统计学意义(P<0.05),中重度组术后3mo与术后6mo CAS评分比较差异无统计学意义(P=0.264),见表5。所有TAO患者术前CMCT与CAS评分呈正相关(r=0.834,P<0.001),见图1。

表5 两组患者手术前后CAS评分比较 分)
2.6 两组患者手术前后最佳矫正视力比较中重度组患者手术前后最佳矫正视力均为1.0,故未纳入统计分析。极重度组患者手术前后最佳矫正视力(LogMAR)比较差异有统计学意义(F=55.325,P<0.001),术后3、6mo最佳矫正视力(0.43±0.20、0.34±0.15)与术前(0.64±0.22)比较差异均有统计学意义(P<0.001),术后3mo与术后6mo比较差异有统计学意义(P<0.05)。
3 讨论
TAO是常见的与自身免疫相关的眼眶慢性炎症性疾病,大多数TAO发生于甲状腺功能亢进患者,但也有少部分甲状腺功能减退的患者以及极少数甲状腺功能无明显异常的患者发生[6-7]。大部分患者在初期会出现如眼干、刺痛、畏光、流泪、异物感等眼部刺激症状,随着病程进展,随之而来会出现眼睑回退、眼球外突以及眼球活动受限等,还有少部分患者会出现压迫性视神经病变、暴露性角膜炎等一系列严重并发症[8],若治疗不及时可能会发展至视力完全丧失,给患者带来极大的痛苦。
TAO的发病机制复杂不清,目前普遍认为促甲状腺素受体(thyrotropin receptor,TSHR)和胰岛素样生长因子-I受体(insulin-like growth factor-I receptor,IGF-IR)是可能是TAO相关的两个交叉抗原,二者相互作用推动了疾病的进展[9]。近年来发现,在发病早期炎症起着重要的作用[10],眼眶成纤维细胞是其中重要一环[11],最终可以导致脂肪细胞增多[12]。随着病程的进展,疾病的活跃性减退,炎症得到控制,眼眶组织会形成纤维化。眼眶球后脂肪组织增生、眼外肌水肿和纤维化不仅导致眶内容物增多、眼眶拥挤,还会扰乱眶内血流、引起眼眶静脉瘀滞。有研究表明,TAO发病的重要原因之一是眼眶静脉瘀滞,其中眼上静脉(uperior ophthalmic vein,SOV)瘀滞在发病过程中尤为重要[13]。
脉络膜拥有大量的血管,是眼部血管层,70%以上的眼部血流均经此回流,为外五层视网膜的代谢提供了养分。眼静脉是脉络膜血流回流的静脉,其管腔中没有瓣膜,因此许多疾病可能通过影响眼静脉循环的对血流的影响而导致脉络膜厚度的变化。因此TAO患者由于其眼眶血流状态的改变,也会引起脉络膜发生不同程度的变化,但不同时期TAO患者脉络膜厚度的变化情况尚有一定争议。有研究表明,TAO活动期患者CMCT较健康人群明显增厚,而非活动期TAO患者CMCT的厚度较对照组的差异没有统计学意义,且CMCT与TAO的活动性呈正相关[14-15]。本研究也得到相似结果,本研究纳入的对象中,两组患者术后CAS评分较术前均有不同程度降低(P<0.05)。将中重度组及极重度组患者共同纳入分析,发现术前CMCT与CAS评分呈现出正相关。但Kurt等[16]认为非活动期TAO患者的CMCT相较于正常人也有不同程度的增厚,且具有统计学意义。我们认为之所以造成这种差异,可能由于研究所选取的非活动期患者病情严重程度不同,因此可能导致CMCT存在一定差异。我们推测影响TAO患者CMCT的因素主要有以下几点:(1)眼外肌肿胀及纤维化、眶内容物增多引起眼上静脉瘀滞或返流[17];(2)眶内炎性细胞及炎性细胞因子影响脉络膜血流;(3)甲状腺激素对心肌以及交感-肾上腺系统的影响,从而引起眶内血流动力学的改变[18]。
眼眶减压术对于保守治疗无效、存在激素使用禁忌证或者伴有甲状腺相关视神经病变或暴露性角膜炎等严重并发症的TAO患者切实有效。经过百余年的发展,眼眶减压术发展出了多种术式,根据患者的病情不同,可选择单纯眶脂肪减压、单壁减压、多壁减压以及联合减压等。通过三壁(最大化)减压,通常可使眼球回退10mm甚至更多[19]。眼眶减压术能有效扩大眼眶容积、减少眼内容物、并且使增粗的眼外肌和增生的脂肪通过打开的眶壁疝入眼眶周围的空间,以达到减低眼眶压力、促进血液回流减轻眼眶静脉瘀滞以及缓解视神经压迫的作用。在本研究中,极重度组患者术后最佳矫正视力较术前均有不同程度提高,且差异具有统计学意义。这与李田园等[20]研究结果相同,李田园等[20]在对22例33眼伴有甲状腺相关视神经病变的患者实行最大化眼眶减压术后,有31眼术后最佳矫正视力提高,其余2眼最佳矫正视力与术前保持相同,有效率达94%。本研究还发现,无论是对于中重度非活动期组还是极重度组,术后的眼球突出度及眼压均较术前下降,这也与我们既往的研究结果保持一致[21]。本文除了观察术后最佳矫正视力、眼球突出度以及眼压等传统的评价指标的变化外,还引入了CMCT的变化,探究眼眶减压术对脉络膜厚度的影响,发现两组患者手术前后CMCT差异均有统计学意义。本研究所采取的手术均为眼眶减压术,但根据患者病情不同,选择了不同的减压方式以及减压程度,减压量的不同确实会影响术后恢复程度,极重度组患者术前CMCT较中重度组更厚,眼眶减压后极重度组CMCT降低的程度也较中重度组更为明显,但两组患者CMCT在术后3、6mo均呈下降趋势,且与术前CMCT的差异具有统计学意义。这提示虽然减压方式及减压量不尽相同,但眶减压术对TAO患者术后CMCT的影响是明确的,并且术前病情程度越重的患者,术后CMCT的改善程度可能更为明显。同时我们还观察到,中重度组及极重度组患者眼眶减压术后CAS评分也较术前降低。王毅等[22]研究表明眼眶减压术可以通过降低眶压、减少眼眶静脉回流受阻以缓解水肿充血、术中去除部分脂肪细胞减弱免疫级联反应等几方面来降低TAO患者的活动性。
综上所述,眼眶减压术能够有效地降低TAO患者(尤其是重度患者)的脉络膜厚度。而CMCT作为一种客观的、易于测量的指标,可以用来对TAO的发展及病程变化进行监测,并对眼眶减压术疗效评估提供帮助。我们的研究也还存在不足之处:(1)纳入的研究对象不够,尤其是极重度组样本较少;(2)由于患者来源较为分散,术后随访较为困难,故只选取了术后3、6mo两个时间点,缺少长期、动态随访数据。在今后的研究中,我们将进一步扩大样本量、加强术后随访,以作进一步深入研究。

