鼻腔鼻窦窦组织细胞增生症伴巨大淋巴结病的临床病理特征分析
周雪筠,袁虎,陈雷,王荣光,刘穹,陈薇,袁静
(1.中国人民解放军总医院 耳鼻咽喉头颈外科医学部 听觉与平衡觉全国重点实验室 国家耳鼻咽喉疾病临床医学研究中心 聋病教育部重点实验室 聋病防治北京市重点实验室,北京 100853;2.中国人民解放军总医院第一医学中心 病理科,北京 100853)
窦组织细胞增生症伴巨大淋巴结病(sinus histiocytosis with massive lymphadenophy,SHML)1961年由Lennert最先报道,是一种病因不明的组织细胞增生性疾病;1969年Rosai和Dorfman详细描述了该病,将其命名为SHML[1]。该病通常发生于淋巴结内,其他部位,如皮肤、呼吸系统、软组织、中枢神经系统和乳腺等也可发生[2-3]。由于发生在鼻腔鼻窦的SHML非常少见,缺乏特异的临床特征,现将收治的3例鼻腔鼻窦SHML进行总结,并结合文献复习,报道如下。
1 临床资料
1.1 病例报告
病例1,男,76岁。因间断性鼻塞2年,声音嘶哑3年就诊。患者3年前无明显诱因出现声音嘶哑、咳嗽、咳黄脓痰,未治疗。2年前春季发生变应性鼻炎,双侧鼻塞、鼻痒及打喷嚏伴水样涕,鼻塞渐进加重,左侧重,期间鼻出血2次,均可自行止血。前鼻镜检查见鼻腔充满淡红色结节样肿物,喉镜检查提示喉肿物。外院病理我院会诊结果:(左鼻底)呼吸道黏膜慢性炎症伴息肉形成,固有膜内较多浆细胞、组织细胞及淋巴细胞浸润,局灶见中性粒细胞。患者既往双眼白内障4个月;右眼动脉梗死1年;高血压病、高血脂病、高胆固醇血症30年。初步诊断:①鼻腔肿物(双);②喉肿物。专科查体:外鼻无畸形,鼻面部无压痛,双侧鼻腔充满淡红色结节状肿物,仅窥及右侧下鼻甲前端。喉部检查示声门下肿物。完善术前常规检查无禁忌后行全麻鼻内镜下鼻腔肿物活检术。术中见鼻中隔双侧及鼻底全长结节样肿物充满。术中冷冻病理:(左侧鼻底中隔)假复层纤毛柱状上皮黏膜慢性炎症,上皮下纤维组织增生,其内见较多淋巴细胞、浆细胞及组织细胞浸润,局部可见固有腺体增生。因肿物面积广泛,以等离子刀切除大部分鼻中隔及双侧鼻腔鼻底肿物,膨胀海绵填塞。术后第1天,鼻腔轻微疼痛,无渗血。术后第2天撤除鼻腔填塞物,术区无渗血。术后常规病理:(左侧鼻底中隔、左侧鼻底)假复层纤毛柱状上皮黏膜慢性炎症,上皮下纤维组织增生,其内见较多淋巴细胞、浆细胞及较多泡沫细胞聚集,偶见组织细胞吞噬炎细胞的“封入”现象。免疫组织化学染色示泡沫样细胞S-100(+,图5)、CD68(+,图6)、CD1a(-)、Ki-67(+10%),特殊染色PAS未见阳性病原体,符合SHML。该病治疗方法和预后尚无统一认识,主要方法包括外科治疗、类固醇激素及二氧化碳激光治疗等,手术只能解决鼻腔阻塞压迫等症状,向患者及家属详细交代病情后,患者决定放弃治疗,回家休养。患者于术后半年因声嘶加重并呼吸困难第2次入院。MRI检查:鼻腔、鼻咽部、右侧泪腺及颈部淋巴结多发病变,多组鼻窦炎,声门下病变。专科查体:①鼻腔内充满结节样肿物;②声门下结节状肿物。完善术前常规检查无禁忌后先行气管切开术,经支撑喉镜显微镜下低温冷切刀声门下肿物切除术,术中见白色质韧肿物位于声门下,来源于气管左侧后壁,向管腔内突出,低温等离子刀切除,深达软骨内骨膜,肾上腺素棉球压迫止血。标本送病理检查,结果提示SHML。术后患者及家属拒绝进一步治疗。该患者于2021年9月去世,具体死因不详。
病例2,女,44岁。因鼻腔通气不畅10年就诊。患者10年前无明显诱因开始鼻腔通气不畅,曾于当地医院就诊,以鼻炎对症治疗,症状有所改善。近来鼻塞加重而就诊。门诊鼻腔活检:(鼻中隔)增生的纤维及血管组织,伴淋巴细胞及浆细胞浸润,结合免疫组化,考虑炎症。既往史及个人史无特殊。专科查体:外鼻无畸形,鼻中隔右侧“C”形偏曲,鼻腔黏膜充血,双侧鼻中隔下端黏膜隆起,触之柔软,表面光滑,边界清楚。术前CT:鼻腔黏膜肥厚,鼻道内条片状软组织密度影。影像诊断:息肉。入院诊断:鼻腔肿物(双)。入院后完善术前常规检查无禁忌后行鼻腔肿物活检术,术中见左侧鼻底-鼻中隔下部膨隆,向后至鼻腔中部,表面黏膜光滑。切开鼻底黏膜,见肿物为灰白色,鱼肉样,占据鼻中隔下部及鼻底,临床考虑“腺样囊腺癌”,因无法完整切除,故取部分组织送病理活检。术区填入膨胀海绵压迫止血。术后第1天术区无渗血,术后第2天撤除鼻腔填塞物,创面无渗血。病理检查示呼吸道上皮黏膜组织内见较多泡沫样细胞,呈不规则片状、巢状聚集,泡沫样细胞周围见以浆细胞为主的炎细胞浸润,并混有中心粒细胞和少数嗜酸性粒细胞,泡沫样细胞似组织细胞,胞浆丰富,部分细胞具有一定异型性,胞浆内见“封入”现象(图3、4)。结合免疫组化结果同病例1,符合SHML。向患者及家属详细交代病情后,患者要求出院。目前失访。
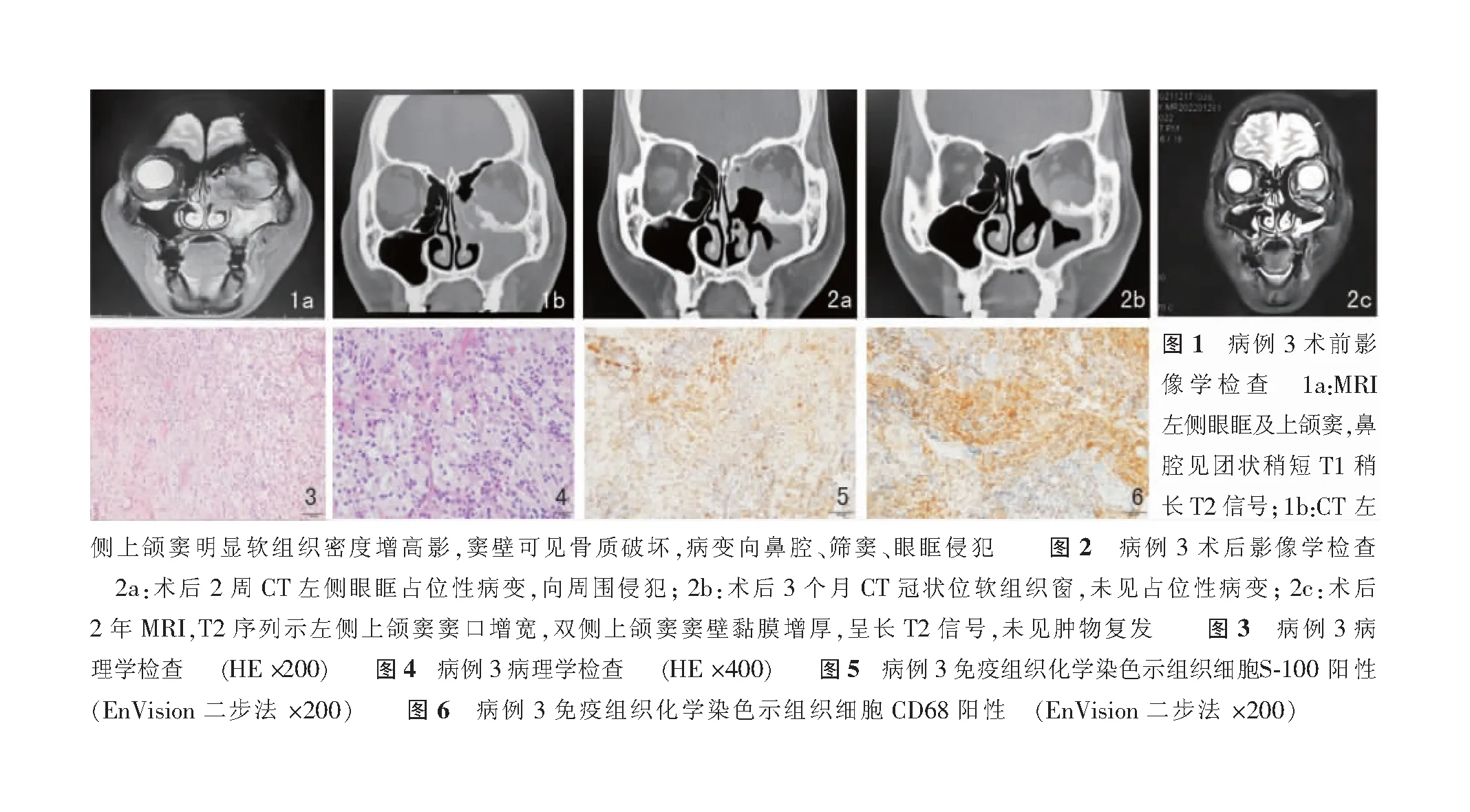
病例3,女,35岁。主因劳累后出现左侧眼突2个月入院。患者无明显诱因开始出现左侧眼突,无鼻塞流涕及头痛。1周前眼突渐进加重并面颊麻木及疼痛。既往史及个人史无特殊。入院专科检查:鼻腔黏膜淡红色,红润,鼻中隔居中;左侧中鼻道向内膨隆,黏膜表面光滑,向内挤压中鼻甲。影像学检查:鼻MRI(图1a)结合鼻窦CT(图1b)提示左侧眼眶、上颌窦、鼻腔病变,倾向良性或者低度恶性。骨扫描:左侧眼眶及上颌窦放射性浓聚,考虑骨受累。颈部淋巴结超声:无异常。眼科检查:左眼球明显突出,上转受限;双眼矫正视力均为0.6。实验室检查阳性指标:EB病毒核抗原IgG阳性(121);EB病毒衣壳抗原IgG抗体阳性(479);IgE 112 IU/mL;血沉15 mmol/h。完善术前检查无禁忌后于2020年3月2日鼻内镜下行鼻窦病变清除、眶内容物减压术。术中见左侧上颌窦腔、筛窦内肿物呈白色,质韧,不易出血;眶纸板骨质增厚,眶筋膜明显增厚,眶脂肪灰白色改变,质韧;内直肌及下直肌正常;切除直视可见肿瘤。手术过程顺利,出血约100 mL。术区填入纳吸棉2根。术后第1天诉左眼胀感减轻,术腔无渗血;术后第2天左眼胀感继续较前减轻,术腔无渗血;术后第3天清理纳吸棉,术区无活动性出血,少量黏血性分泌物。术后病理检查结果同病例2,符合SHML。患者进行分子检测,未见明确基因异常。术后2周复查鼻窦CT(图2a)提示:病变残留。遂于2020年3月16日行第2次手术,扩大切除眶纸样板向后达眶尖,向上开放额窦,并去除眶底大部分骨板,清除肿瘤组织;术区填入纳吸棉2根,出血约50 mL。术后患者诉左眼视力如前,眼球活动恢复正常。术后病理示SHML。患者根据自身情况,经慎重考虑后选择随诊观察。术后3个月复查CT未见复发(图2b)。术后2年MRI显示左侧上颌窦窦壁黏膜增厚,呈长T2信号,可见明显对比强化,考虑左侧上颌窦炎,眶周未见肿瘤复发(图2c)。随访至今未见复发。
2 讨论
SHML最典型的表现为双颈部无痛性巨大淋巴结肿大,可伴发热、白细胞增多、血沉加快和多克隆性高丙种球蛋白血症[3]。任何年龄均可发生,但大多数病例发生于1~20岁,甚至出现一个家庭有2位成员受累的情况[4]。该病地域分布广泛,多数报道来源于美国和西欧[3]。颈部淋巴结是最常见的受累部位,大于25%的患者可出现结外累及,有时甚至是同时伴发,当结外表现非常突出、甚至是唯一表现时,容易误诊漏诊。根据文献报道,结外受累部位可见于眼及附属器(尤其是眼眶)、头颈部、上呼吸道、皮肤、胃肠道、胰腺、泌尿生殖道、甲状腺、乳腺和宫颈等[5-10];少数患者可见广泛结内和结外的播散[11]。本文报道的第1例根据影像学检查提示具有颈部淋巴结以及鼻腔、泪腺、声门下等多处病变,符合该病的发病特点,也提醒我们日后工作中如发现鼻腔鼻窦、眼及附属器以及颈部淋巴结多处病变时,要考虑到SHML的可能。病灶切除时不易出血,病理诊断是确诊依据。
SHML的病因尚不明确,其中有2个原因被认为可能性较大,其一是某种病毒或其他微生物感染;其二是隐匿的、不确定的机体免疫缺陷[2]。而一些经典学说认为该病是一种慢性淋巴样增生,由急性淋巴结炎和恶性肿瘤等抗原反复刺激引起的淋巴结炎症反应[12]。该病发病率不高,特别是发生在鼻腔鼻窦部位更为少见,临床表现不特异,所以在日常工作中可能出现漏诊误诊的情况。最终的确诊需依靠病理组织学诊断,主要特征为肿瘤性组织细胞,胞浆丰富,形成淡染区(明区)和暗区交错分布,当淋巴结受累时常无这种明暗相间的病变模式。还可见不同程度的纤维化,纤维化明显时可成结节样。背景见较多淋巴细胞及浆细胞浸润,组织细胞胞浆内吞噬有淋巴细胞、浆细胞或中性粒细胞,甚至是红细胞和嗜酸性粒细胞等,称为“封入”现象,在结内和结外病变均可以见到,但累及结外时明显少于结内病变。免疫组织化学染色提示肿瘤性组织细胞S-100、CD68及溶菌酶等组织细胞标记物阳性,但CD1a、CD21、CD35阴性。组织化学染色PAS、W-S和六胺银提示未见特殊病原菌。
临床上SHML需与以下几种疾病鉴别:①慢性感染性疾病,比如鼻硬结病、真菌感染、梅毒、结核、Wegener肉芽肿和结节病等。诊断时需要首先询问病史,如感染史,免疫疾病病史;再完善实验室检查,如梅毒血清学检查,血清学抗中性粒细胞胞浆抗体检测等;最后通过病理组织学检查确诊。鼻硬结病在病理学上可见典型的Russell小体和Mikulicz细胞,但无“封入”现象。Wegener肉芽肿常伴有骨或软组织的破坏,免疫组织化学染色提示S-l00阴性。组织化学染色(PAS、W-S、六氨银和抗酸染色)可检查是否存在鼻硬结杆菌、真菌菌丝、梅毒螺旋体和结核杆菌等特殊病原体。②组织细胞增生性疾病,如Langerhans组织细胞增生症,该病以有核沟的组织细胞与多量嗜酸性粒细胞浸润为特征,免疫组织化学染色提示S-100、CD-1a阳性。③淋巴瘤,鼻腔鼻窦常见的淋巴瘤类型为结外NK/T细胞淋巴瘤、鼻型以及弥漫性大B细胞淋巴瘤等,霍奇金淋巴瘤相对少见。其特征为异型性明显的淋巴样细胞浸润,前者可见坏死、血管炎及EBV感染。通过特异的免疫组织化学染色可对其进行鉴别。
总体来说,SHML的治疗效果不佳。部分患者可能对化疗有效,甚至出现部分或完全消退。但另一部分患者则持续数年或数十年病程,特别是结外受累的患者。有些患者可能在消退数年后在其他部位复发。部分患者死于该病,或由于重要脏器广泛受累,或并发相关的免疫异常。治疗方法包括手术切除、化疗、放疗和激素等,但效果欠佳。伴有免疫异常(抗红细胞抗体、关节炎)、多组淋巴结肿大和多器官受累时预后不良[13]。病变早期,手术完整切除可能是最好的治疗手段。

