慢性肾衰患者并发脓毒症的危险因素分析
吕红霞,崔思玲
1.济南市第八人民医院重症医学科,山东济南 271100;2.济南市第八人民医院肾病风湿科,山东济南 271100
脓毒症是一种危及生命的全身炎症反应,其感染可能导致器官损伤、休克或死亡[1]。在美国,脓毒症是第10 大死亡原因,占所有ICU 入院患者[2]的10%。终末期肾病(end-stage renal disease, ESRD),定义为一个人的肾功能不可逆下降,在没有透析或移植的情况下严重到致命,是肾病常见的结局。脓毒症是一种危及生命的全身炎症反应,其感染可能导致器官损伤、休克或死亡[3]。研究表明:对脓毒性休克住院成人进行调查发现,其中7.7%的患者正在接受慢性透析治疗[4]。脓毒症和细菌感染在ESRD 患者非常常见,脓毒症是ESRD 患者死亡的第二大原因[5]。Abou Dagher G 等[6]在一项回顾性研究发现,当ESRD 合并脓毒性休克时,患者的住院病死率高达40%。Lowe KM 等[7]研究认为血液透析合并脓毒性休克中患者病死率明显高于非ESRD 患者合并脓毒血症的病死率。因此,研究慢性肾衰患者并发脓毒症的危险因素分析,针对性地干预,预防慢性肾衰患者脓毒症的发生,具有重要意义。本文通过选取2020 年1 月—2023 年1 月在济南市第八人民医院确诊慢性肾衰患者230 例为研究对象,旨在观察慢性肾衰患者并发脓毒症的危险因素,并进行分析,为慢性肾衰患者并发脓毒症的防治提供依据。现报道如下。
1 资料与方法
1.1 一般资料
选取本院确诊慢性肾衰患者230 例为研究对象。根据是否合并脓毒血症,分为两组:A 组30 例为合并脓毒血症组,B 组200 例为未合并脓毒血症组。本研究获得本院医学伦理委员会批准。并已获得患者的知情同意。
1.2 纳入与排除标准
纳入标准:①慢性肾衰的诊断符合肾衰的诊断标准[8];②脓毒症的诊断符合诊疗指南[9];③年龄>18 岁、性别不限,均行透析治疗;④随访资料齐全的患者;⑤近期未服用抗生素、激素等影响脓毒血症发生发展的疾病。
排除标准:①随访资料不全者;②合并其他严重的疾病影响脓毒血症的发生;③合并肾肿瘤等肾脏疾病者;④近期口服影响免疫功能的药物者;⑤妊娠期及哺乳期妇女;⑥合并精神疾病者。
1.3 方法
收集人口学资料及生活习惯:年龄、性别、民族、生活习惯(吸烟、饮酒)等;体格检查及生命体征:血压、心率、体温、体重、身高等;既往史及合并症:高血压、糖尿病、血脂异常、心血管疾病,骨质疏松症;实验室及辅助检查:血常规:中性粒细胞、白细胞、血小板、血红蛋白等;血生化:总胆红素、丙氨酸转氨酶(alanine aminotransferase, ALT)、 天冬氨酸转氨酶(l-aspartic acid aminotransferase, AST)、碱性磷酸酶、总蛋白、肌酐、尿酸、血糖、钾、钠、氯、钙、磷等;尿常规:尿蛋白、尿红细胞、尿白细胞等数据,对发生脓毒血症患者的单因素及logistic 回归分析影响脓毒血症的危险因素。
1.4 观察指标
慢性肾衰患者并发脓毒症的单因素方差分析及logistic 回归分析,确定影响脓毒血症的危险因素。
1.5 统计方法
应用SPSS 23.0 统计学软件对数据结果进行分析。所有计量资料均方差齐且正态分布,以(±s)表示,行t检验,计数资料以[n(%)]表示,行χ2检验,P<0.05 为差异有统计学意义。单因素方差分析,多因素分析采用logistic回归分析。
2 结果
2.1 慢性肾衰患者并发脓毒症的单因素分析
两组患者在年龄、合并其他疾病、糖尿病、血脂异常、高血压方面比较,差异有统计学意义(P<0.05),见表1、表2。
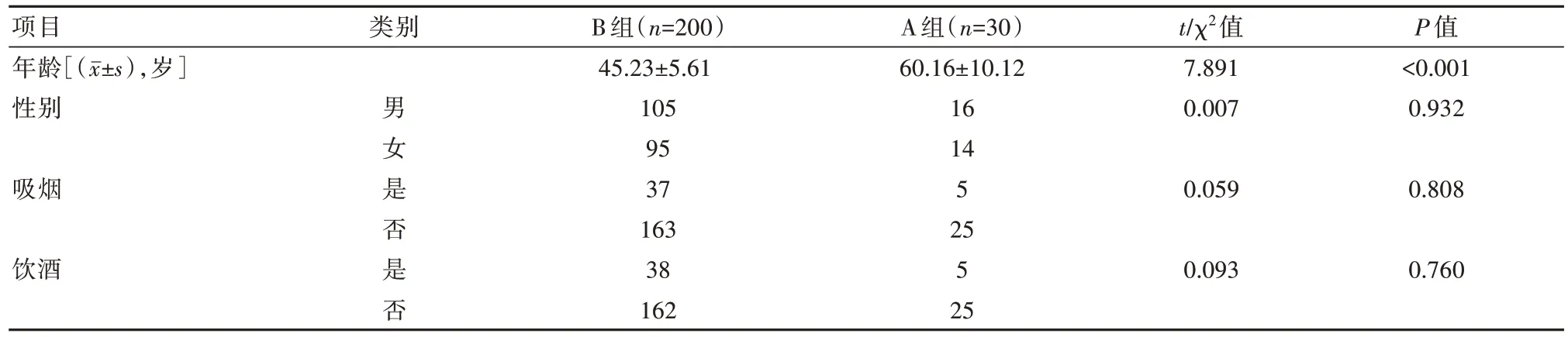
表1 慢性肾衰患者并发脓毒症的一般资料单因素分析

表2 慢性肾衰患者并发脓毒症的疾病资料单因素分析
2.2 慢性肾衰患者并发脓毒症的多因素分析
年龄、合并其他疾病、糖尿病、血脂异常、高血压是慢性肾衰患者并发脓毒症的独立危险因素(OR=3.561、3.656、3.839、5.831、2.416,P=0.001、0.005、0.008、0.018、0.004),见表3。
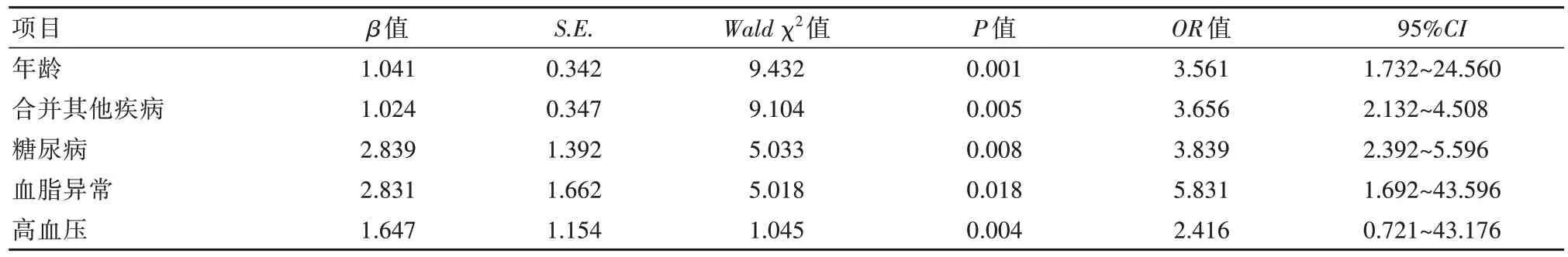
表3 慢性肾衰患者并发脓毒症的多因素分析
3 讨论
慢性肾衰患者并发脓毒症的危险因素分析目前研究较少,研究慢性肾衰患者并发脓毒症的危险因素,利于对影响因素针对性治疗,提高患者的生活质量,改善患者的预后。老年人口数量的大幅增长和持续增长是一个全球性的现象。据估计,到2030 年,老年人口将占总人口的21%~35%[10]。因人口老龄化的发展,ESRD 的数量一直在稳步增加[11]。在重症监护病房收治慢性肾衰合并脓毒症患者中病死率明显增高,使用血管升压药、机械通气的概率也明显增高[12]。研究显示,血液透析中脓毒症导致的病死率比血液透析中未发生脓毒症的病死率高出50 倍[13]。尿毒症、年龄和糖尿病及免疫功能低下状态,以及在血液透析患者中的频繁使用血管内导管,都与感染率的增加有关。并且由于肾功能受损,患者存在炎症因子积累的风险,这可能进一步脓毒症的发生。本研究对发生脓毒血症患者的单因素及logistic 分析分析影响脓毒血症发生的危险因素。结果年龄、合并其他疾病、糖尿病、血脂异常、高血压等因素是慢性肾衰患者并发脓毒症的独立危险因素(OR=3.561、3.656、3.839、5.831、2.416,P=0.001、0.005、0.008、0.018、0.004)。张勇辉等[14]研究认为:年龄、糖尿病、血脂异常、高血压等为慢性肾衰患者并发脓毒血症的独立危险因素(OR=3.214、2.221、3.336、2.948,P=0.000、0.016、0.002、0.010),与本研究结论相似。年龄是影响慢性肾衰患者并发脓毒症的独立危险因素,年龄越大发生脓毒症的概率越大。年龄大的患者合并疾病较多,整体器官功能下降,抵抗力下降,这均是发生细菌感染及脓毒症的原因[15]。患者除了肾脏疾病的原发疾病外,合并疾病越多,发生脓毒症的概率越大,机体的整体功能越差,服用药物种类也多,这均影响细菌感染及脓毒症的发生[16]。糖尿病患者的血糖较高,为细菌感染提供了良好的培养基,加上糖尿病患者并发症较多,也会引起感染的加重,糖尿病患者由于微血管系统上皮基底板受损而导致的肾功能异常和微血管病变的融合能力降低可能与细菌侵入有关,这均是导致脓毒血症的危险因素。炎症因子加重脓毒血症的发生危险。相关研究认为,糖尿病引起肾衰的患者发生感染的概率明显高于及其病因引起的肾衰患者[17]。血脂异常无论是血脂高还是血脂低均影响脓毒症的发生。高血压的患者也是者并发脓毒症的独立危险因素。根据Sarnak MJ[18]和Lowe KM[7]的研究显示:年龄、糖尿病、高血压与ESRD 发生脓毒症及增加病死率密切相关。因此,对慢性肾衰的患者,特别是高龄患者,应该注意基础疾病的治疗[19]。对诊断为慢性肾脏病的患者,要采取各种措施延缓、停止或逆转慢性肾衰竭发生,防止进展至终末期肾病。其基本对策是:①对病因治疗,针对不同病因引起的肾功能衰竭,行不同的治疗方法,做到长期合理坚持。②对损伤肾功及引起肾功能减退的药物、食物等,避免服用。对引起肾功能急剧恶化的其他危险因素,坚决杜绝。③通过药物、保健等各种方法阻断对肾单位的进一步损害,保护健存肾单位。对患者血压、血糖、血脂等指标,都应当控制在“理想范围”。具体防治措施主要有[20]:血压CKD1~4期(GFR≥15 mL/min)控制在<130/80 mmHg,CKD 5期(GFR<15 mL/min)控制在<140/90 mmHg。血糖(糖尿病患者)控制在空腹5.0~7.2 mmol/L,睡前6.1~8.3 mmol/L,HbA1c(糖尿病患者)<7%。血脂控制:在透析前高血脂患者应积极治疗,但对透析患者,控制标准放宽,胆固醇保持在6.5~7.8 mmol/L(250~300 mg/dl),三酰甘油保持在1.7~2.3 mmol/L(150~200 mg/dl)。另外,2 型糖尿病的危险因素分为可干预的危险因素及不可干预的危险因素。防治糖尿病的发生主要是针对生活方式的干预如体重管理、饮食管理、休息与运动的管理,采取积极有效的管理策略对糖尿病的患者的治疗及并发症的预防均有积极作用。通过对糖尿病、血脂异常、高血压等基本知识的健康宣传教育,以便有利于基本知识的掌握,积极态度的形成,患者自觉改变不良生活行为,自觉戒烟、限酒,合理饮食、适量运动、按时按量服药、自我病情监测等,从而改善了患者的血糖、血压、血脂指标。提高了患者对于各项生活行为的依从性,降低慢性肾衰患者并发脓毒症的危险性。
综上所述,年龄、合并其他疾病、糖尿病、血脂异常、高血压等因素是慢性肾衰患者并发脓毒症的独立危险因素,在慢性肾衰的患者,特别是高龄患者,应该注意对这些因素的积极治疗及管理,避免肾衰发生脓毒血症,延长患者的生命,提高患者的生活质量。

