神经内镜微创手术与标准骨窗开颅血肿清除术治疗老年高血压性脑出血疗效及对炎症性指标的影响
程科 方宪清 程彪 吕爱宾 胡英明
(黄山市人民医院神经外科,安徽 黄山 245000)
脑出血(ICH)是一种高死亡率、高致残率的脑血管疾病〔1〕。10%~20%患者由脑出血引起脑卒中发作〔2〕。脑出血也是一种由许多致病因素造成的疾病,其中高血压是最主要的病因,在脑出血病例中占比近70%〔3〕。脑出血通常发生在基底神经节区、小脑、皮质下、丘脑。46~64岁最有可能患脑出血,发病后第1年存活率为50%,第5年存活率为29%〔4〕。脑出血患者治疗后最明显的表现为神经功能障碍,对家庭和社会都是巨大负担。脑出血量少时通常采用保守治疗,当血肿大于60 ml时,保守治疗可导致90%以上的死亡率〔5〕。脑出血发生时产生的血肿作用于周围组织,导致更多并发症和损伤,包括周围脑组织水肿、炎症、自由基形成、血液降解产物或血块引起的继发性损伤〔6〕。研究表明,血肿大小决定患者的预后,清除血肿不仅可以减少肿块效应、改善脑灌注、降低颅内压,还能有效降低血肿降解产物的毒性,减少对脑组织的损伤〔7〕。高血压性脑出血的有效治疗应是迅速有效地清除血肿、减少水肿、减小创伤、减轻颅内压。因此,手术治疗高血压性脑出血具有不可替代的优势。神经内镜手术是近年治疗高血性脑出血的新的手术方式,与传统开颅术相比,切口小,安全性高,预后好〔8〕。本研究旨在探讨神经内镜微创手术与标准骨窗开颅血肿清除术治疗老年患者高血压性脑出血对疗效与炎症性指标的影响。
1 资料与方法
1.1临床资料 选取2018年1月至2022年9月黄山市人民医院的102例高血压性脑出血患者。根据手术方式不同,分为神经内镜微创组和标准骨窗开颅组各51例。临床和手术资料经医院伦理委员会批准后获得。患者或家属均提供书面手术知情同意。纳入标准:高血压;高血压出血无手术矛盾。排除标准:合并脑干出血;严重心、肝、肺功能障碍;精神障碍;凝血功能障碍。两组临床资料差异无统计学意义(P>0.05),见表1。
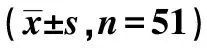
表1 两组临床资料对比
1.2手术方法 标准骨窗开颅术:患者经气管插管全身麻醉。根据血肿位置,在血肿中心附近行无功能瘘管或沿自然间隙分离血肿腔行常规开颅术治疗。显微镜下取出血肿,准确止血,缝合硬脑膜,修复骨瓣。如果血肿清除后脑压仍高,则缝合硬脑膜并去除骨瓣。神经内微创手术:头颅CT确定血肿位置。以离最大血肿最近、远离重要神经、血管和脑功能区为手术入路。全身麻醉后,做5~7 cm的直切口。头皮组织被牵拉以完全暴露颅骨。钻直径为2~4 cm骨孔。切开内膜,将神经内镜装置刺穿血肿腔。取出内核后插入神经内镜。血肿在神经内镜下被清除。如果出血,可以使用电凝。术后根据情况部分病人留置血肿腔引流管,缝合切口。
1.3临床疗效 观察两组血肿残留率、再出血发生率、术后并发症率、围术期病死率等指标。血肿残留:术后颅内积血大于10 ml;再次出血:术后1 w内颅内再次出现积血大于5 ml。
1.4手术指标 观察手术时间、术中出血量及止血所需的时间。
1.5神经功能 两组治疗前、后,采用美国国立卫生研究院脑卒中量表(NIHSS)评估患者认知状态,分数越高,患者神经功能越差。
1.6炎症指标 分别于术前及术后1 w,采集患者空腹静脉血,利用酶联免疫吸附试验检测血清超敏 C-反应蛋白(hs-CRP)和降钙素原(PCT)水平。
1.7统计学分析 采用SPSS22.0统计软件,计量资料采用独立t检验、配对t检验,计数资料采用χ2检验。
2 结 果
2.1两组临床疗效对比 神经内镜微创组血肿残留率、再出血发生率及术后并发症率明显低于标准骨窗开颅组(P<0.05),两组围术期病死率差异无统计学意义(P>0.05),见表2。

表2 两组临床疗效及手术指标对比〔n(%),n=51〕
2.2两组手术指标对比 神经内镜微创组手术时间、术中出血量及止血所需的时间明显低于标准骨窗开颅组(P<0.05),见表2。
2.3两组神经功能对比 治疗前,两组NIHSS评分差异无统计学意义(P>0.05)。治疗后,神经内镜微创组NIHSS评分显著低于标准骨窗开颅组(P<0.001),见表3。
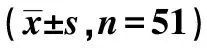
表3 两组神经功能及炎症指标对比
2.4两组炎症指标对比 治疗前,两组炎症指标差异无统计学意义(P>0.05)。治疗后,两组炎症指标水平均显著下调,且神经内镜微创组炎症指标水平显著低于标准骨窗开颅组(P<0.001),见表3。
3 讨 论
高血压性脑出血每年影响全球约400万人,1个月内死亡率高达40%〔9,10〕。患有高血压性脑出血的患者伴随严重残疾,12%患者在发病6个月后可以独立生活,但仍会给社会和家庭带来巨大负担〔11〕。理论上,手术治疗高血压性脑出血可快速缓解血肿的占位效应,减少和改善脑组织肿胀,降低颅内压,减少或预防局部结构损伤引起的缺血缺氧、谷氨酸释放、血管源性水肿、氧化应激、炎症介质等继发性损伤,从而改善预后〔12〕。许多临床研究报道,神经内镜微创手术清除血肿与标准骨窗开颅术相比,更具微创性,操作更简单方便,手术准备更少〔13,14〕。神经内镜微创手术中,在头皮上做1个小于3 cm的切口,在颅骨上做1个小于1.5 cm的骨孔,节省打开和关闭头骨的时间,并提供很好的内镜手术视角〔15〕。在一项针对高血压性脑出血的临床试验中,对121例接受神经内镜微创手术的患者进行分析后发现,与骨窗开颅术相比,神经内镜微创手术手术时间为大大缩短〔16〕,结果与本研究一致,说明与标准骨窗开颅术相比,神经内微创手术清除血肿更有效、更省时、出血更少。Powers等〔17〕研究分析58例接受神经内镜手术的脑出血患者,血肿的平均清除率为88.7%,结果表明神经内镜手术的疗效优于标准骨窗开颅术。高血压性脑出血产生的血肿损害中枢神经系统,进而引起免疫系统和中枢神经系统的异常调节,导致继发性免疫缺陷,使机体的免疫力急剧下降,进而导致术后并发症发生〔18〕。神经内镜微创手术创伤相对较小,可大大减少对颅神经的损伤。神经内镜微创手术操作准确,避免对正常脑组织的损伤,术后并发症发生率低。本研究提示,神经内镜微创手术治疗高血压性脑出血更有效,有利于患者术后康复。神经内镜微创手术的手术视野更广、更深,有利于直接切除手术视野内的血肿,同时正常脑组织受手术影响小,缩短手术时间,患者预后明显改善〔19〕。

