类风湿性关节炎右侧全膝关节置换左侧膝关节翻修1例报道
孙长鲛,吴厦,马琦,房立业,余鹏,蔡谞
(北京清华长庚医院骨科,清华大学临床医学院,北京 102218)
对于类风湿性关节炎(rheumatoid arthritis,RA)患者,全膝关节置换(total knee arthroplasty,TKA)已被认为是减轻患者疼痛和增强身体功能最有效的治疗方式之一。与骨关节炎患者相比,RA患者常有额外的医疗、麻醉和多种肌肉骨骼问题。由于RA患者软组织愈合不良、深部伤口感染率较高、术前关节严重畸形和松弛、骨量不足以及其他多个关节受累影响康复,TKA术后并发症可能更频繁、更严重。尽管经常遇到这种复杂性RA患者,但术前良好的评估,术中仔细谨慎操作,术后加强监测相信可以获得良好的临床结果,改善患者的整体功能和生活质量。2018年9月北京清华长庚医院收治1例RA患者,采用双侧RA同期手术,右膝行初次TKA术,左膝行膝关节翻修术,术中巧妙使用右膝截下的胫骨骨块处理左膝的骨缺损,现报告如下。
1 病历资料
58岁女性患者,因“双膝关节疼痛10余年,左侧TKA术后8 d”为主诉就诊。患者10余年前当地诊断为RA,保守药物治疗;1年前车祸后逐渐出现膝关节疼痛症状加重,8 d前于当地医院就诊,行左膝TKA,术后3 d下地;自觉疼痛严重,复查X线片提示胫骨侧假体塌陷。遂就诊于本院。
入院后体格检查:体温36.2 ℃,脉搏86次/min,呼吸19次/min,血压128/75 mm Hg。一般情况可,心肺查体未见明显异常。双膝关节疼痛、肿胀,左膝关节前方可见12 cm正中切口瘢痕,皮温正常,无红肿。关节活动度:右膝40 °-0 °-0 °,左膝30 °-0 °-0 °。双膝无明显畸形。双下肢感觉无减退,双侧足趾活动自如,双侧足背动脉搏动正常。双髋关节无疼痛,双髋“4”字征阴性,双肩关节无疼痛,无明显活动受限。双侧腕关节有压痛,可活动及受力。左膝伸直位侧方应力试验阳性,屈曲20 °位侧方应力试验阳性,右膝伸直位和屈膝20 °位侧方应力试验可疑阳性。右膝关节压髌、磨髌试验可疑阳性,浮髌试验阴性,右膝关节前后抽屉试验阴性,Lachman试验阴性。美国膝关节协会评分(knee society score,KSS)左侧36分,右侧42分,疼痛视觉模拟评分(visual analogue scale,VAS)左侧8分,右侧7分。白细胞8.9×109/L,中性粒细胞百分比63.2%,C反应蛋白18 mg/L,红细胞沉降率72 mm/h。双侧膝关节X线示:左膝TKA术后假体松动,右膝关节RA,关节间隙狭窄(见图1)。
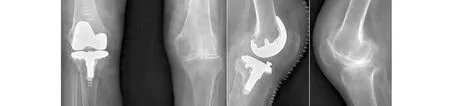
图1 术前双膝正位、左膝侧位、右膝侧位X线片示左膝TKA术后假体松动,右膝RA,关节间隙狭窄
入院后完善相关检查,考虑该患者为RA,有颈椎受累可能,行过伸过屈位颈椎X线排除颈椎不稳。虽然在术后早期血沉和C反应蛋白升高是正常现象,但无法完全排除假体周围感染,因此在严格消毒下行左膝关节腔穿刺[1],将感染的风险降到最低。穿刺结果排除了感染后,拟行同期右膝初次TKA+左膝关节翻修术。根据美国风湿病学会以及美国髋膝关节外科医师协会指南的建议,患者围手术期激素使用继续服用当前剂量,泼尼松5 mg/d。术中先行右膝关节初次TKA,术中发现内外侧稳定性可。将右膝截下的胫骨平台骨块留存,准备用于左膝翻修。左膝关节术中发现伸直屈曲均不稳,内外侧副韧带功能尚可,考虑不稳由假体塌陷导致,将左膝关节假体取出后,发现骨缺损明显,用右膝关节截下的胫骨骨块处理左膝骨缺损,并使用延长杆进行固定(见图2)。术中同时进行冰冻和滑膜组织培养以排除感染。
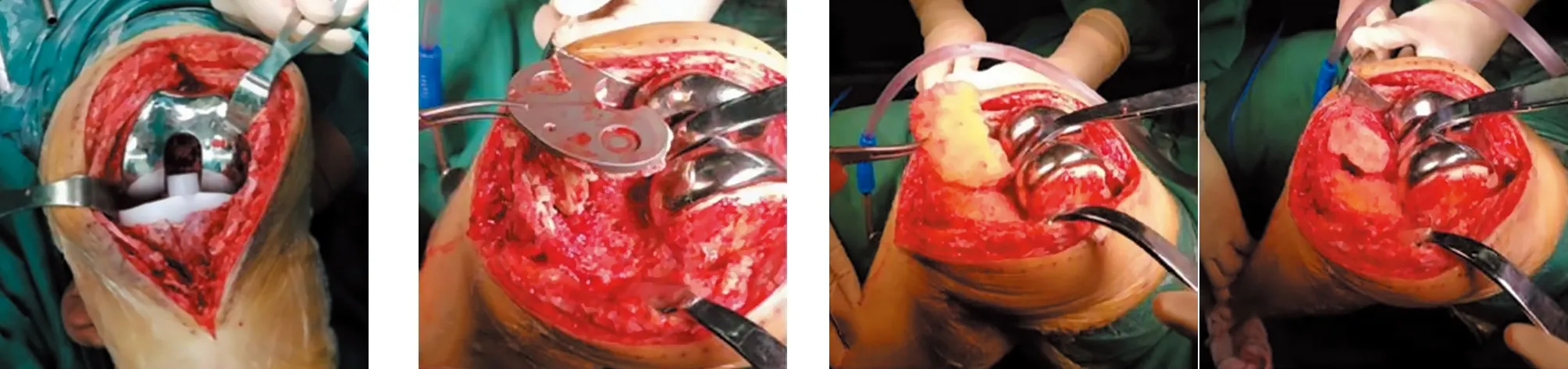
a 左膝胫骨假体塌陷,内侧关节间隙变大 b 左膝假体取出,见骨缺损严重 c 用右膝截下的胫骨骨片填补左膝胫骨骨缺损
术后复查X线片示假体位置良好(见图3)。术后卧床1个月,在床上进行康复锻炼,练习活动度、肌力、踝泵,1个月后下地练习行走。术后2年随访,未发生假体松动等并发症(见图4);KSS评分左侧82分,右侧80分;VAS评分2分。
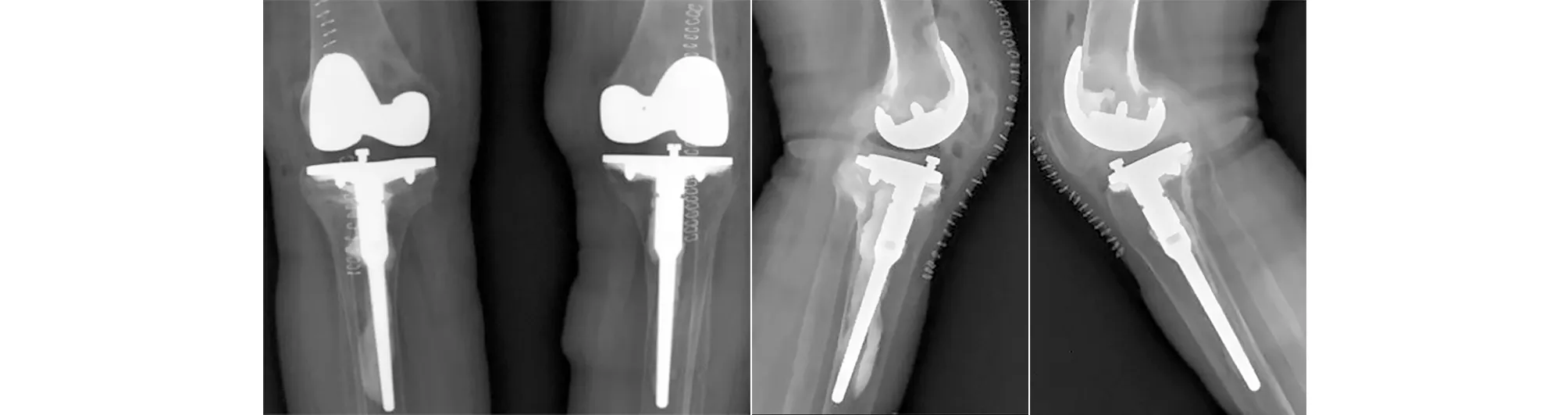
图3 术后双膝正位、左膝侧位、右膝侧位X线片示假体位置良好
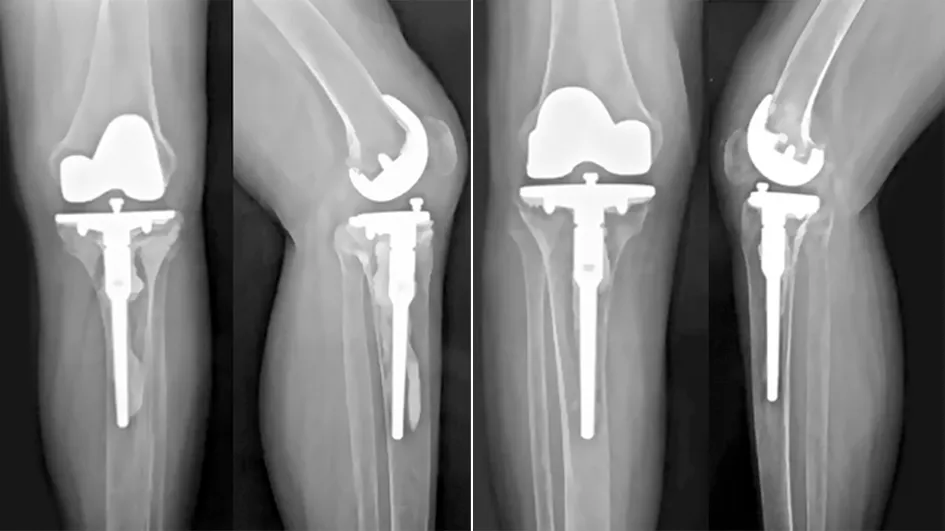
图4 术后2年左膝、右膝正侧位X线片示未发生假体松动等
2 讨 论
膝关节假体的无菌性松动更容易发生在TKA的胫骨假体而非股骨假体处,有大约11%发生在1年内的TKA翻修手术是由于胫骨假体的无菌性松动导致[2]。胫骨假体的早期无菌性松动原因有很多,包括假体负荷不平衡、假体力线不良、骨水泥技术差[3]、使用高黏骨水泥[4]、骨水泥在假体上的涂抹范围不足[5]、假体设计问题(胫骨平台龙骨较短)[6]以及预涂层聚甲基丙烯酸甲酯的胫骨假体表面固定失败等[7]。骨质量也是TKA术后假体发生早期无菌性松动的重要因素。膝关节骨坏死可能导致进行性软骨缺乏和关节炎改变和畸形[8]。本例患者TKA术后3 d即发生假体松动考虑可能与下列因素有关:RA患者存在骨坏死、骨质疏松,胫骨假体型号选小,手术技术导致术中就可能发生了骨折或塌陷,膝关节不稳,侧副韧带损伤,没有使用延长杆,负重后应力不平衡等。
RA患者的骨质量通常较差,存在重度骨质疏松[9]。原因包括炎症疾病过程本身、活动量少、激素的长期使用和类风湿性滑膜释放的炎性因子[10],在处理这类患者时要格外注意。在TKA术中体位不当、牵引不当或操作粗暴均可能导致骨折。因此,所有手术操作必须细致、轻柔,应谨慎使用骨刀或骨凿,可使用电锯和钻头进行代替,以降低骨折风险。在安装假体以及屈曲、伸直膝关节的过程中,还应注意避免发生术中骨折。在RA的患者中,由于潜在的骨坏死过程所继发的骨塌陷和骨丢失,假体固定是一个问题。Mont等[11]报道了因类固醇引起的骨坏死进而发生TKA无菌性松动进行翻修的比例接近40%。据推测,这类患者大多数术前存在胫骨骨缺损,但没有采取任何措施(比如使用延长杆)进行补救,这是导致早期失败的原因。相比之下,Chalmers等[12]报告,针对这类存在骨坏死的患者选择合适的延长杆,可以在TKA中期随访中实现持久的假体生存率,因无菌性松动需要翻修的比例仅为2%。使用延长杆是在骨质量低尤其是RA患者的胫骨平台中获得稳定假体的有效方法。考虑本研究患者为重度骨质疏松,可能存在骨坏死情况,为了避免再次发生胫骨假体的塌陷,增加固定面积,减少假体微动,降低局部的高应力,使应力传导到骨干部,进而保护填补骨缺损骨块,笔者在双侧手术中均使用了延长杆以改善假体稳定,帮助获得正确的对线。本例患者左膝翻修侧胫骨骨缺损根据安德森骨科研究所分型系统骨缺损分型为T2B型,因此术中使用了长的压配型延长杆,采用混合固定技术(胫骨截骨面和干骺端采用骨水泥固定,延长杆干部不使用骨水泥固定)进行固定,在使用延长杆时还要考虑骨干和胫骨平台的偏移程度。本研究患者在插入直压配型延长杆时,胫骨假体位置并未发生偏移,因此未使用带偏心距的延长杆。有研究表明,中国人的胫骨干轴心通常位于胫骨平台中心的前外侧[13],是否选用带偏心距的胫骨假体延长杆柄需要将这一解剖特点考虑在内。
在RA患者中,因为假体的固定和支撑(尤其是胫骨侧)需要足够的软骨下骨,软骨下骨的骨破坏尤其值得关注。RA患者还可能会发生膝关节周围的继发性骨坏死。慢性类固醇的使用或风湿病本身可能是继发性骨坏死的原因。根据骨塌陷的程度,大的非包容性缺损可以通过结构植骨或组配式假体加强块解决[14]。除了软骨下骨的骨完整性差之外,RA患者的膝关节还经常会形成囊肿。这些囊肿通常会形成具有完整周边皮质的包容性缺损,并且尺寸可能非常大。对于小的骨囊肿缺损可以通过骨水泥进行填充,对于大的骨囊肿可以使用自体骨或同种异体骨填充。该患者左膝关节翻修胫骨侧假体取出后会出现胫骨平台骨缺损,术中预备了套管;术中先做右膝TKA,尝试将右膝关节截下的胫骨平台骨块用在左膝关节胫骨平台处的骨缺损,发现可以良好的处理胫骨平台骨缺损,这样避免使用套管,为患者节省了成本,目前还未发现在这类患者同期手术采用这种技术的文献报道。
RA骨质疏松患者发生假体周围骨折的风险很高,术中要做好相关准备,包括准备翻修假体等[15]。笔者也为右膝关节初次TKA预备了翻修假体。考虑到翻修手术、骨移植、类风湿术后激素相关治疗等多重可能感染因素,术后预防性应用抗生素,加强感染指标监测,以使患者获得良好的临床结果。
综上所述,由于RA患者软组织愈合不良、深部伤口感染率较高、术前关节严重畸形和松弛、骨量不足以及其他多个关节受累影响康复,TKA术后的并发症可能更高发和更严重。术前良好的评估、术中仔细谨慎操作、术后加强监测可以获得更好的临床结果。本研究报道了对1例RA患者双侧同期进行TKA手术,将初次TKA侧截下的骨块用于处理翻修侧的骨缺损,临床效果尚可;但该病例存在一定局限性,随访时间也较短,还需较多样本、更长时间随访来评估其临床效果。

