从“经验外科”到“精准外科”
——精准正颌外科体系的建立与临床应用
王旭东 魏弘朴 李彪
上海交通大学医学院附属第九人民医院口腔颅颌面科,上海交通大学口腔医学院,国家口腔医学中心,国家口腔疾病临床医学研究中心,上海市口腔医学重点实验室,上海市口腔医学研究所,上海 200011
进入21 世纪以来,随着生物医学和现代科技的迅猛发展,尤其是影像学、数字外科和3D 打印技术的快速兴起,外科学由过往的“经验外科”时代,进入了“精准外科”时代。董家鸿院士在2006 年首次提出了“精准外科”理念并将其应用于肝脏外科手术中,其内容涵盖了疾病评估、临床决策、手术规划、手术作业和围手术期管理等外科治疗全过程,核心策略包括彻底清除目标病灶、最大限度保护剩余肝脏、最低限度减低手术创伤反应3个方面,该理念目前已发展应用于肝胆外科、神经外科、乳腺外科等诸多领域[1-2]。
正颌外科是通过外科手术或在正畸辅助治疗下,通过手术重新定位上、下颌骨,以矫正其因颌骨发育异常引起的上、下颌骨形态、体积以及空间位置关系的异常,从而改善患者牙关系、口颌功能以及面部外形,最终达到改善患者生活质量的目的[3-4]。在正颌外科手术中,颌骨的最终空间位置直接影响患者的治疗效果[5],而手术方案设计和手术方案的实施则是决定颌骨最终空间位置的主要因素。传统的正颌外科手术方案设计中,通过牙列模型制备、面弓转移、上架、转移关系后,在石膏模型上模拟上、下颌骨的移动,并制作板以实现术中的颌骨定位。该方法过程繁琐,需耗费大量的时间和精力,且制作过程中极易产生操作误差。此外,由于石膏模型不能完整反映和展示上、下颌骨的位置和形态,可能导致医生对颌骨畸形问题进行诊断和制定手术方案时产生偏差,进而影响最终的治疗效果[3]。在传统正颌外科手术实施过程中,使用板并借助下颌骨的空间位置来辅助定位上颌骨。然而,由于下颌骨的不稳定性将导致上颌骨偏离理想的位置[6]。下颌骨的开闭口运动,也使得板不能对上颌骨垂直向的位置提供指导信息,因此上颌骨垂直向的位置信息仍然依靠术者的临床经验[5]。对于一些伴有颞颌关节病变及颌骨缺损的患者,下颌骨的不稳定性更是直接导致上颌骨偏离理想的位置。
为解决传统正颌外科治疗流程中所存在的问题和不足,早在2008 年,上海交通大学医学院附属第九人民医院正颌外科团队便开始探索使用计算机辅助虚拟手术规划及3D 打印技术以逐步取代传统的石膏模型外科[7]。通过多年的探索,已建立了一套规范化的正颌外科诊疗流程,有效提升了患者的就诊体验和治疗效果,推动了正颌外科的发展和普及,并首次提出了“精准正颌外科”的理念[8]。同时,借助“精准正颌外科”的理念与治疗策略,进一步丰富我们早期提出的基于正颌外科矫治各类牙颌面畸形(Ortho+X)治疗模式,即以正颌外科为基础,通过整合正畸医生、肿瘤外科医生、耳鼻喉科医生、儿科医生、基础研究人员等,精准治疗颌面部肿瘤、外伤、先天性畸形等多种原因造成的颌骨畸形,最终推动“Ortho+X”中国模式的发展。本文回顾了上海交通大学医学院附属第九人民医院正颌外科团队多年来围绕“精准正颌外科”技术体系的研究工作,并详细阐述了该体系的建立及其临床应用,以期为广大同行提供参考和帮助。
1 精准正颌外科体系的建立
1.1 精准正颌外科手术设计方法的建立
对颌骨畸形的评估诊断和手术设计是实施正颌外科手术前的关键步骤,正颌外科手术设计方法的发展与演变也经历了3 个主要阶段。早在1925年,Schwarz就开始使用医学影像及模型外科技术来进行牙颌面畸形的诊疗[9]。随后在1931 年,Broadbent 教授提出的头颅定位片头影测量技术成为了牙颌面畸形诊治的“金标准”[10],至今仍广泛应用。1971 年,Holdaway 提出了侧位头影测量描记图的裁剪、移动和拼对模拟手术过程,并引入可视化治疗目标(visual treatment objective,VTO)分析法来预测术后面貌的变化[11]。该方法在术前模拟牙和颌骨的移动过程,并预测术后面型的改变,为选择合理的治疗方案提供参照依据。
因此,自2008 年,笔者团队开始尝试使用计算机辅助虚拟手术规划技术来模拟正颌手术中的截骨及颌骨骨块移动,以完成手术方案规划,并且结合快速原型技术制作手术板[7]。该方法可直观、全面、准确地模拟和确定截骨的位置、骨块移动的距离与方向,帮助术者高效、准确地完成术前手术方案的制定和板的制作,同时也增加了医患沟通与手术模拟教学的便利性。不仅如此,针对复杂的偏突颌畸形的患者,相比于传统的模型外科技术,虚拟手术规划在矫正颌骨对称性和轮廓修整中优势愈加明显[12]。
2012 年,我们进一步将锥形束CT(cone beam computed tomography,CBCT)扫描获取的颌面部骨骼数据与石膏模型扫描获得的牙列数据相结合,通过虚拟手术规划结合快速原型技术,制作了精确度更高的板,并在术前对牙根长度、根间距离进行准确测量,有效避免了术中牙根损伤,保证了手术的顺利实施[13]。此外,虚拟手术规划良好的可预测性,还可帮助术者改良手术的固定方式,以取得更加稳定的治疗效果[14]。图1 显示了正颌外科手术设计方法的发展与演变的3 个主要阶段。

图1 精准正颌外科手术设计方法的发展与演变(VTO、模型外科、虚拟手术规划)Fig 1 Development and evolution of precision orthognathic surgery design methods (VTO, model surgery, virtual surgical plan)
通过长期的临床实践,总结了计算机辅助虚拟手术规划的优点如下:1)三维重建可直观、全面地展示颌面骨骼信息,有利于颌骨畸形的评估与诊断;2)相较于传统模型外科制作,虚拟手术规划更加方便、快速,显著提高了术前准备效率;3)术前手术模拟使医生能够根据患者不同的审美偏好,制定出多项个性化手术设计方案并作出最优治疗决策,从而避免术中的反复调整,缩短手术时间,减少手术创伤;4)结合3D 打印板和手术导板的使用,可使手术方案准确转移到术中实际,提高了手术的准确性和一致性;5)虚拟手术方案可以永久保存,便于资料归档,有利于医患沟通、同行交流。因此,我们认为计算机辅助虚拟手术规划能够代替传统石膏模型外科,取得更加精确、高效、可靠的手术预测效果。
1.2 精准正颌外科颌骨定位方法的建立
在正颌手术中,颌骨的空间位置关系直接决定患者术后面型和咬合关系,对最终的治疗效果产生重要影响[5]。因此,在精准正颌外科体系中,准确的颌骨定位方法显得尤为关键,也是术中实现虚拟设计手术方案的主要手段。随着数字外科、3D 打印和增强现实(augmented reality,AR)等技术的发展,颌骨术中定位方法经历了以下几个方面的演化。

图2 3D打印手术板的制作Fig 2 The fabrication of 3D-printed surgical splints
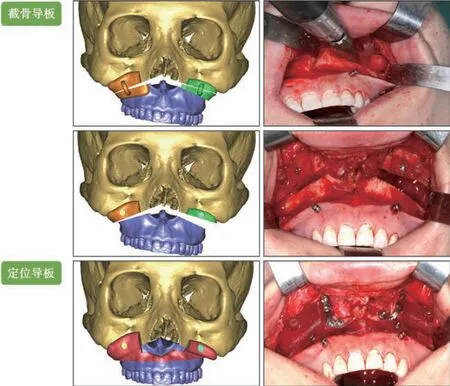
图3 3D打印正颌手术导板Fig 3 3D-printed osteotomy guide and repositioning guide for orthognathic surgery
1.2.4 个体化内固定系统 尽管正颌手术导板提高了手术的精确性,但该方法仍存在诸多不足。首先,术中对手术导板的安置与拆除增加了手术操作的复杂性,延长了手术时间。其次,术中仍需弯制钛板,经验不足可能导致钛板弯制的误差也将影响颌骨的固定精度。另外,体积较大的树脂材料手术导板增加了骨面剥离范围,增加手术创伤,并限制了钛板的固定位置。最后,手术导板常采用非刚性材料制作,在消毒和使用过程中可能产生变形,直接影响手术的准确性[5,18]。
金属三维打印技术的快速发展促进了个体化内植入物(patient-specific implants,PSI)的研发与应用。虽然国内外学者[19-21]逐渐将该方法应用于正颌手术,并取得了良好效果,然而,国际上尚未有公认的适用于正颌手术的PSI优化设计和临床应用技术方法。2015 年,笔者团队开始进行正颌手术个体化内固定系统的研发工作。并于2016年,在国内率先提出了自主设计的适用于正颌手术的个体化内固定系统,并将其应用于临床实践中[5]。该个体化内固定系统包括截骨导板和个体化接骨板两部分(图4)。金属截骨导板相较于树脂导板体积更小,不易变形,并与骨面贴合更为精确,其截骨槽与手术方案中的截骨线一致,用于指导术中截骨操作;骨面中预设的钉孔既可用于固定截骨导板,也可作为骨性标志点,引导后续个体化接骨板的就位与固定。个体化接骨板的上部结构与截骨线上方的骨面相贴合,个体化接骨板的下部结构与截骨线下方的骨面相贴合,通过预制的共用钉孔和骨面形态的贴合,共同保证了骨块的精确定位,使个体化接骨板同时完成骨块定位和固定的双重作用。
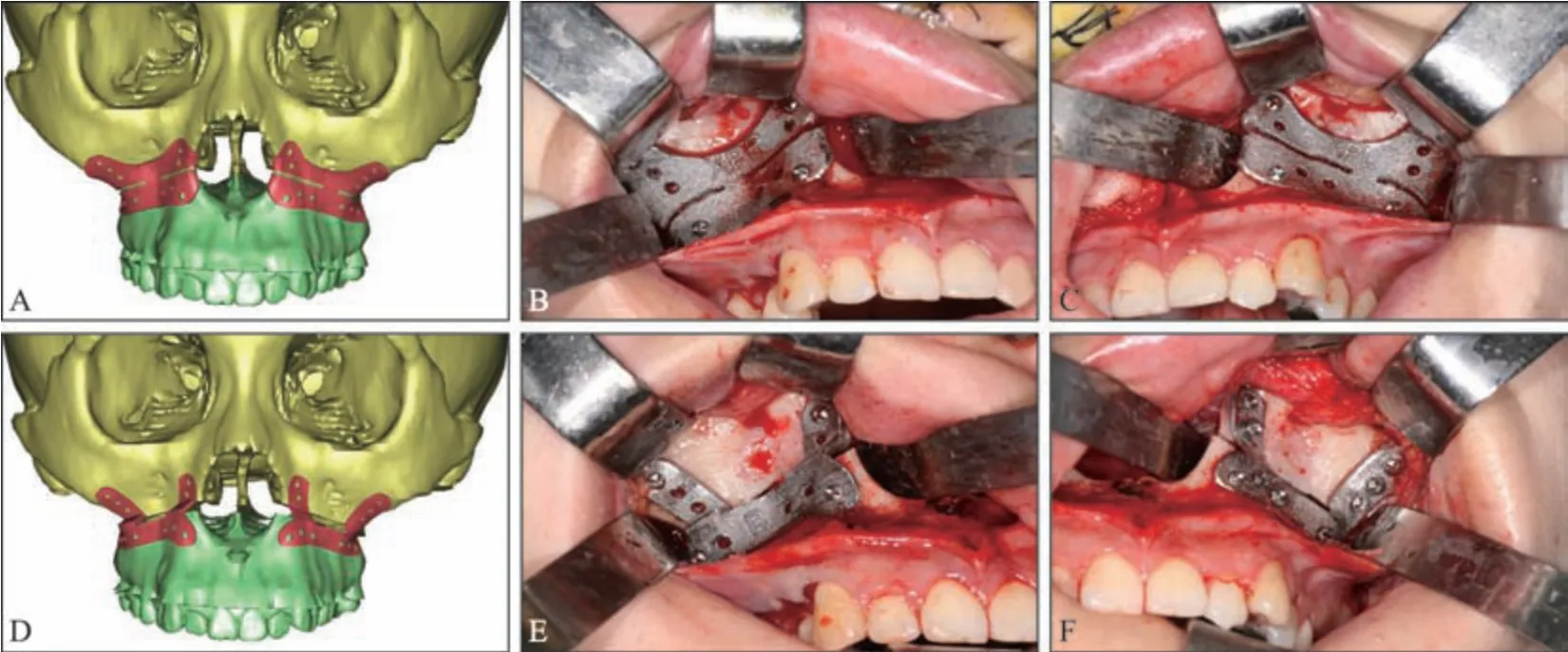
图4 早期正颌手术个体化内固定系统的设计和应用Fig 4 The design and initial application of patient-specific implants for orthognathic surgery
早期的个体化内固定系统体积较大,虽保证了就位的唯一性,却增加了手术创伤和使用上的不便。在个体化内固定系统的进一步临床应用过程中,我们也发现金属材质几乎不会发生形变,因此体积的减小不会降低个体化接骨板定位的准确性。基于此,我们对个体化内固定系统进行了进一步的优化设计(图5)。首先,我们将初期同侧接骨板的“连体式”设计改为“分体式”设计,显著增加了术中安置的灵活性和便利性。其次,减小了截骨导板的体积,实现“轻量化”设计。优化后的设计既减少了软组织大范围的剥离,降低了手术创伤,又增加了术中使用的便捷性。通过进一步的随机对照试验表明,该自主设计的正颌手术个体化内固定系统在准确性方面显著优于3D 打印板技术[22]。该个体化内固定系统具备在手术中准确指导截骨和去骨的能力,从而减少反复调磨去骨所带来的手术创伤。此外,由于无须弯制钛板,并实现了定位和内固定的一体化,从而有效地缩短了手术时间。因此,该系统成为了将虚拟手术规划准确转化为术中实际的理想解决方案。

图5 设计优化后的正颌手术个体化内固定系统Fig 5 The modified patient-specific implants for orthognathic surgery
1.2.5 手术导航及AR 技术 计算机辅助导航系统将空间立体导航技术、计算机图像处理及可视化技术与临床手术结合起来[23],实现错位骨块、手术器械与患者解剖位置的术中实时显示。该技术的发展,也为正颌手术的术中准确定位提供了新的选择[24]。早在2013 年,我们便开始尝试应用导航技术指导术者在术中进行上下颌骨复合体的定位[25]。该方法无须进行模型外科准备和手术板的制作,仅通过术中导航技术的实时显示和再定位,取得较好的手术精度和治疗效果。然而,目前该技术仍存在一定局限性,包括手术时间的增加、对设备要求较高以及在分块手术中尚无法应用等方面的限制。
随着数字外科技术的进一步发展,出现了AR技术,该技术强调在真实场景中融入计算机生成的虚拟信息的能力,强调用户对真实世界的感受,不隔离用户与真实世界之间的联系[26-27]。目前已有运用AR 技术辅助正颌手术上颌骨定位的相关报道,通过在真实环境中叠加虚拟图像,术者能够准确定位上颌骨的位置,并取得较高的手术精度[28-30]。而混合现实(mixed reality,MR)技术的进一步推广,将虚拟信息与真实信息融合,可实现虚拟手术方案与现实术中场景的融合[31],为精准正颌外科手术开辟了新的发展方向。
1.2.6 机器人手术 近年来,机器人辅助手术以其微创、精准、安全的特点受到了越来越多的关注[32]。手术机器人能够保证手术器械握持的稳定,实现手术的精准性[33]。因此,在头颈肿瘤手术及口腔种植领域,机器人辅助手术得到了广泛的研究与应用。
然而,在正颌外科领域,手术机器人设备目前仍处于研发阶段。已有的模型实验显示,手术机器人能够根据术前手术规划准确完成上颌骨截骨和颏成形截骨,并具备良好的准确性和可行性[33-34]。此外,飞秒激光消融技术的研发也有助于机器人辅助截骨手术的进一步临床推广与应用[35]。通过与手术导航技术相结合,正颌手术机器人已在模型实验中成功地实现了上颌骨截骨和骨块再定位[36]。在进一步的临床应用中,手术机器人顺利地完成了上颌骨截骨及颏成形截骨[37-38]。相信在不久的将来,机器人辅助手术能够进一步应用于临床实践中。
2 精准正颌外科体系的临床应用
随着数字外科、虚拟手术规划和3D 打印等技术的发展与成熟,我们也逐步完善了精准正颌外科技术体系,并将其推广应用于更多颌骨畸形的矫正治疗中,包括复杂颏部畸形[39-42]、第一二鳃弓综合征继发颌骨畸形[43]以及髁突肿瘤继发严重偏颌畸形等[44]。
以下将通过一个典型病例来介绍个体化内固定系统在临床中的应用。患者因“骨性Ⅲ类错畸形”前来就诊。在完善术前正畸治疗后,进行三维测量提示患者存在上颌骨矢状向及垂直向发育不足,而下颌骨在矢状向和横向上发育过度,同时伴有颏部发育不足。根据患者的情况,手术方案包括上颌LeFortⅠ型截骨(前移、下降)、下颌矢状劈开截骨(后退)、下颌正中截骨(缩窄下牙弓)以及同期进行颏成形手术。由于下颌骨同时涉及矢状劈开截骨、正中截骨以及颏成形等多个手术步骤,手术复杂度较高。传统的手术板或手术导板无法满足同期完成多个手术步骤和精准、微创治疗的需求。因此,针对该病例,我们应用了3D 打印的个体化内固定系统来辅助完成手术。
2.1 步骤一:根据手术方案完成个体化内固定系统的设计与制作
完成虚拟手术规划后,根据手术方案使用反求法完成个体化内固定系统的设计与制作。首先,针对上颌窦气化程度高、上颌骨骨壁较薄的患者,采取阈值调整、补洞等方法使上颌骨前壁骨质完整可见。其次,重建牙根、神经等重要解剖结构,并对截骨线进行调整。根据患者虚拟手术规划方案以及术后的颌骨位置,设计个体化接骨板。在设计钉孔位置时,确保钉孔直径为2.2 mm,并避免损伤重要解剖结构。随后,在软件中将骨块恢复到原始位置并保持钉道随动以设计个体化截骨导板。此时,共用同一套钉孔的位置能够作为骨性标志点用于截骨导板的设计。截骨导板根据颌骨的解剖形态和上述钉孔的位置设计为厚0.8 mm,并偏移骨面约0.1 mm,以确保术中顺利就位。设计完成后,使用3D 打印技术制作,以备手术使用。
2.2 步骤二:使用个体化上颌骨截骨导板辅助完成上颌骨截骨
暴露上颌骨骨面并安置好截骨导板后,利用截骨导板上的钉道引导在上颌骨表面制备钉孔,并通过钛钉将上颌骨截骨导板稳定地固定于上颌骨骨面。此时,术者可依照截骨导板的截骨槽进行截骨和去骨。去除截骨导板,并按照截骨线继续彻底完成截骨(图5)。
2.3 步骤三:使用上颌骨个体化接骨板完成上颌骨的再定位与固定
截骨导板与个体化接骨板共用一套钉孔,通过旋转及移动上颌骨骨块,将骨面中原有的钉孔与个体化接骨板上的钉道依次匹配并用螺钉进行固定,可使上颌骨准确地引导至设计的位置并完成固定(图5)。此时,通过中间板可验证上颌骨固定位置的准确性。
2.4 步骤四:使用3D 打印手术导板辅助完成下颌矢状劈开截骨术
将牙支持式的矢状劈开手术导板固定于下颌体部表面。导板表面截骨槽之间的距离即为所需去除的下颌骨骨段。使用铅笔在截骨槽间进行标记后,去除手术导板完成下颌矢状劈开截骨术,并按导板预设的距离而完成去骨。残留于下颌骨表面用于固定手术导板的钉孔将用于后续下颌骨的固定中,通过钉道转移的方法,保证下颌骨位置的准确定位(图6)。
2.5 步骤五:使用个体化下颌骨截骨导板辅助完成下颌骨正中截骨及颏成形截骨
在完整暴露颏部骨面并成功安置截骨导板后,在其钉道引导下,在骨表面上制备钉孔,并通过钛钉将截骨导板固定于下颌骨面。在导板的引导下,术者可准确地完成截骨和去骨并完全离断双侧下颌骨及颏部骨块(图7A、B)。
2.6 步骤六:使用下颌骨个体化接骨板完成下颌骨各骨块位置的定位和固定
当双侧矢状劈开截骨术、下颌骨正中截骨及颏成形截骨依次完成后,可发现下颌骨完全游离为5个骨块。此时骨面上遗留下的固定截骨导板的钉孔,可作为定位下颌骨位置的骨性标志点,并将其用于固定下颌骨个体化接骨板。术者通过旋转和移动游离的下颌骨骨段,并将骨面上原有的钉孔与个体化接骨板上的钉道相匹配并用螺钉进行固定。此时下颌骨各骨块便自动地引导至手术方案所设计的空间位置,完成固定,术中无须使用板,也无须进行颌间结扎及钛板的弯制(图7C、D)。
通过该方法不仅将手术方案完整的转移至术中实现,还简化了手术步骤,获得了较高的手术精度和较好的手术效果。
3 结语与展望
数字化外科、3D打印、AR等技术的迅猛发展和广泛应用,为“精准正颌外科”的实现提供了基础和保障。“精准正颌外科”的治疗流程包括:1)利用激光牙模扫描、计算机断层扫描、口扫、3DMD 面部三维扫描等实现精准数据获取;2)基于多学科讨论的精准治疗方案制定;3)通过计算机辅助虚拟手术规划实现精准手术方案设计及术后效果预测;4)借助3D 打印手术导板、3D 打印PSI 和导航系统等工具实现精准正颌手术实施;5)结合术后CT 重建、3DMD 面部三维扫描等方式实现精准术后评估及随访。“精准正颌外科”涵盖了疾病评估、临床决策、手术规划、手术操作、围手术期管理和术后随访评估等外科治疗的整个过程,与最初的“精准外科”理念一脉相承[1],最终实现精确评估畸形程度以制定治疗方案、最大限度纠正面部畸形、最大限度减轻手术创伤反应三大策略。然而,由于“精准正颌外科”体系涉及设计、制造和使用等多个环节,每个环节的误差都可能对最终的手术精度产生影响。而所有环节的误差叠加最终也将导致治疗效果偏离初始预期。因此,对于“精准正颌外科”治疗流程的每一个细节都应给予高度重视,以确保最终获得良好的治疗效果。
而随着隐形正畸、数字化正畸技术的进一步普及和应用,正畸医生在牙齿移动方向的掌控和正畸目标位的预测方面变得更加精准。通过正颌正畸联合参与制定治疗方案,借助精准正颌外科手术设计、精准颌骨定位体系以及数字化正畸设计等手段实现“精准正颌正畸联合治疗”[45],已成为未来正颌正畸治疗的新趋势。这一新模式将最终实现个性化、精准化的正颌正畸治疗,达到“快-准-美”的治疗效果,最终推动基于正颌外科精准矫正各类牙颌面畸形的“Ortho+X”中国治疗模式的发展。
利益冲突声明:作者声明本文无利益冲突。

