腹腔镜、胆道镜、胃镜三镜联合治疗胆囊结石伴胆总管结石的疗效分析
马亮亮,沈建伟,张春艳,王柏清,于春洋,张卫国,邵志江
胆总管结石是临床常见的肝胆疾病,病因复杂,多为继发性,由胆囊或肝管结石进入胆总管。有统计显示,5%~15%的胆囊结石会出现合并胆总管结石[1]。胆总管结石的临床特点为胆道梗阻所致的腹痛、寒战高热、黄疽(Charcot 三联征),严重者还会出现休克、神经中枢系统受抑制表现(Reynolds 五联症),需及时解除胆道梗阻、取出结石、通畅引流,否则会进一步引起肝损害、胆源性胰腺炎等[2-3]。随着微创外科技术的快速发展,胆总管结石的外科治疗也发生着变化,由传统开腹手术过渡到微创治疗时代。内镜下Oddi 括约肌切开取石联合腹腔镜胆囊切除术,避免了二次手术,并且保留了十二指肠乳头功能,目前较为流行。腹腔镜胆总管探查术(LCBDE)有多种方式[4-5]:一种是经胆囊管探查胆总管,不切开胆总管,但该方式受结石大小、胆囊管粗细、胆道解剖和手术设备的限制;另一种是切开胆总管探查胆道T 管引流,但带T 管时间长,消化液流失,内环境紊乱,不利于患者快速康复。还有一种是胆囊管胆总管汇入部微切开探查胆道加一期缝合,有时因乳头功能不良,不能有效引流胆汁,导致胆道压力过大,发生胆漏、胆汁性腹膜炎,或胆汁淤滞入血,导致肝损害、肝衰竭。张铃福等[6]曾报道腹腔镜下经胆囊管胆管引流联合胆总管探查取石术(C 管技术)治疗复杂胆管结石18 例患者,采用传统C 管技术及改良C 管技术均能达到治疗效果。由于我院患者入院时已伴胆囊炎,胆囊管壁炎性水肿,C管技术难以实现。本课题组采取腹腔镜下胆总管切开+胆道镜探查取石+胃镜下BD 管引流,可确保胆道引流通畅、胆管一期缝合安全,也避免了Oddi 括约肌切开后影响其功能及经胆囊管探查胆道困难等情况,还不用长期带管,符合加速康复外科(ERAS)原则。本文回顾性分析137 例胆囊结石合并胆总管结石患者的临床资料,比较不同术式的效果,报告如下。
1 资料与方法
1.1 一般资料 回顾性分析2019 年1 月—2021年12 月天津市第五中心医院普外科诊治的137 例胆囊结石合并胆总管结石患者的临床资料。纳入标准:1)胆囊结石伴肝外胆管结石,胆总管直径≥8 mm;2)无胆道畸形及胆胰合流异常;3)无手术禁忌证。排除标准:恶性肿瘤和/或自身免疫系统疾病者;肝内胆管结石者;胆囊坏疽或穿孔者;既往消化道重建,消化内镜无法到达十二指肠乳头者;严重内科疾病者(顽固性高血压、心梗、脑梗、脑出血等);解剖原因或生理原因中转开腹者;非医学因素终止治疗者。患者胆囊结石合并胆总管结石诊断明确,有肝胆胰脾彩超、腹部CT、磁共振胰胆管成像(MRCP)支持;胆总管直径≥8 mm。按胆管探查取石手术方式不同进行分组:观察组(49 例):腹腔镜下胆囊切除+胆总管切开、胆道镜探查取石+胃镜下BD 管引流+胆管一期缝合;对照1 组(38例):腹腔镜下胆囊切除+胆总管切开胆道镜探查取石+T 管引流;对照2 组(50 例):经内镜逆行性胰胆管造影术(ERCP)胆道取石+腹腔镜胆囊切除术(LC)。
1.2 治疗方法 观察组和对照1 组采用腹腔镜四孔法切除胆囊。观察组:在距十二指肠1 cm 以上部位切开胆总管1 cm,根据结石大小适当延口,胆道镜探查、取石网篮取石,当结石嵌顿或结石较硬时,先行液电或钬激光碎石,尽量减少对乳头的机械性刺激。取净结石后,胆道镜直视下将斑马导丝经十二指肠乳头送入肠腔,胃镜套取导丝后将其从口引出体外,再沿斑马导丝导入BD 管,将BD 管头端送到肝总管(BD 管可选择直头或者弯头,根据胆道情况决定),拔出导丝。用4-0 可吸收缝线间断缝合胆总管切口(或用倒刺线连续缝合)。BD 管口端行口鼻交换后固定。文氏孔置乳胶引流管一根引出体外,引流腹腔渗液的同时观察术后有无胆漏。对照1组:在十二指肠上方切开胆总管前壁1.0~1.5 cm,胆道镜下取石网篮和/或取石球囊取净结石,选择合适口径的T 型管置入,用4-0 可吸收线间断缝合关闭切口,T 管远端引出体外并固定,文氏孔留置引流管,用来引流及观察引流液性质。对照2 组:ERCP手术时,如果出现插管困难、结石较大或结石嵌顿、导丝不能送入或取石失败需更改手术方式。如果结石较大需先行碎石后再取石。黏稠的造影剂、稠厚的脓性胆汁、残留的碎小结石、胆道出血后凝集成血凝块、管壁炎性水肿、乳头水肿都会影响胆汁引流,故ERCP 术后常规留置鼻胆管来引流减压,也是LC 手术时的重要标志,术后根据生化指标择期拔除。由于操作对胰管刺激或导丝误入胰管都可出现反应性胰腺炎、血尿淀粉酶升高,故待胰腺炎控制后方可行LC 术。行乳头括约肌切开术时有发生肠穿孔风险,需术后密切观察腹部情况。如有结石残留需二次取石后再行LC 手术,也有窗口期胆囊结石排入胆管,LC 术后再行ERCP。LC 术常采用三孔法,如果炎症较重、腹腔黏连则采用四孔法,腹腔炎性渗出较多时用文氏孔留置乳胶引流管引流。
1.3 术后处理 观察组:观察BD 管和腹腔引流管引流情况,术后第2 天开始冲洗BD 管,术后第3 天经BD 管行胆道造影,观察有无残余结石及胆道情况。术后4~5 d 拔除引流管,术后6~7 d 出院。
对照1 组:观察T 管和腹腔引流管的引流情况。术后3~5 d 拔除腹腔引流管,术后1 周经T 管行胆道造影,评估胆道情况后带管出院。术后8 周返院拔T 管,拔管前常规胆道造影,如发现残余结石,拔T 管后沿窦道用胆道镜再次取石。有3 例患者拔除T 管后窦道断裂,其中1 例窦道系部分断裂,沿窦道顺入更细的引流管引流4 周后顺利拔管,有2 例窦道完全断裂行二次手术,腹腔镜下关闭窦道近端,冲洗腹腔,文氏孔、盆腔留置引流管,术后3 d 拔管,术后5 d 出院。
对照2 组:ERCP 术后观察BD 管引流情况,术后第1 天开始,盐水冲洗BD 管,避免其堵塞。第2 天BD管造影,如有残余结石,需再次取石,如胆道通畅,择期行LC 术。LC 术后继续观察BD 管及腹腔引流管引流情况,术后第3 天经BD 管造影,如有残余结石再次ERCP 取石,如无结石,待黏稠的造影剂排净后依次拔除BD 管及腹腔引流管(其中有4 例患者ERCP 术后,BD 管脱出,引流出肠液,肠液内含胆汁,确定乳头切开充分,胆汁引流通畅,观察肠液颜色,2 d 后给予脱位的BD 管拔除,根据血生化指标择期行LC 术)。
1.4 观察指标 手术时间(如有多次手术,则统计手术时间总和)、术中出血量、术后引流管拔管时间、住院时间、住院费用、单次结石取尽情况、术后并发症等情况。
1.5 统计学分析 用SPSS 27.0 软件进行统计学分析,计量资料采用均值±标准差(±s)表示;多组比较采用方差分析,组间两两比较采用LSD-t检验;分类变量采用n(%)表示,组间比较采用卡方检验。P<0.05 为差异有统计学意义。
2 结果
2.1 临床资料 三组患者性别、年龄、胆总管结石直径、胆总管最大直径及术前实验室检查指标,差异无统计学意义,见表1。
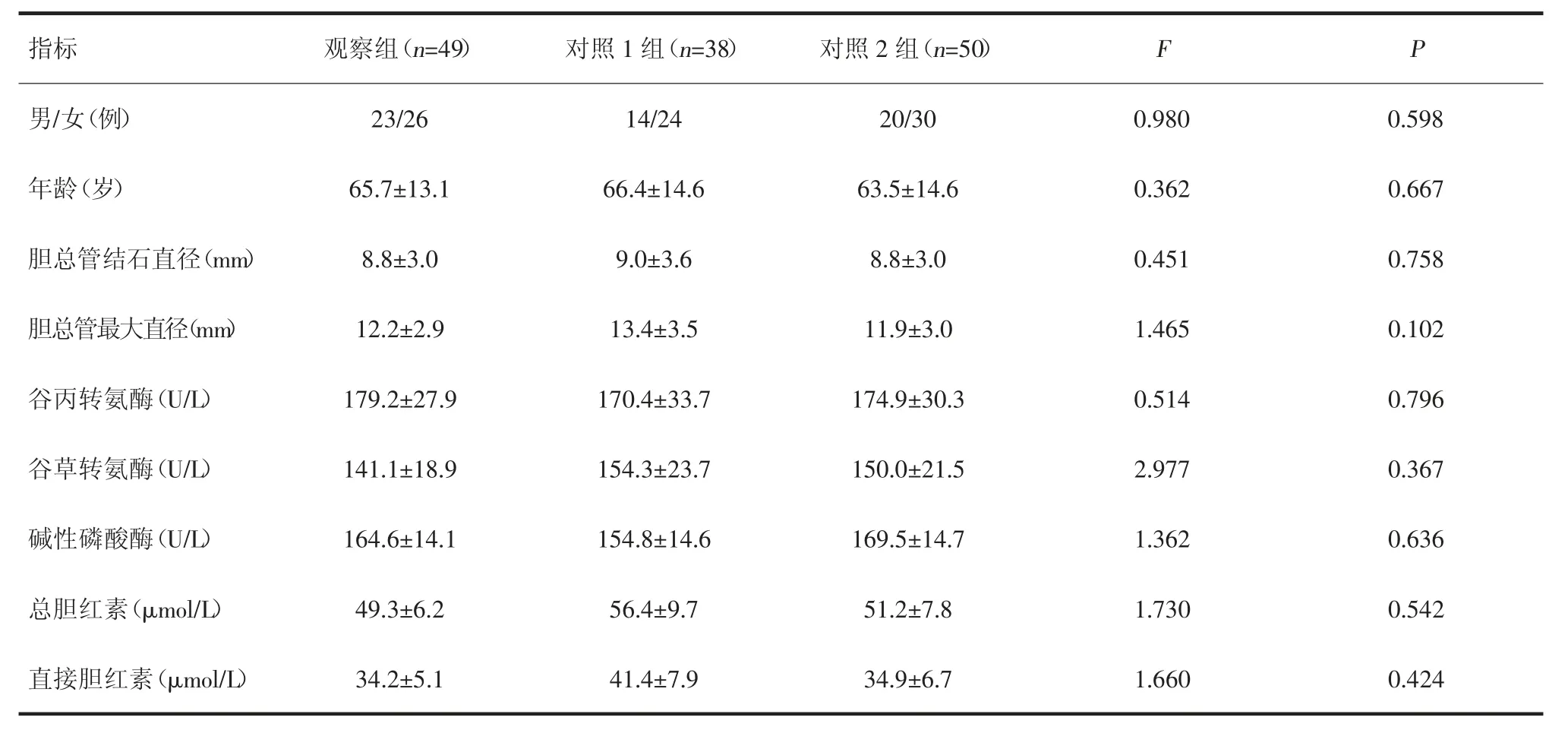
表1 三组患者一般资料比较
2.2 手术相关指标 三组在手术时间、术中出血量、术后腹引管拔管时间方面,无统计学差异(P>0.05);观察组住院时间、住院费用均低于对照组,差异有统计学意义(P<0.05)。三组单次结石取尽率差异无统计学意义(表2)。

表2 三组手术相关指标比较
2.3 术后并发症情况及治疗方案 观察组并发症发生率低于对照组,差异有统计学意义(P<0.05,表3)。术后腹腔感染给予抗感染治疗后好转。乳头功能差,BD 管堵塞出现胆漏,给予BD 管疏通后好转。反应性胰腺炎,给予抑酶、解痉治疗后好转。胆囊感染重、长期饮酒、肝硬化、手术创面渗血,给予凝血酶及血浆输注,保守治疗好转。T 管打折、胆管缝合口胆漏、调整T 管后好转。胆道愈合不良出现胆瘘,腹腔充分引流1 周后胆瘘愈合。腹腔感染重,出现麻痹性肠梗阻,保守治疗后好转。T 管拔管窦道断裂,1 例保守治疗,2 例再次手术。乳头切开后出血,术中止血夹夹闭。手术创面渗血,止血治疗好转。三组患者并发症对机体均无远期影响。

表3 三组患者术后并发症发生情况比较(n)
3 讨论
以往治疗胆总管结石多采用开腹胆总管探查+T 管引流法,创伤大、恢复时间长。随着微创技术的不断进步和发展,开腹手术逐渐被取代。早期微创术依然选择胆总管T 管引流,带管时间长,还有拔管后窦道断裂的风险[8]。ERCP 技术虽然微创,但选择性插管失败率较高,对于较大、较硬的结石,据统计有4%~18%需二次手术方能取净结石,有5%~10%伴有穿孔、出血、反应性胰腺炎、胆道逆行感染等并发症[7-8]。该术式破坏了Oddi 括约肌结构,可能是术后结石复发率高的重要原因。另外,医患暴露在X 线下对其身体也是一种伤害,取石失败还会增加患者的住院费用。术后腹腔局部水肿、渗出,增加了LC 手术的难度,中转开腹较单纯LC 者明显增加[9]。胆囊结石还可能再次进入胆管,治疗周期长。LC+LCBDE 操作视野清晰,留置“T”管,术后可经窦道再次取石,但需注意如下风险[10-11]:1)胆管周围血运破坏,T 管压迫十二指肠壁和胆管壁,导致管壁缺血、坏死,发生胆漏及胆管狭窄的风险增加;2)T 管刺激引起管壁慢性炎症,容易再次产生结石;3)T 管脱管、引流管口感染等情况发生;4)治疗周期长、花费大;5)拔管时窦道断裂风险。经胆囊管胆管探查需具备以下条件[12]:1)胆囊管管腔足够粗、长度短、无扭曲;2)结石小;3)结石位于胆总管下端。因胆囊管直径、螺旋瓣、汇合角度及大结石难以取出或残留等情况导致手术成功率低。汇入部微切开,由于对胆管的血运影响小,管腔相对膨大,一期缝合基本不会造成胆总管狭窄。Pan 等[13]认为胆管一期缝合,如果Oddi 氏括约肌痉挛、水肿,胆汁淤积,胆道内高压,容易发生胆瘘或胆管缺血。本研究发现腹腔镜、胆道镜、胃镜三镜联合可以发挥不同技术的优势、彼此互补。胃镜操作较十二指肠镜简单,对于初学者容易掌握,检查费也低。由于BD 管引流减压,降低了胆管一期缝合后的胆漏风险,术后进行胆道内冲洗还能改善胆管内炎症、降低腹腔感染风险,同时也能经此造影评估胆道情况[14-15]。
综上所述,该术式具有手术成功率高、创伤小、恢复快,住院时间短、治疗费用少,单次结石取尽率高、手术并发症少、结石复发率小等优势。具有广阔的临床应用前景,值得在临床上推广和使用。

