骨性Ⅰ类与骨性Ⅲ类上颌腭侧错位侧切牙牙槽骨形态及冠根形态的CBCT研究
余岭 司超 许竞予 叶素荣 叶子桐 唐倩 杨陆一
上颌侧切牙腭侧错位在牙列拥挤患者中较为常见,以往研究认为牙列拥挤、牙齿比例不调、创伤、乳牙滞留、多生牙及牙齿倾斜等都会导致上颌侧切牙发生腭侧错位[1-2]。已有研究表明骨性Ⅰ类患者上颌腭侧错位侧切牙牙根偏向唇侧且牙槽骨菲薄[3],而临床中骨性Ⅲ类上颌侧切牙腭侧错位发生率也较高[4],目前缺乏骨性Ⅰ类与骨性Ⅲ类腭侧错位的上颌侧切牙牙槽骨形态及冠根形态差异的研究。本研究基于CBCT对骨性Ⅰ类和骨性Ⅲ类上颌侧切牙腭侧错位的牙根唇腭侧牙槽骨厚度、冠长、根长、冠根比及冠根角(crown-root angle,CRA)进行比较,探讨骨性Ⅰ类与骨性Ⅲ类上颌腭侧错位侧切牙牙槽骨形态及冠根形态的差异,为正畸治疗过程中该类牙齿移动设计提供依据。
1 资料及方法
1.1 基本资料
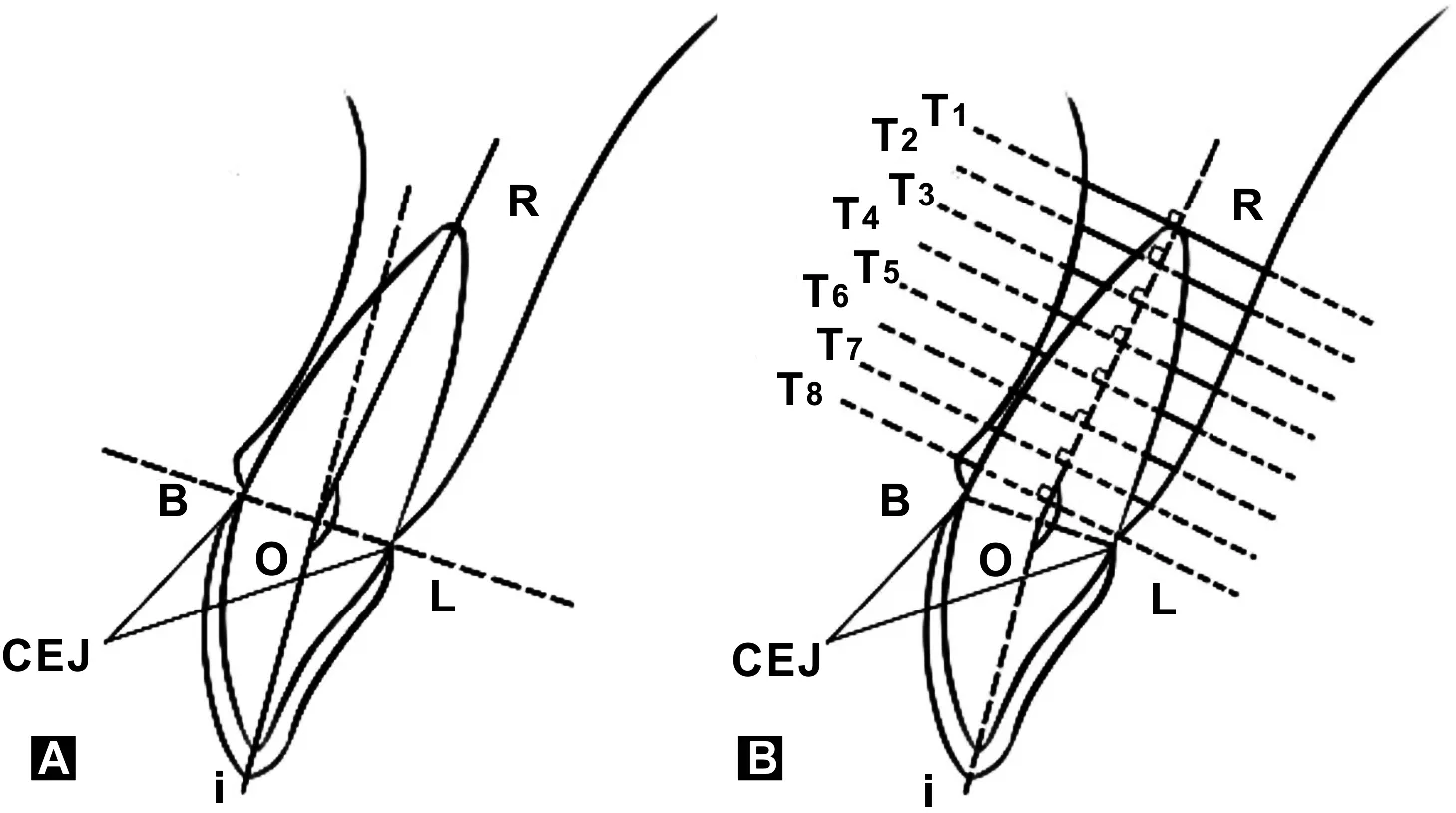
纳入2019 年4 月~2022 年4 月间在正畸科就诊的存在上颌腭侧错位侧切牙并形成个别牙反的100例患者的CBCT,其中骨性Ⅰ类50例(0≤ANB≤4°,男性:-3.6 mm 1.2.1 CBCT的拍摄 受试者坐位,平静呼吸,用头颅固定装置使眶耳平面与地平面平行,正中矢状面与CBCT机长轴一致,咬合为牙尖交错位。采用CBCT机扫描(HiRes3D,北京朗视),拍摄参数为电压100 kV,电流4 mA,视野大小16 cm×15 cm,体素0.25 mm,扫描时间15 s,扫描范围为眶上缘至下颌体下缘。 1.2.2 图像的处理 将Dicom数据导入三维图像分析软件(11.0, Dolphin Imaging, &Management Solutions公司,USA)生成头颅侧位片,进行头影测量并筛选出符合条件的患者100 例,分为骨性Ⅰ类50 例和骨性Ⅲ类50 例。 1.2.3 测量方法将锥形束CBCT数据经SmartV2图像处理系统三维重建,调整三维坐标系,获取上颌侧切牙牙颈部的各平面满足以下条件(图1):横断面(图1A):调整截面获取上颌侧切牙最大唇舌向截面,使得冠状线(绿色)平分牙颈部唇舌向且矢状线(红色)平分近远中径;冠状面(图1B):调整矢状线(红色)通过根尖及切缘中点;矢状面(图1C):调整到最大矢状界面,调整冠状线(绿色),直到其穿过根尖和唇侧舌侧釉牙骨质界连线的中点。使用SmartV2软件在受测牙的矢状面上进行测量(图2)。所有测量结果由两名检查者测量,测量3 次,每次测量间隔2 周, 3 次测量的平均值作为最终测量值。 图2 测量标志点及测量项目Fig 2 Survey landmarks and survey items 1.2.4 测量项目测量标志点 如图2A, CEJ表示唇侧或舌侧牙釉质交界处。i点为上颌侧切牙切缘点,R点为根尖。B点为唇侧牙釉质交界点,L点为舌侧牙釉质交界点,O点为B点与L点之间的中点。线段iO代表牙冠的长轴,RO代表牙根的长轴。作RO的垂直线,为准确描述牙根位置及牙槽骨厚度变化趋势,将RO平分为8等分[3],自根尖点标记为T1-T8(图2B)。测量项目:如图2B,冠长:iO,根长:RO,冠根比:定义为iO与RO的比值,冠根角:iO与RO所夹之钝角,若RO位于iO的延长线唇侧则冠根角为大于180°的角。测量T1-T8界面上唇侧牙槽骨到牙根唇侧面的线段距离为唇侧牙槽骨厚度,腭侧牙槽骨到牙根腭侧面的线段距离为腭侧牙槽厚度。 图3为实际截面测量项目示意图。 图3 矢状面测量项目示意图Fig 3 Schematic diagram of sagittal measurement items 骨性Ⅲ类患者ANB角、Wits值均小于骨性Ⅰ类患者(P<0.01),两组在年龄与性别方面无统计学差异(P>0.05)(表1)。 表1 两组患者基本资料Tab 1 General data of the 2 groups of patients mm) (1)骨性Ⅰ类患者T1-T5界面牙根明显偏唇侧,骨性Ⅲ类T1-T6界面牙根明显偏唇侧,有显著统计学差异(P<0.01);(2)骨性Ⅰ类患者T2-T4、T8界面唇侧牙槽骨厚度小于1 mm,而骨性Ⅲ类T4-T6、T8平面唇侧牙槽骨厚度小于1 mm;(3)骨性Ⅰ类与骨性Ⅲ类患者腭侧牙槽骨厚度自T8-T1即牙槽嵴顶向牙根尖方向逐渐增厚(P<0.01);(4)在T1-T3界面骨性Ⅲ类患者唇侧牙槽骨厚度明显大于骨性Ⅰ类,在T5-T6界面骨性Ⅲ类唇侧牙槽骨厚度明显小于骨性Ⅰ类(P<0.01), T4、 T7、 T8唇侧及各界面腭侧牙槽骨厚度均无统计学意义(P>0.05)(表2)。 表2 骨性Ⅰ类与骨性Ⅲ类腭侧错位上颌侧切牙牙槽骨厚度对比结果Tab 2 Comparison of alveolar bone thickness of maxillary lateral incisors with palatal malposition between skeletal class Ⅰ and class Ⅲ mm) 骨性Ⅲ类患者冠根角明显小于骨性Ⅰ类(P<0.01),其余无统计学差异(P>0.05)(表3)。 表3 骨性Ⅰ类与骨性Ⅲ类冠根形态对比结果Tab 3 Comparison of the crown-root morphology of maxillary lateral incisors with palatal malposition between skeletal class Ⅰ and class Ⅲ mm) (1)骨性Ⅰ类患者根尖区总厚度、T1、T2、T8唇侧及T6腭侧牙槽骨厚度均与冠根角呈负相关(r<-0.3,P<0.05);(2)骨性Ⅲ类患者根尖部总厚度、T1、T8唇侧牙槽骨厚度均与冠根角呈负相关(r<-0.3,P<0.05)(表4)。 前牙冠根成角可能会影响前牙牙齿移动方向、托槽放置与转矩表达等[14]。同时牙齿冠长和根长决定了在正畸治疗过程中可以传递的正畸力,且与牙齿的运动模式有关[15-16]。因此,正畸医生在临床诊疗时对牙齿冠根形态的评估是非常必要的。目前关于切牙冠根成角的形成机制仍具有争议。有学者认为遗传因素是影响冠根形态的重要因素[17],而有学者认为冠根形态主要与下唇等软组织形态有关[18]。也有学者推测在前牙关系初步建立时,沿切牙长轴传导的咬合力不足以抵抗牙齿萌出,也不能平衡颌面肌群的作用,使牙冠和牙根形成角度[11,19]。本研究发现骨性Ⅰ类与骨性Ⅲ类患者根尖区总厚度及T1唇侧牙槽骨厚度都与冠根角呈负相关。因此推测在上颌侧切牙萌出形成腭侧错位时,牙根因根尖1/3未矿化[20],仍按照萌出前牙齿矿化的方向生长,同时受到唇侧骨壁的阻力而偏向腭侧生长,从而形成冠根成角。而上颌侧切牙腭侧错位易使罹患下颌功能性移位及TMJ紊乱[21-22]等的概率增加,这提醒早期纠正腭侧错位的上颌侧切牙,有利于形成正常牙根形态及维护颞下颌关节健康。 牙齿移动类型是正畸力与力偶矩综合作用的结果。单根牙倾斜移动一般是以牙根中1/3与根尖1/3交界处为支点,牙冠和牙根朝相反方向移动[23]。临床操作中,医生常将腭侧错位的上颌侧切牙托槽旋转180°,使托槽表达负转矩将牙根做唇向控根移动[4]。而本研究证实,骨性Ⅰ类与骨性Ⅲ类腭侧错位的上颌侧切牙的根尖1/3牙根位置均相对偏向唇侧,且存在一些区域唇侧牙槽骨厚度小于1 mm或已出现骨开窗,若此时仍采用倒粘托槽使牙根表达负转矩,根部唇侧牙槽骨发生骨开窗、骨开裂及牙根吸收的概率会大大增加。本研究同时发现骨性Ⅰ类与骨性Ⅲ类腭侧错位的上颌侧切牙牙根颈1/3以上腭侧牙槽骨较厚,且自牙槽嵴向根尖方向呈递增趋势,因此牙根向腭侧有足够的移动空间。故临床中针对此类牙齿宜使用轻力,优先选择倾斜移动,不宜直接倒粘托槽或使牙根做过度的唇向控根移动。1.2 研究方法

1.3 统计学分析
2 结 果
2.1 患者基本资料

2.2 骨性Ⅰ类与骨性Ⅲ类各界面牙槽骨厚度对比

2.3 骨性Ⅰ类与骨性Ⅲ类冠根形态对比

2.4 骨性Ⅰ类及骨性Ⅲ类冠根形态与牙槽骨形态相关性分析
3 讨 论

