老年痴呆下肢骨折患者行髓内固定术治疗的临床效果
宋 阳 冷 辉 张海军 赵 磊 赵雪晴(通信作者)
( 赤峰市医院, 内蒙古 赤峰 024000 )
老年痴呆临床中又被称之为阿尔茨海默氏症,属于典型的神经系统退行性疾病之一,易发生于脑血管疾病患者中,以反应迟钝、记忆力减退为主要临床表现,严重损害患者生活质量。 随着我国老龄化趋势严重,该疾病发病率逐年呈上升趋势[1]。 随着老年痴呆患者病情的持续发展,则会导致丧失生活自理能力,给患者家庭和社会造成了巨大负担。 对于老年痴呆患者而言,日常生活中极易受到疾病的影响而发生摔倒或从高处跌落,继而导致下肢骨折的情况发生。 就下肢骨折而言,属于常见的骨科疾病之一,其治疗过程中需要进行骨牵引,以达到复位和固定的目的。 然而,在下肢骨折骨牵引患者的治疗过程中,容易出现各种并发症,如压疮、深静脉血栓、泌尿系统感染等,严重影响患者的康复效果和生活质量。 具体而言,股骨粗隆间骨折属于常见下肢骨折类型,且受我国老年化问题日益严重,老年痴呆发生率日益增高和人们生活水平日益提升的影响,致使股骨粗隆间骨折的发生率呈现出逐年上升的发展趋势[2]。 人体中,股骨属于重要部位,连接着躯干和身体,在股骨发生骨折时,不仅会产生十分剧烈的疼痛症状,而且会影响患者的正常活动。 相较于青壮年人群,老年痴呆患者普遍存在骨质疏松问题,同时由于矿物质持续流失,因而导致老年股骨粗隆间骨折的治疗效果和术后愈合情况差于青壮年股骨粗隆间骨折患者。 由此可见,积极探究良好的治疗措施具有十分重要的价值。 目前,手术为治疗下肢股骨粗隆间骨折的主要方法,手术方式可分为多种,因此选择更为高效安全的手术方式则具有十分重要的价值,利于预后改善。 在各类手术方式中,髓内固定术属于一种以股骨近端髓内钉系统为基础予以改良的新型骨折近端内固定系统,不仅可让骨骼把持力提升,而且对骨折内固定整体稳定性具有提升作用。鉴于此,本研究采取随机对照法对我院2021 年1 月—2022 年12 月60 例老年痴呆下肢骨折(骨粗隆间骨折)患者进行研究,分析了髓内固定术治疗的临床效果以及对出血量的影响。 现报告如下。
1 临床资料
1.1 一般资料
选择本院2021 年1 月—2022 年12 月收治的老年痴呆下肢骨折(股骨粗隆间骨折)患者60 例,分组方法选择随机数字表法,可分为对照组30 例和观察组30 例。 观察组(30 例):女9 例,男21 例;年龄最小不低于61 岁,年龄最大不超过77 岁,平均年龄为(67.52 ±2.52)岁;受伤原因:意外跌倒、车祸、高空跌落分别有10、10、10 例;对照组(30 例):女10 例,男20 例;年龄最小不低于62 岁,年龄最大不超过79 岁,平均年龄为(67.59 ±2.59)岁;受伤原因:意外跌倒、车祸、高空跌落分别有12、12、6 例。 2 组资料可比(P>0.05)。 本研究通过本院医学伦理委员会批准。 (1)纳入标准:研究对象确诊老年痴呆,且经影像学检查均与股骨粗隆间粉碎性骨折诊断标准相符;研究对象身体机能较为完善;研究对象肝肾功能正常;④研究对象无心脑疾病;存在外伤史者;属于闭合性骨折者;具备完整临床资料者;研究对象患者家属知情,配合医护人员。 (2)排除标准:研究对象存在精神症状难以配合者;研究对象处于疾病终末期症患者,比如呼吸衰竭、恶性肿瘤、肾功能衰竭、心功能衰竭等;存在手术禁忌证者,且对本次手术不耐受者;伴有出血性疾病者;长时间卧床者;已经处于意识不清者。
1.2 方法
2 组病人在入院后均接受持续5—7 天的骨牵引治疗,直至患肢肿胀消退且病情稳定后再择期实施手术治疗。 对照组实施锁定加压钢板术治疗。 具体手术方法如下:麻醉方式选择腰硬联合麻醉,应用X线透视确定骨折部位,结合检查结果选择合适的加压钢板,在胫骨前外侧放置钢板,应用钢丝或拉力螺钉规定钢板,此后对切口予以缝合。 观察组实施髓内固定术治疗。 具体手术方法如下:实施持续硬膜外阻滞麻醉,取仰卧位,实施牵引闭合且实施复位处置,在股骨大粗隆上方约5 cm 位置做长度约为3 cm的切口,切开皮肤、皮下组织以及臀筋膜,钝性分离臀中肌,进针点选择股骨大粗隆顶点,插入导针,顺着导针开口近端展开扩髓,将主钉旋入。 在患者股骨颈中下半位置置入螺旋刀片,与上侧方瞄准器相连接,同时利用瞄准器置入保护套筒,同时通过套筒置入股骨颈导针,将螺旋刀片打入预定深度且锁定处理,置入远端锁定螺钉,去除瞄准器和手柄后拧紧尾帽,在透视满意后予以冲洗,同时关闭切口。
1.3 观察指标
观察指标如下:(1)对比2 组病人临床疗效。 临床疗效:显效:患者经治疗后髋关节功能彻底恢复正常,临床症状和体征完全消失,股骨解剖结构正常;有效:患者经治疗后髋关节功能改善,疼痛缓解,行走略有不便,但是能够自理生活;无效:患者经治疗后仍然存在较为剧烈的疼痛,甚至存在病情加重的情况。 治疗总有效率为显效率与有效率之和。 (2)对比2 组病人各项手术相关指标。 包括手术时间、术中出血量、下床活动时间、住院时间。 (3)对比2 组病人治疗前和治疗后疼痛程度和髋关节功能。其中疼痛程度采用视觉模拟评分法(visual analogue scale,VAS)进行评价,评分介于0 ~10 分之间,0 分表示无痛,10 分表示剧烈疼痛,评分越高提示疼痛越严重。 髋关节功能采用髋关节功能评分(Harris 评分)评价,总分100 分,评分越高则提示关节功能越好[1]。 (4)对比对照组和观察组病人不良反应发生情况,包括髋外侧疼痛、内固定松动、髋内翻、切口感染,不良反应发生率= 发生例数/总例数×100%。(5)对比2 组病人治疗前和治疗后肿胀程度。 肿胀程度具体指患侧和健康一侧周径之间的差值,并除以周径,从而得到肿胀程度。 (6)对比2 组病人治疗前和治疗后血清炎症指标水平变化情况。 抽取患者空腹肘静脉血5 mL,以3200 转每分钟的速度离心处理10 分钟,离心半径为8 cm,分离上层清液,置于-72 ℃环境中,应用ELISA 法检测肿瘤坏死因子-α(Tumor Necrosis Factor - α,TNF -α)、白细胞介素-1β(Interleukin-1 β ,IL-1β)以及C 反应蛋白(C-reactive protein ,CRP)水平[2]。
1.4 统计学分析
采用Excel 建立数据库,通过SPSS24.0 软件对研究数据进行分析,计量资料以(±s)表示,行t检验;计数资料以(n,%)表示,行χ2检验。 差异性对比结果为P<0.05具有统计学意义。
2 结果
2.1 2 组临床治疗效果比较
观察组治疗总有效率高于对照组,差异显著(P<0.05)。 见表1。
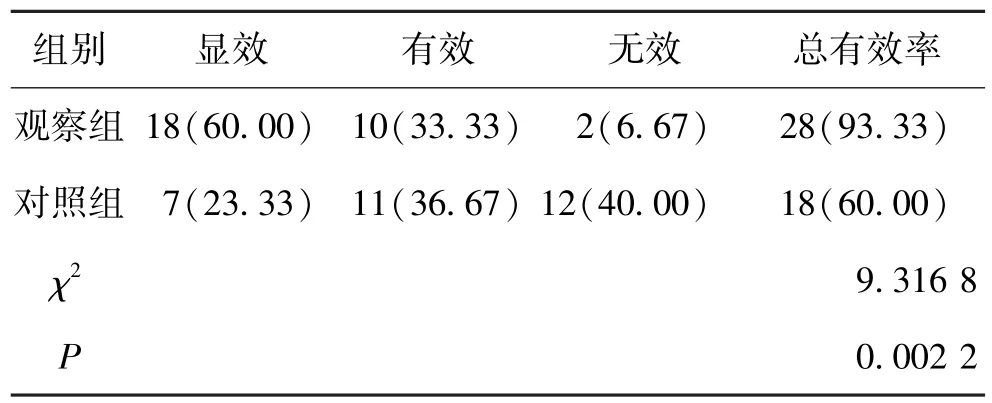
表1 2 组临床治疗效果比较(n,%,n=30)
2.2 2 组各项手术相关指标比较
观察组各项手术相关指标(手术时间、术中出血量、下床活动时间、住院时间)均短于对照组,差异显著(P<0.05)。 见表2。
表2 2 组各项手术相关指标比较(±s)
组别手术时间(min)术中出血量(mL)下床活动时间(d)住院时间(d)观察组(n=30)42.30 ±5.4787.50 ±9.925.75 ±1.0210.18 ±2.26对照组(n=30)61.10 ±8.44153.83 ±16.8310.35 ±2.1517.59 ±3.39 t 10.23818.59710.6119.962 P<0.001<0.001<0.001<0.001
2.3 2 组疼痛程度和髋关节功能评分改善情况比较
治疗前,观察组疼痛程度和髋关节功能评分和对照组比较,差异不明显(P>0.05);治疗后,观察组疼痛程度评分均降低,观察组低于对照组,髋关节功能评分均升高,观察组高于对照组,差异显著(P<0.05)。 见表3。
表3 2 组疼痛程度和髋关节功能评分改善情况比较(±s,分)
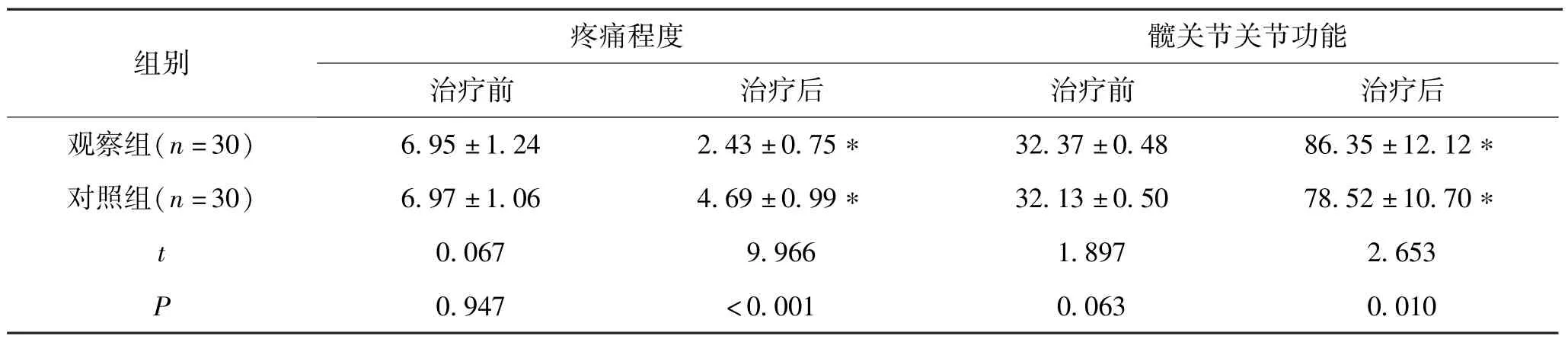
表3 2 组疼痛程度和髋关节功能评分改善情况比较(±s,分)
注:与治疗前比较,*表示P <0.05。
组别疼痛程度髋关节关节功能治疗前治疗后治疗前治疗后观察组(n=30)6.95 ±1.242.43 ±0.75*32.37 ±0.4886.35 ±12.12*对照组(n=30)6.97 ±1.064.69 ±0.99*32.13 ±0.5078.52 ±10.70*t 0.0679.9661.8972.653 P 0.947<0.0010.0630.010
2.4 2 组不良反应率比较
2 组不良反应集中于髋外侧疼痛、内固定松动、髋内翻、切口感染几方面,观察组股骨粗隆间骨折患者总不良反应率为10.00%,低于对照组的36.67%,2 组比较差异明显,具备统计学意义(P<0.05)。 见表4。

表4 2 组不良反应率比较(n,%)
2.5 2 组肿胀度改善情况比较
治疗前2 组患者肿胀度无显著差异,不具备统计学意义(P>0.05),治疗后肿胀度2 组患者均降低,观察组均低于对照组, 具备统计学意义(P<0.05)。 见表5。
表5 2 组肿胀度改善情况比较(±s,°)

表5 2 组肿胀度改善情况比较(±s,°)
注:与同组治疗前比较,*表示P <0.05,具备统计学意义。
组别例数肿胀度治疗前治疗后对照组308.73 ±2.726.93 ±1.85*观察组308.98 ±2.634.60 ±1.35*t 0.3625.572 P 0.719<0.001
2.6 2 组血清炎症指标水平变化情况比较
治疗前2 组患者血清炎症指标水平比较,无显著差异(P>0.05),治疗后2 组患者血清炎症指标水平比较,均低于治疗前,且观察组低于对照组,差异显著(P<0.05)。 见表6。
表6 2 组血清炎症指标水平变化情况比较(±s)

表6 2 组血清炎症指标水平变化情况比较(±s)
注:与同组治疗前比较,*表示P <0.05,具备统计学意义。
组别例数CRP(mg/L)TNF-α(pg/mL)IL-1β(pg/mL)治疗前治疗后治疗前治疗后治疗前治疗后对照组3017.99 ±3.46 10.88 ±2.13* 39.53 ±7.36 26.49 ±5.19* 56.17 ±10.28 38.60 ±6.87*观察组3017.93 ±3.435.91 ±1.69* 39.49 ±7.27 17.87 ±4.22* 56.26 ±10.10 26.71 ±5.07*t 0.06710.0120.0217.0580.0347.627 P 0.947<0.0010.983<0.0010.973<0.001
3 讨论
老年痴呆在神经科中属于常见疾病类型之一,临床症状主要可表现为认知功能障碍、精神异常、行为异常、情感障碍等,并伴随存在多种其他疾病,严重损害了患者的生活状态和生活质量[3]。 临床资料显示,我国老年痴呆患者已经达到600 万之多,且数据仍存在增加趋势。 为提升患者生活质量,需及时针对老年痴呆患者实施有效的治疗等措施[4]。 与此同时,由于老年痴呆患者身体机能持续降低,在发生老年痴呆后易出现记忆力下降、认知功能障碍及生活无法自理现象,甚至导致意外的情况发生,其中下肢骨折在老年痴呆患者中尤为常见[5]。 由于下肢骨折多需长时间处于卧床状态,且患者年龄较大,受其自身免疫力和器官功能处于衰退状态的影响,同时由于手术治疗会导致2 次创伤,且在麻醉和饮食等多个方面因素的影响,会导致年龄较大的下肢骨折患者产生多种并发症,比如血栓、静脉栓塞、感染以及便秘等,继而可能导致患者产生多种负面情绪,对预后效果产生不利影响[6]。 目前,手术为老年痴呆下肢骨折的主要治疗方法,但是受老年患者身体机能减退,同时多数患者并发存在多种基础性疾病,比如呼吸系统疾病、心脑血管疾病,在手术完成后可能产生多种严重并发症,严重降低了患者的手术治疗效果。 换言之,积极治疗并重视老年痴呆下肢骨折患者具有十分重要的价值,老年人不同于青壮年,青壮年恢复快、吸收好等,老年患者身体各项机能大不如从前,因此选择更为有效的临床治疗方法具有十分重要的价值[7]。 此次研究结果提示,观察组股骨粗隆间骨折患者治疗总有效率为93.33%,高于对照组的60.00%;观察组各项手术相关指标(手术时间、术中出血量、下床活动时间、住院时间)均短于对照组,差异显著(P<0.05);治疗后,观察组疼痛程度评分均降低,观察组低于对照组,髋关节功能评分均升高,观察组高于对照组;2 组不良反应集中于髋外侧疼痛、内固定松动、髋内翻、切口感染几方面,观察组股骨粗隆间骨折患者总不良反应率为10.00%,低于对照组的36.67%;治疗后肿胀度2 组患者均降低,观察组均低于对照组;治疗后2 组患者血清炎症指标水平比较,均低于治疗前,且观察组低于对照组。由此可知,于老年痴呆下肢骨折患者中应用髓内固定术治疗的临床效果突出显著,可改善患者疼痛程度和髋关节功能,利于患者病情康复,可保障病人安全,同时可缓解肿胀程度,纠正血清炎症指标水平,利于患者病情康复。 分析原因:锁定加压钢板术虽然可发挥一定治疗效果,但是创伤较大,手术需要较多的骨膜,出血量较大,往往会对局部血运产生影响,对机体康复产生了不利影响[8]。 同时,锁定加压钢板术术后内固定断裂风险较大。 髓内固定术,具体指应用小切口股骨近端防旋髓内钉内固定术,是一种具备多种优点的手术方式,比如手术切口小、出血量少、手术相关操作简单等,同时具备良好的抗旋转和抗内翻效果,从股骨头颈将螺旋刀片置入的情况下可挤压周围骨质,继而可夯实疏松骨质,适用于老年痴呆下肢骨折(股骨粗隆间骨折)患者[9]。 与此同时,髓内固定术可最大程度保护周围骨膜组织和软组织,尽可能缓解对骨折端血运产生的影响,降低手术创伤性,利于机体炎症反应减轻,改善疼痛和肿胀感,利于患者术后愈合[10]。
综上所述,于老年痴呆下肢骨折患者中应用髓内固定术治疗的临床效果突出显著,可改善患者疼痛程度和髋关节功能,利于患者病情康复,可保障病人安全,同时可缓解肿胀程度,纠正血清炎症指标水平,利于患者病情康复,建议广泛应用。

