基于循证理念的精准护理在脑梗死患者中的效果分析
王 洁 丁龙姣 周 梅
宣城市人民医院,安徽 宣城 242000
脑梗死是指由于局部供血动脉血流突然减少或停止,导致供血区缺血、缺氧,引起脑部组织区域坏死,出现偏瘫、失语等神经功能缺损体征和症状[1]。流行病学调查表明,脑梗死是全球第二大死亡原因,也是中国居民致残或死亡的主要原因,中国每年约有150 万脑梗死患者死亡[2]。虽然近年来急性脑梗死危重病人的抢救水平已得到显著提高,但大部分幸存患者均伴不同程度的运动、感觉、言语和认知等功能障碍,给患者造成严重心理负担,影响生活质量[3]。对脑梗死患者实施健康宣教、饮食指导、肢体功能训练等常规护理虽有一定效果,但其是基于传统经验发展总结而来,某些护理措施可能缺乏科学依据,难以判断适当性、科学性和有效性[4],同时存在针对性弱、时间不连贯、模式单一、方法不恰当等一系列问题[5]。基于循证理念的精准护理通过在现有研究依据或指南的基础上精准设定要达到的目标,纳入研究对象后在实施过程中综合考虑临床经验及患者病征、个性化需求等因素,进一步优化干预方案,以保证护理干预的科学性与精准性[6-7]。本研究将其应用于脑梗死患者的康复期护理,观察其对患者神经、认知、肢体等功能恢复的作用。
1 资料与方法
1.1 一般资料选取2019-06—2022-06 宣城市人民医院神经内科收治的脑梗死患者70 例,采用随机数字表法分为常规护理组(n=35)与循证精准护理组(n=35)。纳入标准:(1)符合《中国急性缺血性脑卒中诊治指南2018》[8]诊断标准,经脑MRI 和CT 确诊,临床表现为失语、意识障碍、脑水肿;(2)年龄>18岁;(3)发病至入院时间<72 h;(4)无严重心、肝、肾功能障碍或恶性肿瘤等;(5)首次发病。排除标准:(1)痴呆、认知障碍、精神疾病史者;(2)急性传染病患者;(3)脑肿瘤、癫痫、颅内感染、颅外伤等神经系统疾病患者;(4)患肢>4级偏瘫者;(5)视力、听力障碍或不能配合研究者;(6)预计生存时间不足2 个月者。常规护理组男21 例,女14 例;年龄44~83(67.26±10.86)岁。循证精准护理组男19 例,女16例;年龄41~82(67.43±10.57)岁。2 组一般资料比较差异无统计学意义(P>0.05)。本研究已通过宣城市人民医院医学伦理委员会审核。
1.2 护理方法常规护理组给予常规护理,护士向患者及家属说明疾病的发病机制、治疗方法,遵医嘱使用镇静剂、镇痛药、血管扩张剂等,治疗过程中密切观察其生命体征的变化,一旦出现异常,立即联系医生。
循证精准护理组在常规护理的基础上实施基于循证理念的精准护理:(1)分析脑梗死患者护理干预中存在的问题并寻找来源与研究系统的实证。应用中国期刊网,根据文献所提供资料的有效性、实用性,筛选出与本文有关文献,并通过循证系统评价法分析明显相关危险因素,参考权威危险及临床经验制定精准护理干预措施。(2)精准护理干预实施:①认知干预:通过举办康复相关讲座与患者保持积极有效的沟通,提高患者对疾病的了解。通过显示言语的口型,可以指导患者锻炼口腔和面部肌肉,从而为以后的语言训练奠定基础。②心理护理:由于脑梗死发病较突然,在对身体功能造成损害的同时,还会诱发焦虑、紧张、恐惧等不良情绪,增加治疗的风险和不稳定性。因此,有必要及时评估患者的心理状况,根据评估结果进行有针对性的护理,以缓解甚至消除患者的心理压力,增加其治疗的信心。③肢体康复训练:观察患者肢体功能恢复情况,指导其进行肢体康复训练。引导患者按肩膀—肘部—腕部—手指—臀部—膝盖—脚踝的顺序,逐步训练关节的运动范围。每个关节接受5~10 次训练,上午、下午各1 次。耐心指导患者进行坐姿和站姿之间的平衡训练。④预防跌倒干预:加强对患者及其家属的健康教育,提高其对相关注意事项的认识,同时开展预防技能教育和培训,以帮助预防和应对突发事件。将患者的日常用品放在触手可及的地方,便于使用。加强夜间巡逻,有利于及时发现患者病情变化,及时治疗,减少不良事件的发生。⑤患肢护理:以由远到近的顺序按摩患肢,促进局部血液和淋巴的循环,消除肿胀。当患者的疼痛明显缓解时,指导患者进行手腕、肘部、脚趾、脚踝、臀部、膝盖等关节的运动,时间控制在15 min/次,2 次/d。指导患者从卧位慢慢变为坐位,从15°卧位开始,然后增加10°/d,直到增加到90°。脚跟接触地面后,膝盖保持约15°的屈曲,然后慢慢伸直,但保持屈曲,直到脚趾离开地面。⑥出院指导:患者每周通过电话获得随访,持续监测出院患者病情,电话了解患者肢体的恢复状况,同时告知其按规定服药,提醒其定期到医院复查。
1.3 观察指标
1.3.1 比较2组患者干预前后神经功能及认知功能:采用美国国立卫生研究院卒中量表(National Institute of Health stroke scale,NIHSS)[9]评估神经功能,包括11个项目,如意识水平、凝视、视野、面部表情瘫痪程度、上下肢运动和共济失调等,总分0~42分,评分越高提示神经功能缺损越严重。采用简易智力状态检查量表(mini-mental state examination,MMSE)[10]评估认知功能,评分范围0~30分,分值越低表示认知功能越差。
1.3.2 比较2组患者干预前后运动功能及心理状态:采用简化Fugl-Meyer 运动功能量表(Fugl-Meyer assessment scale,FMAS)[11]评估运动功能,本研究中FMAS 主要评定下肢运动功能,总分0~34 分,分数越高说明下肢运动功能越好。采用非精神科住院患者心理状态评估量表(mental status scale in non-psychiatric setting,MSSNS)[12]评 估 心 理 状 态,MSSNS包括焦虑、抑郁、愤怒、孤独4个维度,共38个条目,评分越高说明心理状态越佳。
1.3.3 出院后不良反应发生率及整体恢复情况:随访3个月,统计2组患者出院后不良反应发生率。采用卒中影响量表(stroke impact scale,SIS)[13]评估患者出院后的整体恢复情况,包括情绪、交流、力气、手功能、移动能力、日常生活能力等项目,分值越高表示恢复越好。
1.4 统计学方法采用SPSS 23.0 处理数据,年龄、NIHSS、MMSE 评分、FMAS 评分等计量资料采用均数±标准差(±s)表示,采用t检验,性别、不良反应发生率等计数资料采用率(%)表示,采用卡方检验,P<0.05表示差异有统计学意义。
2 结果
2.1 2 组患者干预前后NIHSS、MMSE 评分比较干预后2组MMSE评分均升高,且循证精准护理组高于常规护理组,差异均有统计学意义(P<0.05)。见表1。
表1 2组患者干预前后NIHSS、MMSE评分比较 (分,±s)Table 1 Comparison of NIHSS and MMSE scores between the two groups before and after intervention (scores,±s)
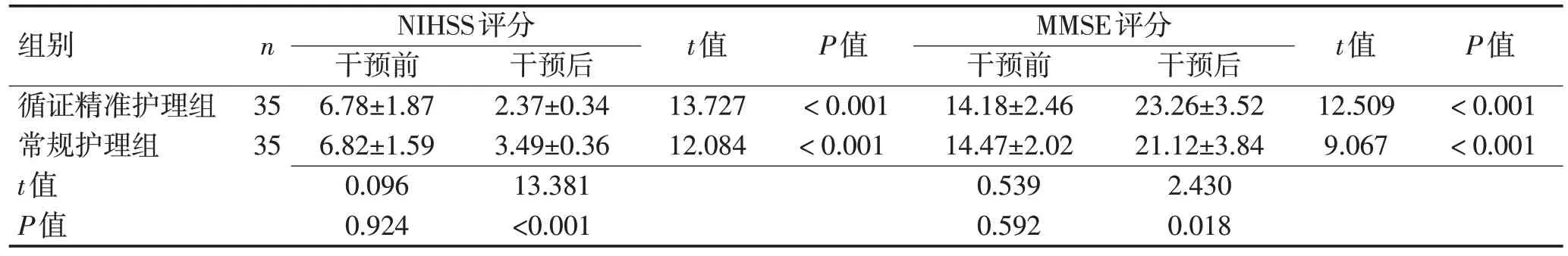
表1 2组患者干预前后NIHSS、MMSE评分比较 (分,±s)Table 1 Comparison of NIHSS and MMSE scores between the two groups before and after intervention (scores,±s)
组别循证精准护理组常规护理组t值P值n 35 35 NIHSS评分干预前6.78±1.87 6.82±1.59 0.096 0.924干预后2.37±0.34 3.49±0.36 13.381<0.001 t值13.727 12.084 P值<0.001<0.001 MMSE评分干预前14.18±2.46 14.47±2.02 0.539 0.592干预后23.26±3.52 21.12±3.84 2.430 0.018 t值12.509 9.067 P值<0.001<0.001
2.2 2 组患者干预前后FMAS、MSSNS 评分比较干预后2 组FMAS、MSSNS 评分均升高,且循证精准护理组高于常规护理组,差异均有统计学意义(P<0.05)。见表2。
表2 2组患者干预前后FMAS、MSSNS评分比较 (分,±s)Table 2 Comparison of FMAS and MSSNS scores before and after intervention between the two groups of patients(scores,±s)
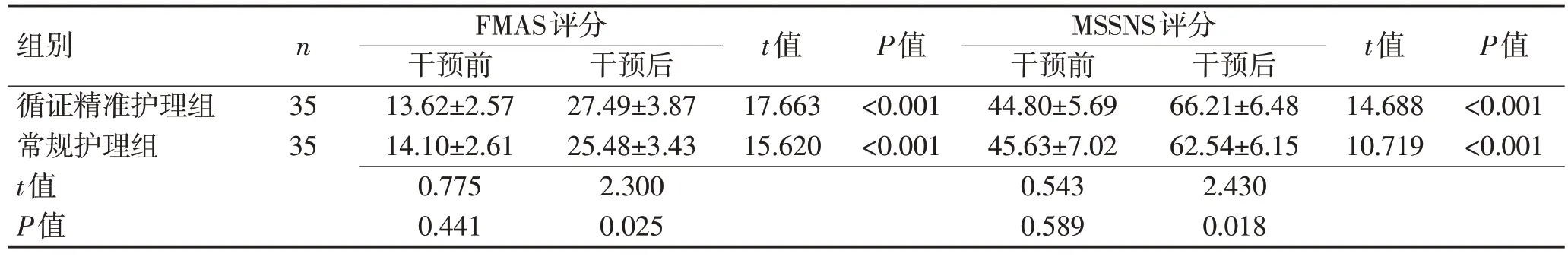
表2 2组患者干预前后FMAS、MSSNS评分比较 (分,±s)Table 2 Comparison of FMAS and MSSNS scores before and after intervention between the two groups of patients(scores,±s)
组别循证精准护理组常规护理组t值P值n 35 35 FMAS评分干预前13.62±2.57 14.10±2.61 0.775 0.441干预后27.49±3.87 25.48±3.43 2.300 0.025 t值17.663 15.620 P值<0.001<0.001 MSSNS评分干预前44.80±5.69 45.63±7.02 0.543 0.589干预后66.21±6.48 62.54±6.15 2.430 0.018 t值14.688 10.719 P值<0.001<0.001
2.3 2 组出院后不良反应发生率及SIS 评分比较出院3 个月后,循证精准护理组患者牙龈出血1 例,常规护理组牙龈出血2 例,上消化道出血3 例,泌尿系统出血3例,循证精准护理组不良反应发生率低于常规护理组,差异有统计学意义(χ2=4.590,P=0.032)。2 组SIS 评分均高于干预前,且循证精准护理组高于常规护理组,差异均有统计学意义(P<0.05)。见表3。
表3 2组出院后SIS评分比较 (分,±s)Table 3 Comparison of SIS scores between the two groups after discharge (scores,±s)
组别循证精准护理组常规护理组n t值P值35 9.320<0.001 35 5.018<0.001 t值P值SIS评分干预前321.51±35.64 334.48±34.54 1.546 0.127出院后3个月407.87±41.65 381.49±43.34 2.596 0.012
3 讨论
随着人们生活压力的增大和生活节奏的加快,脑梗死发病率呈上升趋势,且近年来有年轻化趋势,大多数幸存患者均有不同程度的运动、感觉、言语和认知等功能障碍,导致劳动能力严重下降甚至丧失,给患者造成很大的心理负担,严重影响其生活和生存质量[14-15]。由于脑梗死患者中枢神经系统的结构和功能在脑损伤早期可塑性最强,神经元再生的可能性最高,因此康复的最佳时间在6个月内[16-17]。
基于循证理念的精准护理通过在现有研究依据或指南的基础上精准设定要达到的目标,综合考虑临床经验及患者个性化需求等因素,进一步优化干预方案,其贯穿护理全过程,是全面、优质、人性化的护理方式,有助于提高临床护理质量[18]。本研究发现,与常规护理相比,基于循证理念的精准护理更能改善脑梗死患者神经功能、认知功能及肢体功能,与LIU等[19]的研究结果基本一致,这是因为部分脑梗死患者尤其高龄患者存在语言障碍,且由于神经损伤的影响,患者肢体控制能力明显下降,情绪无法正确表达,病情恢复相对较慢,导致处于恢复期患者逐渐失去信心,易出现焦虑、抑郁等不良情绪[20-21]。基于循证理念的精准护理在患者病情稳定的前提下实施心理、认知干预及预防跌倒、肢体功能等方面的护理,在建立患者治疗信心的同时,提高治疗依从性,促进患者康复,增强体功能。防跌倒干预与患肢护理认知干预中护士尝试调动患者表达自己的欲望,刺激其视觉和语言神经系统,以促进其语言、认知功能的恢复[22]。心理干预和肢体康复训练中护士通过积极鼓励患者锻炼,帮助其树立康复信心,并通过心理安慰、上下肢按摩、卧床训练、站立训练等措施刺激神经生长,防止肌肉萎缩,从而提高患者的自理能力,改善其运动功能,促进四肢血液循环,预防并发症的发生,进而加快康复进程[23-24]。循证理念与精准护理的结合对促进脑梗死患者康复、改善身体各项功能起协同作用,与现代医学倡导的护理理念高度契合,使患者身心得到呵护。此外,出院后通过各种随访方式持续监测患者病情,给予全程专业的护理指导,解决康复训练中遇到的困难,引导患者及其家属尽可能掌握基础护理操作,从而避免影响预后的不良因素和并发症,提高了患者的恢复效果[25-26]。
基于循证理念的精准护理有助于促进脑梗死患者的神经功能、认知功能及肢体功能的恢复,缓解其负性情绪,降低出院后不良事件的发生率,具有较高的临床价值。本研究不足之处在于缺乏实验室或影像学指标,未能对脑梗死患者的病情进行定量分析,计划在以后的研究中加以改进。

