无创正压机械通气对慢阻肺合并呼吸衰竭患者动脉血气分析的影响*
李 芳 张伟华
商丘市第一人民医院 (河南 商丘 476100)
慢性阻塞性肺疾病简称“慢阻肺”,属于呼吸系统常见一种疾病类型,其典型表现通常是气流受限,而往往是不完全可逆的气流受限状态,这也使得此类患者通常是表现为咳嗽咳痰,部分患者还常伴全身反应情况[1]。慢阻肺的患者中,有一定的比例合并呼吸衰竭情况,对于慢阻肺合并呼吸衰竭会影响患者生活质量,严重甚至威胁患者生命健康[2]。常规针对慢阻肺合并呼吸衰竭主要是抗感染、支气管舒张剂、糖皮质激素药物干预方式,而常规方法对患者的呼吸状况及肺功能改善不理想[3]。无创正压机械通气是治疗呼吸疾病以及相关合并症的有效方法,经合理通气支持干预对于患者通气及呼吸状况调节作用有效,而对于治疗方式干预对慢阻肺合并呼吸衰竭的动脉血气指标影响相关研究报道较少[4]。本次研究中,纳入了慢阻肺合并呼吸衰竭者96例为研究对象,探讨应用无创正压机械通气对干预疾病价值,报告如下。
1 资料与方法
1.1 一般资料选取2020年10月至2022年9月期间我院收治的96例研究对象,纳入的病例都是同时伴慢阻肺、呼吸衰竭患者。遵循随机数字表法原则,分成观察组、对照组,每组患者48例。观察组的患者男30例,女18例;年龄47~73岁,平均(60.24±2.78)岁;病程3~13年,平均(8.15±1.23)年。对照组男31例,女17例;年龄45~75岁,平均(60.18±2.89)岁;病程2~13年,平均(8.22±1.26)年。比较两组的性别及年龄,对比差异无统计学意义(P>0.05)。
纳入标准:纳入到研究的慢阻肺病例,主要是参照了《慢性阻塞性肺疾病基层诊疗指南(实践版·2018)》[5]文献标志,而伴呼吸衰竭的诊断依据,参照的是《呼吸疾病诊疗指南》[6]这一标准;患者年龄在40~80岁,临床资料完整;基本正常的体征,此外患者也都表现出基本正常沟通的能力;都获得病患本人及家属同意及签字。排除标准:存在非常严重的机体感染情况的患者;根据入院后进行的相关检查,证实同时存在恶性肿瘤的病患;机械通气禁忌者;精神疾病者及认知障碍者。
1.2 方法对照组采取常规的治疗方法,主要是进行患者痰液收集及病菌培养,根据痰菌培养结果及药敏结果应用敏感度高的抗生素药物抗感染;采取止咳平喘及糖皮质激素药物治疗;嘱咐患者在饮食方面,选择清淡以及容易消化的食物类型,而且增加进餐次数并减少每次摄入食物量;平常调控自身情绪。
观察组针对患者进行干预,同时选择常规的干预方式,而且也增加应用无创机械通气的干预方案。通气支持的措施为:应用飞利浦伟康BiPAPST30无创呼吸机治疗,调节呼吸机模式主要是S/T模式,佩戴好口鼻面罩,利用面罩进行双水平气道正压通气支持,通气的过程,控制呼吸的频率在每分钟12到16次,调节给氧浓度为30%-40%,呼吸机初始吸气压在4-8cmH2O,依据病患耐受状况对呼吸机参数调整。
1.3 观察指标(1)临床疗效。显效:患者经对应干预在体征稳定,症状表现、血气指标明显改善;有效:症状以及血气指标有所好转;无效:体征以及血气指标未见变化甚至加重。(2)动脉血气指标。在治疗前以及治疗7d时间点,均是应用动脉血气分析仪,测定动脉血PH值、动脉血氧分压(partial oxygen pressure,PaO2)、动脉血二氧化碳分压(partial pressure of carbon dioxide,PaCO2)指标水平。(3)肺功能。治疗前、治疗7d均是应用肺功能仪,检测患者第一秒用力呼气容积(forced expiratory volume in one second,FEV1)、用力肺活量(forced vital capacity,FVC)指标水平,此外计算FEV1/FVC指标水平。(4)炎症因子。两组患者在治疗前、治疗7d,都是进行静脉血样采集,将采集到的4mL血样通过离心机做离心处理,3000r/min速度下持续做10min离心处理,得出血清后,检验医师采取酶联免疫吸附法检测血清C反应蛋白(C-reactive protein,CRP)、白细胞介素-6(Interleukin-6,IL-6)、肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)指标水平。(5)并发症。统计患者治疗期间的并发症发生情况,包括肺源性心脏病、自发性气胸、电解质紊乱。
1.4 统计学方法使用SPSS 24.0软件做统计学结果分析。计量资料采用“均数±标准差”(±s)表示,使用t进行检验;计数资料采用百分率[例(%)]表示,使用χ2进行检验,当P<0.05时视为差异具有统计学意义。
2 结 果
2.1 临床疗效观察组总有效率比对照组更高(P<0.05),见表1。

表1 两组患者的疗效比较[n(%)]
2.2 动脉血气指标检测在动脉血气指标的检测结果,两组治疗前的测定数值并无差异性(P>0.05);而经过为期7d治疗后,对于测定的动脉血PH值、PaO2平均数值都是相较于治疗之前提高,而检测的PaCO2水平则下降,但是具体前后指标改变的幅度则是观察组比对照组更大,统计治疗7d的各项结果,组间的差异明显且具有统计意义(P<0.05),见表2。

表2 动脉血气
2.3 肺功能指标治疗之前,肺功能的指标结果测定值,组间无差异(P>0.05);而治疗7d在肺功能指标FEV1、FVC、FEV1/FVC均是高于治疗前,并且观察组的肺功能指标要高于对照组(P<0.05),见表3。
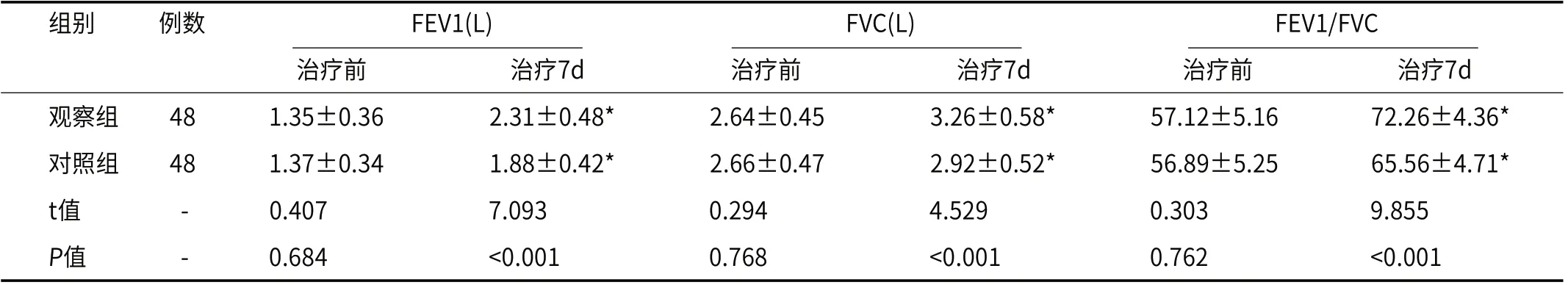
表3 肺功能
2.4 炎症因子患者在治疗前的炎症因子对比差异无统计学意义(P>0.05);治疗7d的炎症因子指标CRP、IL-6、TNF-α水平较治疗前降低,而观察组指标水平低于对照组(P<0.05),见表4。

表4 两组在治疗前后的炎症因子指标比较
2.5 并发症患者在治疗的过程,都是观察到不同的并发症,而其中观察组的患者,治疗期间主要出现了1例肺源性心脏病、1例自发性气胸,并发症总发生率为4.17%。对照组并发症发生情况,主要是出现了2例肺源性心脏病、1例自发性气胸、1例电解质紊乱,并发症总发生率8.33%。比较两组在并发症总的发生率不具有差异(P>0.05)。
3 讨 论
慢阻肺作为呼吸系统比较常见的一种疾病类型,患者伴呼吸衰竭是很常见的一种情况,发病的患者,其典型病理表现主要是肺泡水肿、肺部萎缩以及肺内压下降等[7]。对于疾病的治疗上,常规应用抗感染、止咳化痰、糖皮质激素治疗方式,但是常规治疗方式的药物见效缓慢,并且容易出现不良反应,这样影响治疗效果,临床应用情况有限,对改善患者的预后不佳。
无创正压机械通气是现阶段应用较为常见的辅助干预措施,这种治疗的方法作用在于进行呼吸调节,而且经正压通气对血氧平衡调节,使得氧供重组,确保良好血氧分压及改善血氧饱和度,改善呼吸状况[8-9]。本次研究结果显示观察组患者的治疗总有效率高于对照组,提示针对慢阻肺合并呼吸衰竭采取无创正压机械通气干预可缓解患者的临床症状,改善通气状况。无创正压机械通气对于呼吸受阻的部位经合适的气道压力支持使得呼吸再通,使得症状改善[10]。动脉血气分析属于临床中评价通气换气功能的方式,常见的血气指标包括动脉血PH、PaO2、PaCO2,对于正常的群体,血气指标水平控制在一定的范围,而对于慢阻肺合并呼吸衰竭的患者,存在肺功能异常情况,此外肺泡通气量的不足也引起动脉血PH、PaO2水平的降低,增加PaCO2的分泌,动脉血气指标的紊乱可进一步引起机体缺氧状况,引起呼吸衰竭,严重缺氧情况未能及时的纠正就可威胁患者生命健康[11]。本次研究结果显示,两组患者在治疗7d的动脉血PH、PaO2水平高于治疗前,而PaCO2水平低于治疗前,观察组患者在动脉血气分析指标变化情况比对照组更显著。表明采取无创正压机械通气对干预慢阻肺合并呼吸衰竭的动脉血气指标作用好,主要是因为无创机械正压通气下的呼吸支持及气道建立,呼吸机可通过口鼻连通,此外对应进行通气,调节患者动脉血气指标[12]。
慢阻肺合并呼吸衰竭的患者,病变后在肺功能水平降低,这样与通气障碍情况存在相关性[13]。本次研究结果显示,在治疗7d两组患者肺功能指标水平提高,观察组的肺功能指标高于对照组,这一结果反应无创机械通气的支持干预方式,有助于对病患呼吸调节达到提升肺功能作用。呼吸道内存在的炎症因子,长期遗留在气道,可引起气道的损伤,持续引起病情的加重[14]。本次研究结果显示,在两组治疗7d的血清炎症因子水平较治疗前降低,而观察组的炎症因子水平均是低于对照组,这说明应用无创正压机械通气干预慢阻肺合并呼吸衰竭对缓解炎症反应效果好。主要是因为采取无创正压机械通气方式,能够为机体肺部提供合适气道正压,让肺部氧气含量保持稳定状态,肺部多余二氧化碳及时排除,相应的呼吸状况得以改善,继而减轻炎性损伤及降低炎症因子水平[15]。此外本次研究结果也显示,组间的并发症未见差异性,该结果主要表明了应用无创正压机械通气干预有较高安全性,容易被患者耐受。
综上所述,对于慢阻肺合并呼吸衰竭的患者,应用无创正压机械通气的干预措施,可以取得良好的治疗效果,改善患者动脉血气分析指标,提高肺功能并降低炎症指标水平,此外患者在治疗期间的并发症发生率低,因此该治疗方式值得推广应用。

