人工关节置换术治疗晚期膝关节骨性关节炎的效果观察
何 松 敖成顺 施 越
( 昆明同仁医院骨科, 云南 昆明 650000 )
关节炎是临床常见的疾病,发病和患者的身心关节都有较大的负面影响。 结合患者的个体体征来看,骨性关节炎疾病好发于全身负重的大关节上且患者的病理和生理问题不断加重,导致患者的关节软骨受到破坏,患者出现软骨下骨硬化、囊性病变以及骨赘形成。 对患者的身心功能也造成极大的负面刺激。 值得注意的是骨性关节炎的临床病症包括自身的膝关节出现严重的肿胀、浮肿、关节僵硬以及功能受限。 膝骨关节炎会导致老年群体的自身的下肢功能出现明显的功能障碍问题,患者的机体功能也受到加大的负面刺激。 结合临床的调查研究表示约有40%以上的人群一生都会受到膝骨关节炎的疾病刺激,这些都对患者的身心功能造成极大的经济负担和社会负担。 临床针对膝关节骨性关节炎的疾病评估研究较多,但是具体的治疗应用上,患者的个体身体体质不同,具体的治疗效果也有较大的不同。晚期膝骨关节炎指的是膝关节晚期骨性关节炎,这是因为患者的膝关节部位出现了骨性关节炎的最终病变,导致患者的个体膝关节部位出现明显的骨质增生以及相关关节间隙狭窄问题。 在患者的关节内部一些患者也存在关节内骨的磨损,而且因为一些病理性的变化,患者的膝关节也出现了较为严重的畸形表现,例如膝内翻以及膝外翻等。 患者长期处于晚期膝关节病变环境中就会导致患者自身无法接受负重活动,患者只能够接受膝关节的假体置换,通过置换手术替换患病的关节,缓解患者的自身病症刺激[1]。 若患者经过晚期膝关节置换手术患者也不能够得到及时的治疗效果,患者需要接受医生的检查接受后续的保守治疗。 在医学技术的不断发展下,膝骨关节炎患者手术治疗方式较多,在具体的治疗处理方面患者的治疗效果或受到一定的影响,患者的疗效不佳[2]。 晚期膝关节骨性关节炎疾病对老年人身心有较大影响,很多患者因为疾病原因导致日常生活受阻,内心也有焦虑、抑郁的不良情绪。 对于晚期患者,不建议保守治疗,尤其是存在畸形的患者应当接受手术干预全面改善畸形、关节问题。 本次研究分析人工膝关节置换术在晚期膝关节骨性关节炎患者的临床疗效。 现将相关病例报告如下。
1 临床资料
1.1 一般资料
本次研究选取本院2018 年4 月—2021 年4 月收治的晚期膝关节骨性关节炎患者190 例,按照案例回顾分析法,选择95 例保守治疗患者作为对照组、95 例人工膝关节置换术治疗患者作为观察组。观察组95 例,男性48 例,年龄47.6 ~76 岁,平均年龄为(61.7 ± 1.57) 岁,女性47 例,年龄46 ~75.5 岁,平均年龄为(60.4 ± 2.38) 岁。 对照组95 例,男性51 例,年龄48.2 ~73.6 岁,平均年龄为(61.2 ±1.55)岁,女性44 例,年龄44.6 ~73.4 岁,平均年龄为(58.9 ±0.15)岁。 2 组的基本资料无差异(P>0.05),有可比性。 本次研究均经过本院医学伦理委员会批准;患者以及家属对医护事宜均知晓,签署同意书;已排除存在严重的肝肾功能障碍疾病的患者,癌症,精神疾病,抑郁症患者。
1.2 方法
对照组接受常规保守治疗措施。 采用理疗+药物控制的方式。 理疗方式为膝关节考点物理疗法联合卧床休息;药物为氨基酸葡萄糖胶囊药物、止痛药等。 观察组患者接受人工关节置换术。 (1)患者手术前均接受术前宣讲,对手术事宜知晓,家属陪同下签署知情同意书。 (2)手术中,从患者膝关节正前方纵向切口,从髌骨内侧入路,需切除髌骨上囊、半月板、滑膜、髌骨下脂肪垫等组织;切除后及时去除股骨远端、近端骨赘;若存在畸形患者,需要松解韧带、截骨;若在股骨远端截骨需要髓内定位;手术中用电刀灼烧髌骨,去神经化,后将适宜假体植入,骨水泥固定。 (3)术后要检查患者的膝关节屈伸情况,术后要在切口位置设置引流管减压。 (4)预后临床体征稳定后,患者要按照医嘱接受康复训练。
1.3 观察指标
观察指标如下:(1)对比临床治疗的综合疗效。显效:患者术后恢复效果好,行走正常,无不适感;有效:患者术后恢复理想,可存在轻微的不适症状,需要接受术后指导;无效:患者治疗后无好转,甚至有病症加重倾向。 (2)对比2 组患者干预前后的不良情绪。 SAS >50 分为焦虑、SDS >50 分抑郁;疼痛感情况:10 分表示剧痛、严重焦虑和抑郁、0 分表示无痛、无焦虑和抑郁,得分和病症表现呈负相关;舒适度GCQ:分数总分为0 ~100 分,分数越高结果越好。(3)对比2 组患者干预前后的膝关节功能改善情况。HSS 指标中疼痛为0 ~30 分、关节活动度为0 ~18 分、功能活动为0 ~22 分、肌力为0 ~10 分,分数越高表示状态越好;AKSS 指标中疼痛为0 ~50 分、关节活动度为0 ~25 分、稳定性为0 ~25 分,分数越高表示结果越好。 (4)对比2 组患者经过干预前后的生活质量改善情况。 生理机能、生理职能、躯体疼痛、一般健康状况,为0 ~100 分,分数越高结果越好。 (5)对比2 组患者的临床指标改善情况。 干预后3 个月的不适症状表现情况[3-4]。
1.4 统计学分析
使用 SPSS25.0 统计学软件, 计数资料为(n,%),予以χ2检验;计量资料为(±s),予以t检验。P值<0.05 提示统计学意义成立。
2 结果
2.1 2 组患者综合治疗有效率对比
观察组的临床综合治疗有效率为96.84%,显著高于对照组的88.42%,指标对比(P<0.05)。 见表1。
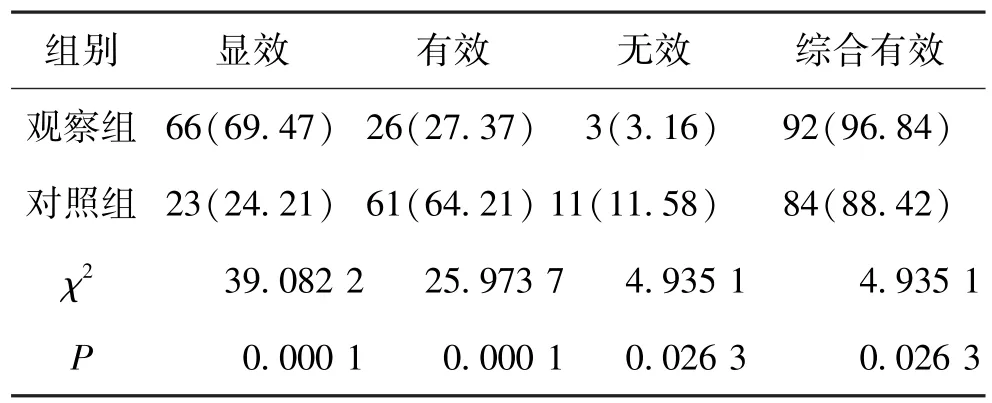
表1 2 组患者综合治疗有效率对比(n,%,n=95)
2.2 2 组患者相关临床指标对比
观察组的SAS、SDS、VAS、GCQ 指标改善结果优于对照组(P<0.05),有统计学意义。 见表2。
表2 2 组患者相关临床指标对比(±s,分,n=95)
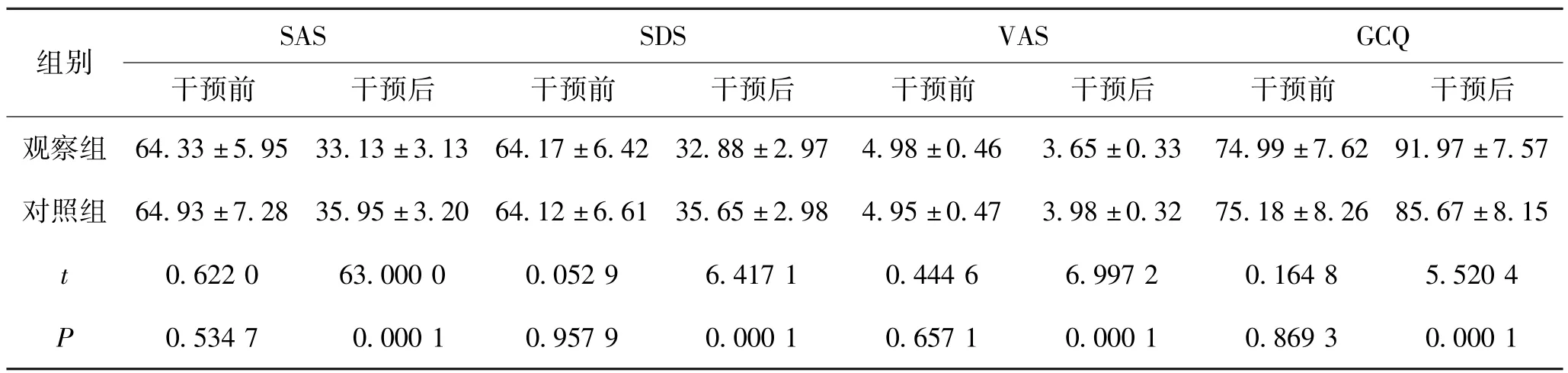
表2 2 组患者相关临床指标对比(±s,分,n=95)
组别SASSDSVASGCQ干预前干预后干预前干预后干预前干预后干预前干预后观察组 64.33 ±5.95 33.13 ±3.13 64.17 ±6.42 32.88 ±2.97 4.98 ±0.46 3.65 ±0.33 74.99 ±7.62 91.97 ±7.57对照组 64.93 ±7.28 35.95 ±3.20 64.12 ±6.61 35.65 ±2.98 4.95 ±0.47 3.98 ±0.32 75.18 ±8.26 85.67 ±8.15 t0.622 063.000 00.052 96.417 10.444 66.997 20.164 85.520 4 P0.534 70.000 10.957 90.000 10.657 10.000 10.869 30.000 1
2.3 2 组患者HSS 指标对比
干预后观察组的HSS 各个指标的改善结果显著优于对照组,指标对比(P<0.05),有统计学意义。见表3。
表3 2 组患者HSS 指标对比(±s,分,n=95)
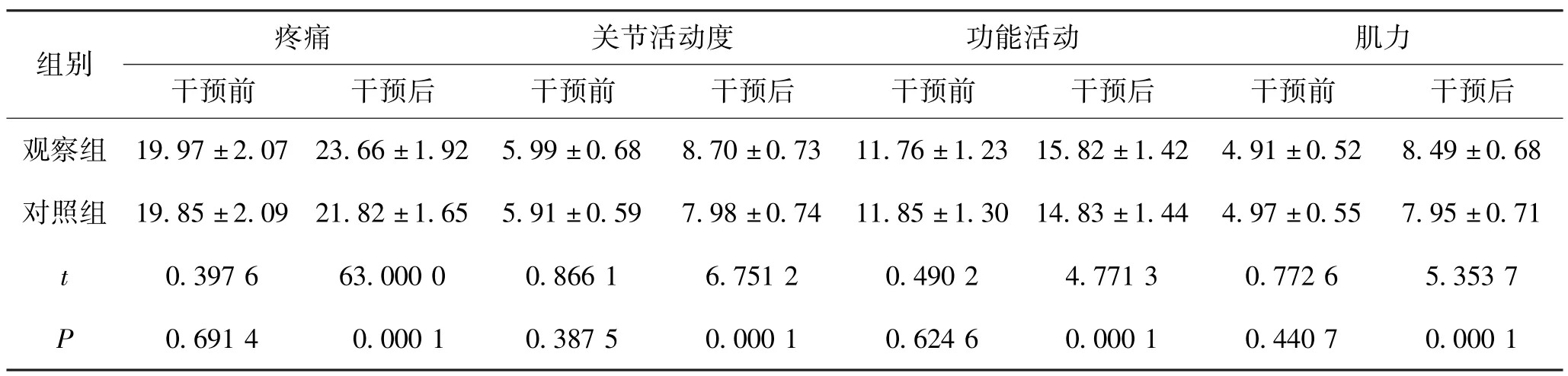
表3 2 组患者HSS 指标对比(±s,分,n=95)
组别疼痛关节活动度功能活动肌力干预前干预后干预前干预后干预前干预后干预前干预后观察组 19.97 ±2.07 23.66 ±1.92 5.99 ±0.68 8.70 ±0.73 11.76 ±1.23 15.82 ±1.42 4.91 ±0.52 8.49 ±0.68对照组 19.85 ±2.09 21.82 ±1.65 5.91 ±0.59 7.98 ±0.74 11.85 ±1.30 14.83 ±1.44 4.97 ±0.55 7.95 ±0.71 t0.397 663.000 00.866 16.751 20.490 24.771 30.772 65.353 7 P0.691 40.000 10.387 50.000 10.624 60.000 10.440 70.000 1
2.4 2 组患者AKSS 指标对比
干预后观察组的AKSS 各个维度的指标改善结果优于对照组,指标对比(P<0.05),有统计学意义。见表4。
表4 2 组患者AKSS 指标对比(±s,分,n=95)

表4 2 组患者AKSS 指标对比(±s,分,n=95)
组别疼痛关节活动度稳定性干预前干预后干预前干预后干预前干预后观察组35.45 ±3.3143.97 ±3.7614.82 ±1.6520.46 ±1.6217.70 ±1.8823.77 ±1.96对照组35.54 ±3.6740.58 ±3.6614.85 ±1.4218.89 ±1.7317.88 ±2.0121.96 ±2.05 t 0.177 563.000 00.134 36.456 50.637 56.220 2 P 0.859 30.000 10.893 30.000 10.524 60.000 1
2.5 2 组患者SF-36 指标对比
干预前,观察组和对照组生理机能、生理职能、躯体疼痛、一般健康状况指标对比差异不大,干预后观察组的以上指标改善结果显著优于对照组(P<0.05),有统计学意义。 见表5。
表5 2 组患者SF-36 指标对比(±s,分,n=95)

表5 2 组患者SF-36 指标对比(±s,分,n=95)
组别生理机能生理职能躯体疼痛一般健康状况干预前干预后干预前干预后干预前干预后干预前干预后观察组 62.55 ±6.04 81.02 ±6.47 62.37 ±6.43 80.21 ±6.15 62.44 ±6.87 79.35 ±6.75 62.21 ±6.84 80.73 ±5.96对照组 62.47 ±5.93 73.20 ±6.70 62.89 ±6.43 73.57 ±7.02 62.54 ±7.01 73.79 ±5.98 62.08 ±6.85 73.36 ±6.11 t0.092 163.000 00.557 46.934 50.099 36.009 40.130 98.416 0 P0.926 70.000 10.577 90.000 10.921 00.000 10.896 00.000 1
2.6 2 组患者不良反应对比
观察组的不良反应发生率为2.11%,显著低于对照组的10.53%,指标对比(P<0.05),有统计学意义。 见表6。

表6 2 组患者不良反应对比(n,%,n=95)
3 讨论
膝关节骨性关节炎是常见的中老年疾病,膝关节骨性关节炎临床表现为骨质增生、骨质退化、骨质疏松,若没有给予康复和药物干预可诱发关节畸形,严重影响患者的行动。 很多患者因为缺乏健康意识,加之经济能力影响,没有重视自身关节疾病,导致膝关节骨性关节炎发展到晚期,保守治疗的效果不理想,也对患者的身心造成了更为严重的影响[5]。从流行病学研究来看,膝关节骨性关节炎在老年患者的发病率较高,高达80%以上,也是导致患者下肢功能活动受限、功能障碍甚至是功能残疾的主要原因。 患者的个体基础体质不同,自身也存在以关节软骨退行性病变为核心的全方位、多层次、不同程度的关节囊、滑膜以及其他结构的慢性、无菌性以及退行性炎症疾病,对患者的多个关节功能都会造成极大的刺激,患者的生活质量也因此受限。 联合影像学技术观察可知膝关节骨性关节炎患者自身关节软骨下骨小梁降低,而且软骨下骨皮质增厚以及关节边缘的骨赘有所形成,患者也表现出行走障碍和疼痛问题。 在临床医学的发展下,人工膝关节置换术得以运用,通过关节置换,可改善膝关节骨性关节炎的临床病症效果,能够迅速、有效松解软组织,配合一些配套的器械,加强后期的康复训练,可以帮助患者改善膝关节功能,提升综合躯体能力[6-7]。
临床治疗膝关节骨性关节炎方式较多,关节镜清理术是20 世纪所研发的一种微创医学技术,可以摘除患者的游离体,切除患者的半月板,可以帮助患者有效治疗自身已经损伤的滑膜、骨赘问题,同时实现软骨面刨削。 从患者的机体组织适应性来看,关节镜清理术可有效清理关节内机械性刺激物质,减少炎症因子刺激,后期来调整关节腔内的渗透压和酸碱度,阻断恶性循环,进而促进滑膜炎迅速消散。这种手术的针对性较高,可以降低患者的自身并发症,从手术整体性来看,患者的整体疗效较好且治疗成本较低。 关节清理术最早由Wantanabe、Takeda 在1960 年所提出。 在微创手术的不断运用下,关节镜治疗运用越来越高,这种手术方式的特点在于治疗成本较低且自身并发症较少,临床治疗的方式简单易行,操作针对性较强。 关节镜清理术可以及时清除关节内部的机械刺激物质和炎性因子,可以及时改善患者的病症刺激。 临床手术患者中老年膝关节骨性关节炎患者年龄较大且自身的生理机能组织受到多方面的刺激,导致软骨关节异常,受累滑膜、软骨表面等形成游离体,进一步加重炎性因子刺激,炎性细胞浸润,诱发滑膜后期出现绒毛增生、破碎软骨等,十分容易导致异物巨细胞反应。 手术方式可以及时调节患者的关节腔内部的渗透压和酸碱度,预防患者出现恶性循环问题,同时也能够帮助患者及时补充电解质,有效促进关节内环境的有效恢复,进而促进滑膜炎的快速消退,转化更多的正常滑液分泌,让患者尽快恢复。 而关节镜清理术的有效性较高,可以改善50% ~80%患者的病症,患者经过治疗后自身的症状能够得到显著缓解,自身的治疗维持时间也能够延长3—5 年。 对膝关节骨性关节炎予以关节镜清理术联合灌洗治疗后对患者予以术后抗炎、患肢抬高、抗炎等治疗,减少患者的刺激。 术后调查研究可知手术后患者的Lysholm 评分有显著提升。 分析原因这是因为关节清理可以降低手术成本,手术时间较短就可以让患者尽快获得疼痛缓解效果,还能够避免关节置管的风险,疗效好。 但是对于患者而言,关节内也存在严重破坏、年龄较大导致软骨退变程度严重的患者。 而关节镜清理灌洗术下患者的身心指标虽然有所恢复,但是和关节镜清理术操作结果差异不大。 对此,早期膝关节骨性关节炎患者治疗需要因地制宜,结合患者的自身病症而治疗。 而手术开展时候需要考虑骨小梁改建、囊肿内静脉压升高和骨赘形成等问题,尽量减少髌骨关节负荷和髁间窝成行问题,最终治疗疾病。 尽管这种手术的针对性较强,但是过度清理也可能导致患者的关节发生异常。 若骨赘切除可能导致膝关节周围的软组织异常,出现运动障碍等问题。 对此临床不建议对患者予以大范围切除病灶,预防患者后期出现长时间的不适应疼痛问题。 结合整体的手术疗效来看,关节清理术的整体性较强,但是需要结合患者的个体病症而选择合适的手术方式。 这种手术十分适合退行性变较低,症状程度不严重且手术前膝关节活动受限小的患者,患者疗效较好。 但是对于其他的患者,例如关节严重增生、变形、关节间隙过狭窄的对象建议接受其他的治疗方式。 截骨术是治疗膝关节骨性关节炎的一种方式,主要是对患者的病灶骨关节予以截骨治疗。 临床常见的手术方式有胫骨高位截骨术、腓骨截断术、单髁置换术等。 具体选择哪种手术方式,在哪个时间段接受手术都需要结合患者的个体体征,生理组织结构等予以开展。胫骨高位截骨术其主要适用于以内侧间室受累为主的膝关节骨性关节炎患者,这种手术可纠正患者的膝关节力线来减少患者间室负荷,最终有效缓解患者的病症刺激,进而达到有效治疗疾病的结果。 胫骨高位截骨术主要是关节置换术的术前替代手术,对于一些患者而言,可以选择不接受置换手术,通过截骨来适当改善病症。 全膝关节置管术是临床常见的手术方式,这种手术在开展期间可以获得较好的运用效果,是临床治疗患者病症的最佳方式。 而且结合患者的手术结果来看,接受手术的患者年龄范围较大,可适合70 岁以上的患者。 而且随着老龄化问题不断加剧,全膝关节置换术的应用率不断增加,患者的手术操作安全性较好,可有效减少患者的疼痛感,改善患者的膝关节功能,提升患者的生活质量。 与此同时,人工全膝关节置换术的手术难度较大,手术的成功率和患者的手术适应性、假体的设计、手术医生的专业技术水平和经验有直接关系[8-10]。 从现有的手术流行程度来看,人工全膝关节置换术可以改善晚期膝关节患者的疼痛,提升其生活质量,在发达国家中最早流行。 虽然这种手术的疗效好,但是临床也存在手术适应证问题,例如手术开展前需要仔细询问患者的个体体征情况,要排除存在膝关节周围肌肉瘫痪等问题,对于存在心肺功能不全、严重的糖尿病患者需要仔细观察其身心体征情况,记录血压和血糖指标,做好血氧饱和度、心率等基础信息核对,尽量减少手术风险意外发生。手术操作期间需要注意较多细节,例如病变关节面切除时候选择髓内定位系统进行关节面切除,而胫骨平台关节面的切除也应当适应在胫骨近端行髓外定位,同时对内侧副韧带浅层进行松解,必要时候需要将其切除。 此外,假体选择方面,假体选择时候需要符合患者的个体生理组织需求,保证关节的屈膝位能够保证稳定的情况下进行设计分析,操作时候也需要遵循宁小勿大的原则。 假体安放时候也需要在不应影响假体平台关节面对合关系下适当的外偏置入,进而减少髌骨外侧髌骨系带紧张度的升高导致的病症。 手术后患者也需要接受及时的早期功能锻炼来促进膝关节功能恢复,避免术后的手术风险,让患者减少深静脉血栓并发症。 一些患者存在肥胖问题,皮下脂肪较厚,而且手术后容易出现液化的问题,若患者的伤口愈合效果不佳就可能导致感染问题,常规感染的发生率约为1%,而且患者接受气管内插全麻醉容易导致肺部感染,加之老年患者本身伴随基础疾病,临床的死亡率较高。 对于并发症的防治,临床建议做好术前管理,术后的早期功能锻炼和风险管理。 一般患者手术期间没有韧带损伤、骨折问题都建议在手术引流管拔出后,术后3 天开展功能锻炼,进而改善患者的身心功能,获得理想的治疗效果。 临床也有医学研究表示,人工全膝关节置管术手术效果好,手术后患者的关节腔内压力得以控制,关节腔积液问题得以缓解,有效促进了淋巴回流,预防静脉血栓发生,联合后期的关节循环,患者的肌肉力量,关节稳定性等都得到了控制[11]。 而且这种手术对比其他的微创手术而言,适应证更多,例如适合关节严重增生、变形以及关节间隙狭窄的对象,经过更换膝关节和相关的康复锻炼,患者的病症能够得到改善,手术的效果较好。 整体来看,选择合适的手术方式可减少患者的病症刺激,让患者获得理想的疗效,建议临床结合患者的病症择优选择。也建议自身病症严重的患者接受相关的健康指导,争取认识全膝关节置换术的特点和效果,逐渐放下心理戒备,继而接受手术。 本文的研究结果和以上研究有类似之处,本次研究采用对比分析法,分析人工关节置换术在晚期膝关节骨性关节炎运用效果,结果表示人工关节置换术联合康复训练后,晚期膝关节骨性关节炎患者的疗效十分理想,术后关节稳定性等指标均有提升,效果显著。
综上所述,可对晚期膝关节骨性关节炎施以人工关节置换术,能帮助患者提升关节稳定性,改善患者的生命功能质量,建议临床推广。

