基于超声脑血流参数探讨动脉导管未闭儿童发生脑损伤的因素
吕 霞, 段燕妮, 张萌萌, 马丽琼
1. 都江堰市妇幼保健院超声科, 四川 成都 611830; 2. 四川省妇幼保健院超声科, 四川 成都 610045
动脉导管未闭(patent ductus arteriosus,PDA)是肺动脉和主动脉之间的分流器,对胎儿血液循环至关重要。它通常在足月新生儿出生后不久收缩。然而,在29周以内出生的早产新生儿中,只有13%~36%会在出生后第7天发生自发性导管闭合;妊娠期越短,导管持续存在的风险就越高[1]。出生后,PDA可能导致血液从左循环分流到右循环,这可能会影响对各个器官的灌注。PDA对心脏和主动脉的血流动力学有显著影响,因为流经PDA的血流会减少流向体循环的流量并过度灌注肺部。此外,血流动力学意义显著的PDA降低了适胎龄早产儿的脑氧合[2]。这种降低被认为是由左至右导管分流引起的脑灌注减少以及PDA存在时血压降低的结果,脑氧合降低与脑损伤和神经发育结果受损有关。早产儿两种最常见的脑损伤形式为脑室周围白质软化症(periventricular leukomalacia,PVL)和脑室内出血(intraventricular hemorrhage,IVH),而早产儿脑损伤的发展可能受到许多因素的影响,包括围产期窒息、感染/炎症、慢性缺氧以及接触机械通气和皮质类固醇等治疗[3,4]。目前,多普勒提供了一个有价值的工具来跟踪流速的变化、评估脑血管阻力的变化。基于此,我们研究了超声脑血流参数在预测PDA早产儿脑损伤和长期神经发育结果方面的价值。
1 资料与方法
1.1 一般资料
回顾性收集2020年2月至2022年8月我院收治的207例PDA早产儿,出生后24 h进行颅脑超声检查,根据中国医师协会新生儿专业委员会2012年制定的《早产儿脑损伤诊断与防治专家共识》[5]将其分为无脑损伤组(148例)和脑损伤组(59例),无脑损伤组平均胎龄(31.21±2.11)周,男婴79例,女婴69例;脑损伤组平均胎龄(30.48±2.65)周,男婴34例,女婴25例。两组患者采用倾向性评分匹配法进行配对,共59对患者匹配成功。本研究经我院伦理委员会批准(1039KT167)。
1.2 纳入标准和排除标准
纳入标准:(1)胎龄小于37周,出生体重低于芬顿生长曲线;(2)经儿科心脏病专家进行超声心动图检查后被证实血流动力学显著的PDA(左心房与主动脉根比值>1.4,内导管直径>1.4 mm,左肺动脉舒张末期流量>0.2 m/s,存在增长或搏动导管流动模式);(3)具有完整的实验室筛查结果和超声结果。排除标准:(1)先天性畸形;(2)染色体异常;(3)胎龄不明确。
1.3 超声检测
脑血流参数:所有测量均在出生后24 h进行,以尽量减少出生后适应对血流的影响。在多普勒测量期间,确保婴儿处于平静和仰卧位。在手术过程中提供葡萄糖溶液或非营养性吮吸刺激。通过彩色多普勒超声(Philips En Visor C),使用5~12 MHz扇形探头获得大脑中/前动脉图像和血流速度。将传感器置于耳上方,外耳道前方1 cm处,颧弓后方,光标置于水平位置。测量所有新生儿大脑动脉平均流速,每个婴儿3次。测量的平均值被记录下来。测量由同一位经验丰富的新生儿学家进行,以防止个体之间的测量差异。RI是阻力指数,Vs是以“cm/s”为单位的收缩期速度,Vd是以“cm/s”为单位的舒张期速度,Vm是平均流速。
1.4 统计学方法

2 结果
2.1 两组患者一般资料的比较
通过对两组患者数据进行倾向性评分,两组共59对患者匹配成功,两组间不平衡的协变量在进行匹配后均达到平衡,具有可比性。表1结果显示,匹配前脑损伤组在产前使用类固醇、绒毛膜羊膜炎、胎龄、出生体重、出生5 min的Apgar评分、具有呼吸窘迫综合征、高碳酸血症、高/低血糖症、酸中毒方面与无脑损伤组具有显著性差异(P<0.05),其他指标差异均无统计学意义(P>0.05)。匹配后,脑损伤组产前使用类固醇、胎龄、高/低血糖症方面与无脑损伤组比较差异无统计学意义(P>0.05),而具有绒毛膜羊膜炎、出生体重、出生5 min的Apgar评分、具有呼吸窘迫综合征、高碳酸血症、酸中毒方面与无脑损伤组比较差异仍具有统计学意义(P<0.05)。

表1 两组患者一般资料的比较[n(%)]
2.2 两组患者匹配后脑血流动力学参数比较
经对比发现,匹配后两组患者大脑中动脉以及大脑前动脉的Vs、Vd、Vm、RI差异均具有统计学意义,其中脑损伤组的大脑中动脉Vs、Vd、Vm均显著低于无脑损伤组,而RI则显著高于无脑损伤组;脑损伤组大脑前动脉的Vs、Vm、RI均显著高于无脑损伤组,而Vd则显著低于无脑损伤组(P<0.05)(表2)。

表2 两组患者脑血流动力学参数比较
2.3 脑损伤的多因素COX回归分析
将上述匹配后具有显著性差异的指标进行多因素COX回归分析,结果如表3所示,出生体重、绒毛膜羊膜炎、出生5 min的Apgar评分、大脑中动脉RI以及大脑前动脉RI均是导致PDA早产儿发生脑损伤的危险因素(OR值>1,P<0.05)。
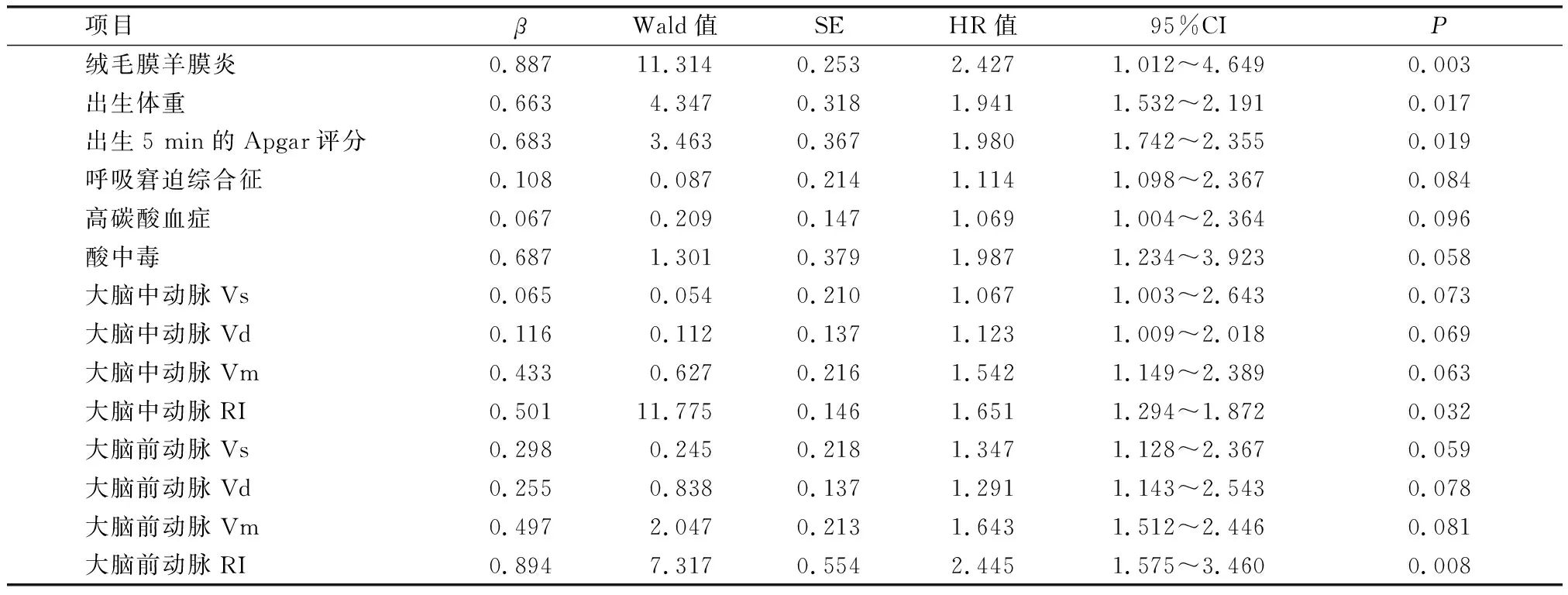
表3 脑损伤的多因素COX回归分析
2.4 临床特征联合脑血流参数对PDA早产儿脑损伤的预测价值
采用ROC曲线获得出生体重、绒毛膜羊膜炎、出生5 min的Apgar评分、大脑中动脉RI、大脑前动脉RI以及联合预测脑损伤发生的效能,结果如表4所示,出生体重、绒毛膜羊膜炎、出生5 min的Apgar评分、大脑中动脉RI、大脑前动脉RI以及联合预测ROC曲线下面积,分别为0.736(95%CI:0.625~0.823,P<0.001)、0.767(95%CI:0.701~0.821,P<0.001)、0.799(95%CI:0.726~0.852,P<0.001)、0.825(95%CI:0.729~0.868,P<0.001)、0.839(95%CI:0.734~0.889,P<0.001)和0.860(95%CI:0.815~0.906,P<0.001)(图1),联合预测的ROC曲线下面积、灵敏度、阳/阴性预测值、特异度均明显高于单独预测,具有更优的预测效能。
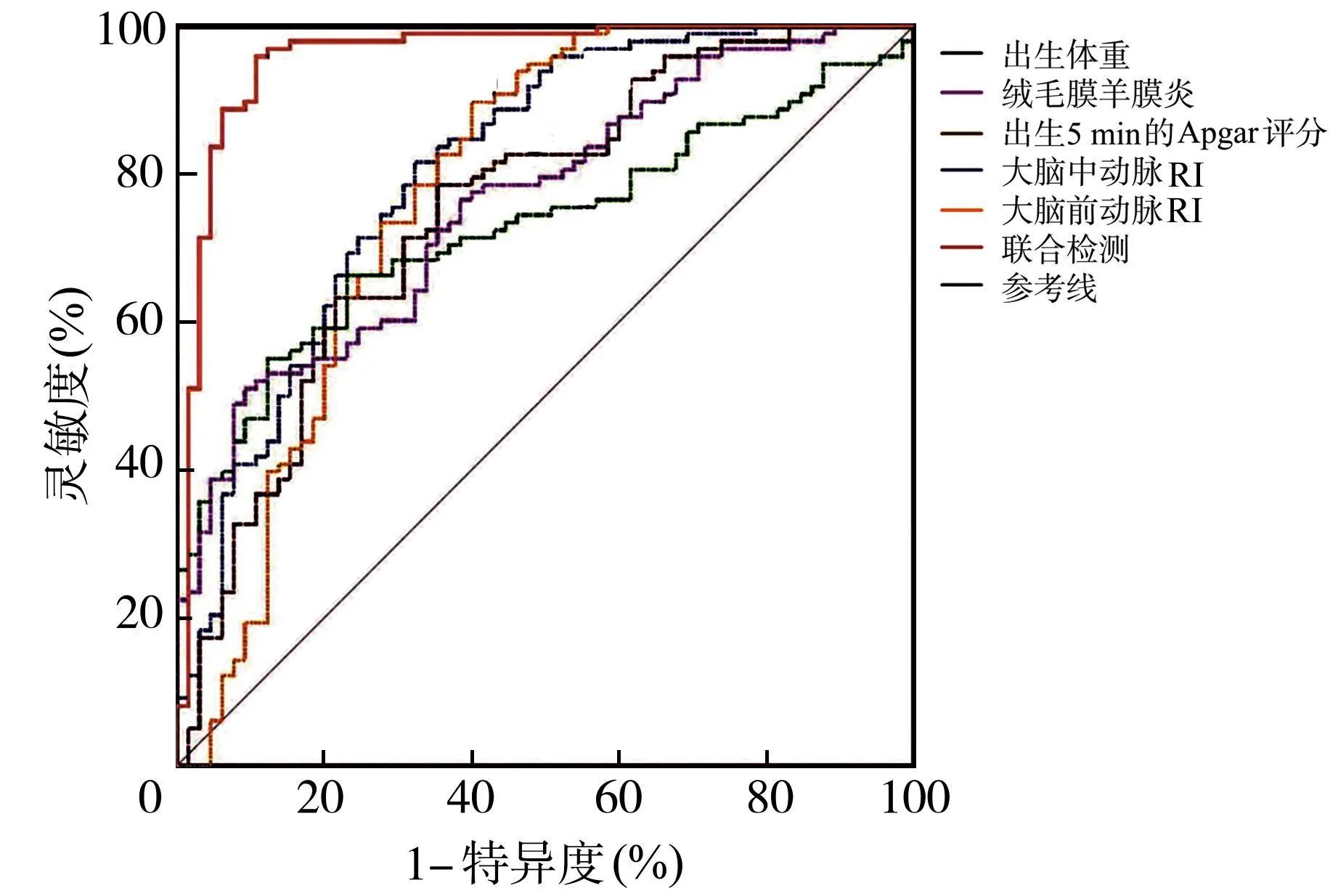
图1 预测效能的ROC曲线
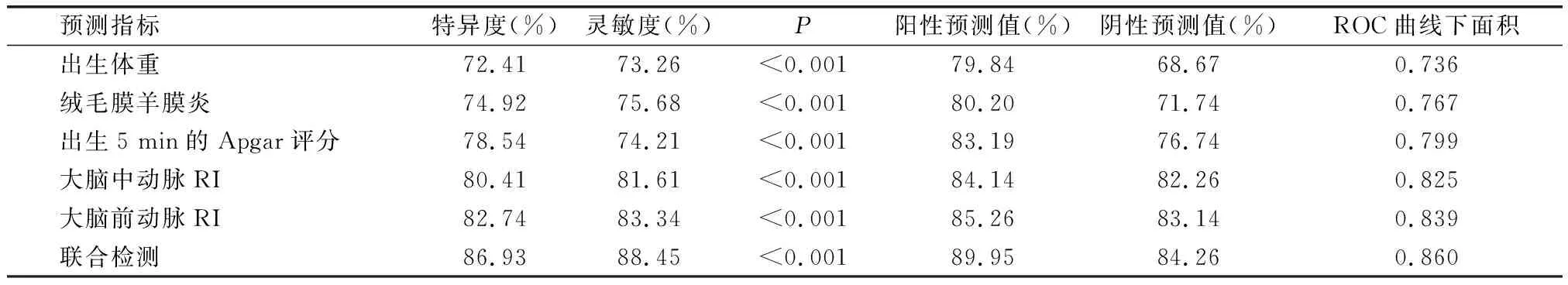
表4 ROC曲线分析预测效能
2.5 预测模型的构建
基于多因素COX回归分析结果构建列线图预测模型,结果如图2所示,出生体重<1000 g为29分、绒毛膜羊膜炎为28分、出生5 min的Apgar评分<5分占据76分、大脑中动脉RI为56分、大脑前动脉RI为67分,以上五项指标总分为256分,对应发生脑损伤的概率为78.19%。
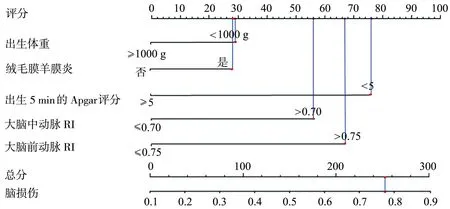
图2 预测脑损伤发生的列线图模型
2.6 模型验证
2.6.1模型区分度评价
运用Bootstrap方法进行内部验证,通过ROC曲线评价预测脑损伤的列线图模型区分度,结果如图3所示,训练集AUC为0.769(95%CI:0.704~0.816,P<0.001),C-index为0.791;验证集AUC为0.739(95%CI:0.701~0.829,P<0.001);C-index为0.789;预测模型的C-index在训练集和验证集中均大于0.75,模型区分度较高。

图3 预测模型的ROC曲线A:训练集; B:验证集
2.6.2校准度评价
对模型的校准度进行评价发现:在训练集中χ2=1.396,P=0.205(图4A);在验证集中χ2=2.067,P=0.128(图4B),差异无统计学意义(P>0.05)。
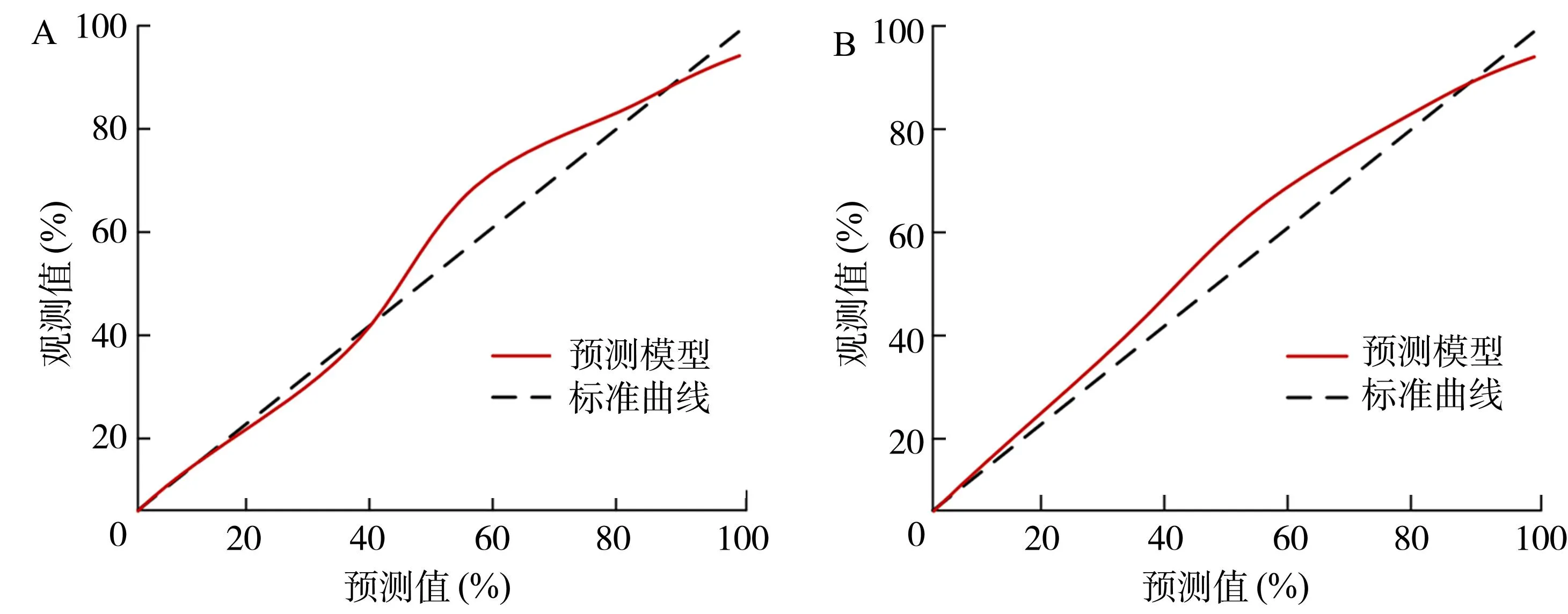
图4 预测模型的校准度A:训练集; B:验证集
2.6.3临床决策曲线
绘制临床决策曲线评价列线图模型预测的有效性,当所有PDA早产儿均存在脑损伤时,模型在训练集和验证集中的临床应用价值均为负值,当所有PDA早产儿均不存在脑损伤时,模型不具有临床应用价值;训练集中,当阈概率在11%~90%时使用列线图模型预测脑损伤的净获益值高(图5A),而在验证集中,阈概率在13%~91%范围内净获益值高(图5B),由此可见列线图模型安全可靠,实用性强。
3 讨论
早产是导致新生儿死亡率和发病率高的主要原因,由于大脑的不成熟,早产儿患终生神经系统疾病的风险与出生时的成熟度成反比[6]。有研究表明,大约10%的胎龄30~37周出生的早产儿、80%的25~28周出生的早产儿和90%的24周出生的早产儿的动脉导管在出生后第4天保持通畅;在出生后第7天,这些比率分别下降到大约2%、65%和87%[7]。因此,胎龄<28周时出生的极度早产儿发生血流动力学显著的PDA和相关并发症的风险最高。此外,有证据表明极低出生体重(<1500 g)婴儿的神经系统残疾率很高[8]。与足月婴儿相比,早产儿在磁共振成像上表现为较不成熟的白灰质分化和髓鞘化减少[9],这些差异可能是早产或与早产相关的其他因素造成的,以上研究也证实了本研究结果。
除此之外,围产期脑损伤还与暴露于多种围产期炎症触发因素有关,如产前感染(即绒毛膜羊膜炎)、缺氧缺血和各种产后伤害性触发因素(即氧化应激、机械通气、血流动力学不稳定等)[10,11]。在本研究中,绒毛膜羊膜炎与PDA早产儿脑损伤有关。据报道,绒毛膜羊膜炎的发病率随着胎龄的降低而显著增加[12]。绒毛膜羊膜炎是脑损伤和大脑发育不良的危险因素[13]。低Apgar评分是影响早产儿死亡率的重要因素,它在临床上用于评估血液动力学障碍,如呼吸暂停、心动过缓、肌张力减退和呼吸抑制等[14]。本研究表明,5 min的Apgar评分<5分与脑损伤相关,这个结果与大多数研究结果一致,这是因为Apgar评分是出生时直接指定的衡量婴儿如何过渡到子宫外生活的指标。此外,Apgar评分被发现是缺氧缺血性脑病新生儿预后受损的生物标志物,并被确立为低温治疗标准的一部分[15]。
许多极早产儿都有与损伤相关的长期神经发育问题。脑灌注的极端和波动与IVH和白质损伤有关。在成人大脑中,灌注是通过大脑自动调节来控制的,以便在一定的血压范围内保持流量或多或少的恒定。研究表明,早产儿的大脑自动调节可能未完全发育,尤其是在较低胎龄范围内[16]。因此,全身灌注的极端情况会原封不动地传送到脑组织。多普勒可有效跟踪流速的变化、评估脑血管阻力的变化以及确定脑血流自动调节的下限。RI因为可以显示出观察者间非常小的变异性,并且不依赖于声波的角度,是目前最接近脑血流的多普勒参数。本研究中,大脑中/前动脉的RI均与PDA早产儿的脑损伤相关。在一篇综述中发现在大脑中/前动脉中,血流动力学显著的PDA与较高的RI之间存在关联[17]。PDA的存在也与不良结果和足月等效年龄的脑容量降低有关。由于PDA的脑血流模式改变,因此可以帮助指导治疗策略。例如,Bravo等[18]表明布洛芬治疗终止后4 h测量的RI≥0.74是PDA的最佳生物标志物。本研究也存在一定的局限性,单中心的回顾性研究,得到的结果可能由于纳入的样本量不足而产生偏倚,后续有待多中心、大样本量的研究进行进一步验证。
综上所述,通过对PDA早产儿脑血流参数的超声监测,对脑损伤的诊断具有十分重要的预测价值,并且将其与临床指标联合检测结果更准确、可靠。

