黏弹性止血试验导向的创伤性凝血病诊治
沈 拓,朱 峰
(同济大学附属东方医院重症医学科,上海 200120)
难以控制的大出血是可预防的创伤相关死亡的主要原因[1]。潜在凝血系统功能受损,即广义上的创伤性凝血病(trauma-induced coagulopathy,TIC),是出血性死亡的主要原因[2]。半数病人在受伤后的前2 h 内因失血而死亡,且创伤后24 h 内死亡的绝大多数为出血病人[3]。
研究表明,早期目标导向的治疗干预可改善凝血功能[4-5],减少红细胞、新鲜冰冻血浆(fresh frozen plasma, FFP)和血小板的输注需求[4-7],减少创伤后多器官功能衰竭[4],缩短住院时间[5],并提高生存率[4,6-9]。因此,迅速识别和及时干预危及生命的出血事件对于病人预后至关重要。但病人伤情在最初往往无法准确评估,所以,客观可靠的早期识别手段和有目的的干预措施是成功管理危及生命的TIC的关键。
在当前急诊室、手术室及重症监护病房(intensive care unit, ICU)的治疗中,常规凝血试验(conventional coagulation assay, CCA)手段已被广泛应用。但CCA 结果的获取往往需要更长时间,无法就地检测,且CCA 指标并不能反映凝血全貌、凝血过程各个阶段相应凝血因子的作用情况以及血小板功能情况。因此,CCA 对于TIC 的救治价值相对有限。
在当前的损伤控制复苏(damage control resuscitation, DCR)时代,控制性低血压以及模拟全血成分的输血方案被证明可提高生存率。但这些血液制品比例是经验性的,不能解释病人独特的凝血特点[10]。创伤病人止血后可迅速转变为高凝状态,此时病人将暴露于血栓的高风险中,往往需要更多凝血指标来指导下一步抗凝方案的选择。黏弹性止血试验(viscoelastic hemostatic assay, VHA)能反映创伤病人凝血全貌,指导临床医师快速识别TIC 的不同表型,并针对不同凝血指标障碍进行精细化管理。本文结合近年来国内外相关文献,对VHA 导向TIC 的诊治进行综述,以期给广大临床医师提供思路。
1 TIC与VHA
TIC 是创伤后由组织损伤引起的凝血功能障碍,其相关凝血异常可表现为高凝或低凝,临床症状和体征可相应表现为血栓栓塞或难以控制的大出血[11]。近年来,严重创伤后的凝血管理成为创伤救治的热点问题[12]。TIC的诊治对创伤病人的救治起着至关重要的作用。以往TIC 的诊治更多依赖于CCA 及临床经验。近年来,随着VHA 的广泛应用及推广,其在指导创伤性出血病人的血液管理中显示出一定优势。
VHA 可通过评估血凝块形成速度、强度和稳定性等黏弹性特性,对凝血级联进行实时评估[13],主要包括血栓弹力图(thromboelastography,TEG)、旋转式血栓弹力装置(rotational thromboelastometry device,ROTEM)及凝血和血小板功能分析仪三种检测方法(见图1、2)。
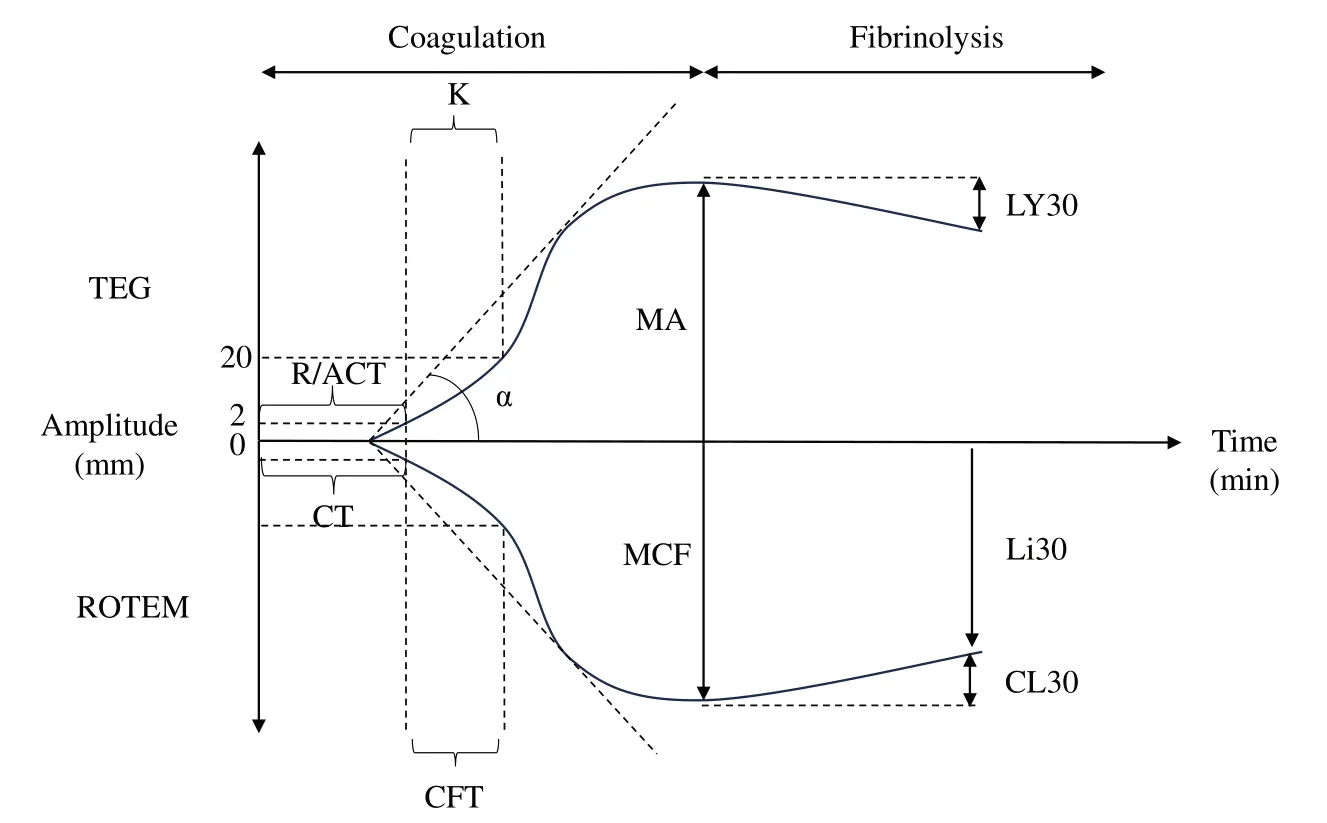
图1 TEG和ROTEM示意图Fig 1 Diagram of TEG and ROTEM

图2 凝血和PF分析仪示意Fig 2 Diagram of coagulation and PF analyzer
TEG 与ROTEM 同为血栓弹性方法,二者原理近似。测量连续施加的旋转力对全血的影响来评估血块的形成、强度和溶解,并将结果传递给机电转导系统(TEG)或光学检测系统(ROTEM),以图形形式显示。可用于检测血凝块形成过程及其生理特性的变化,反映凝血因子、纤维蛋白原(fibrinogen, FIB)、血小板功能(platelet function, PF)及纤溶情况的变化。TEG 与ROTEM 目前临床应用范围广泛,二者结果的图形形式基本相似,但其结果不能相互替换。反应时间(reaction time, R)/活化凝血时间(activated clotting time, ACT)(r-TEG)/凝血时间(clotting time, CT)代表测定开始至振幅达到2 mm的时间。凝固时间(kinetics time, K)/血栓形成时间(clot formation time, CFT)代表振幅从2 mm 到20 mm的时间。α 角代表从凝块起始点到形成曲线的斜率画切线所形成的角度。最大振幅(maximum amplitude, MA)/最大凝块强度(maximum clot firmness,MCF)代表血凝块的峰值幅度或强度。LY30/CL30代表达到最大振幅/强度后30 min内凝块强度振幅/强度损失百分比。Li30 代表达到最大振幅/强度后30 min内凝块强度振幅/强度剩余百分比。
凝血和血小板功能分析仪也是借助对凝血过程中血液黏度变化的检测来描述血凝块形成的黏弹性特征。塑料探头安装在机电换能器上,以约200 Hz的频率和小而难以察觉的幅度垂直振动,黏弹性流体的运动阻力由机电换能器检测。ACT 是血液标本保持液态的时间,主要反映内源性凝血系统的状况。凝血速率(clot rate, CR)是曲线上升的第一个斜率,反映纤维蛋白形成的速率,间接反映FIB 的水平。达到高峰时间(time to peak, TP)受纤维蛋白与血小板相互作用。最大凝血信号(maximal clot signal, MCS)反映血凝块收缩的强度。PF反映血小板的功能,依据血液标本结束液态阶段后凝血收缩的强度及速度计算而来。凝血和PF 分析仪不但可反映凝血因子的状态,也可反映血小板的数量及功能。
不论是TEG、ROTEM 还是凝血和PF 分析仪,其临床应用场景理论上相似,如心血管外科、肝移植手术、创伤出血、产后出血、新型冠状病毒肺炎及重症等领域,但其在各专科的临床使用价值上仍有待进一步验证。
虽然临床上对于VHA 在TIC 的诊治价值进行大量的研究,但目前仍无明确统一的阈值指导止血或抗凝的启动时机,临床上仍建议使用CCA 结合VHA 结果进行综合评价。笔者复习文献资料,结合临床实际,简单阐述VHA导向的TIC的诊治。
2 VHA导向的TIC诊疗
2.1 VHA导向的创伤性低凝血症诊断
TIC 的经典定义为凝血酶原时间比值(prothrombin time ratio, PTR)为1.2 或更高。目前,以常规凝血指标为参照,在明确创伤病史的前提下,活化部分凝血活酶时间(activated partial thromboplastin time, APTT)延长>10 s,凝血酶原时间(prothrombin time, PT)延长>3 s,PT-国际标准化比值(international normalized ratio, INR)≥1.5,凝血酶时间(thrombin time, TT)>15 s 4 个条件,满足任意一条即可诊断创伤性低凝血症。需指出的是,应排除正在使用抗凝剂的情况[14]。
但在创伤急性期,病人潜在失血的进展以及复苏导致的稀释性凝血功能障碍时刻变化,CCA往往不能提供病人的即时凝血功能。常规血小板数量的检查也不能反映PF,而PF 障碍则是在血小板计数还处于参考范围时,TIC 病人的血小板就出现聚集、黏附等功能障碍,且与预后不良有关[15]。VHA可在更短时间内获取凝血因子、FIB缺乏乃至PF的信息,从而指导临床医师更快地启动止血性复苏策略或大量输血方案(massive transfusion protocol,MTP)。
目前尚无确切的VHA 指标用于诊断创伤性低凝血症。一般来讲,在TEG/ROTEM 中,R/CT 时间的延长提示凝血因子活性下降,α 角减小及K/CFT延长提示FIB 减少或活性降低,MA/MCF 减小主要提示PF 受损;在凝血和PF 分析仪中,ACT 延长提示凝血因子活性下降,CR 降低提示FIB 活性降低,PF下降提示血小板功能受损。当VHA出现上述情况时,再结合CCA 的结果,可以诊断TIC 并定位至相应的凝血功能受损。也有研究采用VHA 诊断创伤性弥散性血管内凝血(disseminated intravascular coagulation, DIC),如采用TEG 评分总分≥2 分作为TEG-DIC 的诊断标准。TEG 评分标准:R>582 s=1;K>394 s=1;Angle<39°=1;MA<39.5 mm=1[16]。
近年来,随着VHA 检测仪器的不断迭代更新,院前开展VHA 检测的研究也展现出良好的前景[17]。这有助于在创伤早期识别TIC 病人,以便尽早展开救治。
2.2 VHA导向的创伤性低凝血症治疗
对于创伤的正确处理应基于DCR 的原则,即通过损伤控制性手术、控制性低血压、快速复温、限制晶体胶体输入、基于比例的血液复苏及治疗凝血病来减少损伤、出血,以改善伤者的预后[18-19]。
创伤性低凝血症的治疗也应该基于DCR 的原则展开。对此,《创伤性出血患者血液管理专家共识(2022 年版)》给出基于创伤性出血套餐检测(常规凝血、血小板、血红蛋白)的针对创伤性出血的MTP流程[18]:
1) 创伤出血病人的识别及MTP 的启动。创伤性出血引起血流动力学改变,即心率≥110 次/min而收缩压≤90 mmHg。
2) 创伤性出血套餐的开具并反复评估。
3) 3 h 内予氨甲环酸(tranexamic acid, TXA)抗纤溶治疗。
4) 尽快以1∶1的比例输注红细胞及FFP。
5) 根据CCA 结果进一步确定输注成分、剂量或停止输血、抗凝时机选择等。
从流程中不难看出,治疗过程中对于凝血功能的评估及输血成分的决策受到出血套餐结果的直接影响。由于检测条件制约,相应结果往往需近1 h方可获取,其时效性大打折扣,不能及时反馈病人当前凝血功能状态。
有研究提出根据r-TEG 检测来指导MTP 方案[20]。相比之下,主要差异如下:
1) 该流程增加了钙剂的应用。由于钙离子是重要的凝血因子,其在病人大量输血、复苏以及酸中毒过程中,呈现明显下降过程,钙离子的补充对于凝血功能维持起至关重要的作用。
2) 在r-TEG的纤溶指标结果出来后使用TXA。
3) 应用VHA 的指标来给出输血量及输血成分的实时决策,而非结合CCA。
目前,TXA 的使用时机存在争议,第6 版欧洲创伤后大出血和凝血病管理指南建议将TXA 的使用前置于VHA[21],并不使用VHA 决定TXA 的使用。因为研究证明TXA 对于改善TIC 病人预后的获益是肯定的[22-23]。有研究借助VHA 评估抗纤溶效果时,发现TXA 不增加纤溶关闭的发生率,认为VHA对于纤溶状况不敏感[24]。但也有研究指出,VHA对纤溶亢进有高度特异性,且相比CCA,检测凝血功能更敏感[25]。
一项单中心前瞻性随机对照试验表明,相比于CCA,当以TEG 为导向进行止血性复苏时,病人生存率更高,且血浆和血小板使用更少[7]。
TEG 在北美及我国应用较广泛,而ROTEM 更多在欧洲国家使用。有研究提出类似的ROTEM引导下TIC及DIC的治疗流程[26]:
1) 改善体温、动脉血气分析、电解质、红细胞计数,优化病人一般状况,使体温>34℃、pH值>7.2、Ca2+>1 mmol/L、红细胞压积>24%。
2) 严重创伤(ISS 评分>16)和(或)严重休克病人,予TXA 15~20 mg/kg。
3) 完善ROTEM 检测,根据结果进一步行成分输血。
基于ROTEM 的创伤性低凝血症的治疗强调病人一般状况的维护。因为低体温、酸中毒对于凝血功能的恢复非常不利,Ca2+是重要的凝血因子,适当的红细胞数量是保障脏器氧供的基础,也为病人潜在的失血及复苏留有余地。对于严重创伤病人同样前置了TXA 的使用,后续再结合具体检测结果进行精细化管理。
不难看出,借助VHA 可更迅速和全面地掌握TIC 病人的凝血功能状况,并结合相应指标行精准的止血性复苏。结合以上建议并综合考虑我国当前VHA的现状,提出改良的MTP流程(见图3)。

图3 改良MTP流程Fig 3 Improved MTP process
当然,过于精细的方案不一定是最好的,我们不得不考虑临床工作中所面临的反复检测及获取血制品过程中所面临的困难。现有的临床研究对于使用即时血小板功能装置监测血小板功能的获益尚不明确,目前仍然建议外伤大出血病人结合血小板计数进行决策,维持血小板计数在50×109/L以上[20]。
2.3 VHA导向的创伤性高凝血症诊断
多数创伤病人在入院后已表现为高凝状态,大部分创伤性低凝血症病人在成功治疗后也会迅速转变为高凝状态。创伤性高凝血症在临床中更易被忽视,但其造成的血栓栓塞事件同样给临床工作带来严重的后果[27-28]。
目前,创伤性高凝血症尚无确切的诊断标准。实验室检查可呈现高FIB 血症、血小板高反应性、抗凝分子活性下降、纤溶抑制等[29]。临床常结合CCA 指标如APTT、PT、FIB 及血小板计数等来评估创伤性高凝血症的发生。一般来讲,APPT 和PT 缩短提示凝血因子活性亢进,FIB≥4.0 g/L 提示FIB 功能亢进,血小板计数≥400×109/L提示PF亢进[29]。
但是,上述凝血指标仍不能直观反映凝血酶、FIB的功能状态,血小板计数也不等同于实际PF情况。高水平D-二聚体和FDP 也不一定等同于高凝、高纤溶状态,而是前期出凝血过程中的正常表现。相比而言,VHA 指标能直观地反映凝血功能亢进的情况。因此,创伤性高凝血症的确诊更依赖于VHA的结果。
在TEG/ROTEM 中R/CT 时间缩短提示凝血因子活性升高,α 角增大及K/CFT 缩短提示FIB 活性升高,MA/MCF 增大提示PF 亢进,LY30/Li30 升高提示纤溶亢进;在凝血和PF 分析仪中,ACT 缩短提示凝血因子活性升高,CR 升高提示FIB 活性升高,PF升高提示血小板功能亢进。
在TIC 的病程中,当机体由低凝状态向高凝状态转变时,凝血途径中各成分的变化不是同步的[12]。CCA 对这种变化不敏感,而这恰恰是VHA的优势。
2.4 VHA导向的创伤性高凝血症治疗
创伤性高凝血症的治疗重点在于血栓的防范与治疗。有时,创伤伤情较复杂,高凝与出血风险并存[12],且二者可相互转化[11]。所以当借助CCA 和(或)VHA 识别出创伤性高凝血症病人后,应对出血风险进行评估,尽量选择安全而有效的预防血栓方式。
与此同时,应进一步完善查体,排查异常肿胀的肢体、不明原因恶化的氧合、新发的意识改变或肢体活动异常等。在条件允许时,可完善血管超声、血管增强CT 乃至磁共振检查来排查可能已存在的血栓事件[30]。
在临床,机械物理治疗至关重要,以较低成本、较安全的方法和较早的时机进行创伤性高凝血症的预防和治疗。有充分的证据表明,间歇充气加压泵(intermittent pneumatic compression, IPC)与减少医院相关性静脉血栓栓塞的获益有关[21]。有研究指出,与单独的药物预防相比,IPC 联合药物预防降低肺栓塞和深静脉血栓的发生率[31]。建议在病人不能活动且有出血风险时,通过IPC 尽早开始机械性血栓预防,推荐在出血得到控制后24 h内联合药物和IPC行血栓预防,直至病人能够活动[21]。
VHA 指导创伤性高凝血症治疗的意义还在于抗凝时机决策、抗凝抗血小板方案选择以及抗凝抗血小板药物剂量的调整。
借助VHA 发现,纤维蛋白溶解在损伤后早期被激活,但很快通过复苏得到纠正,有时会出现持续纤溶关闭状态[2,32]。有研究认为,使用抗纤溶药物的病人更有可能出现持续的纤溶关闭,这些早期凝血变化很重要,因其与死亡率增加有关,且是ICU 中静脉血栓栓塞症(venous thromboembolism,VTE)的早期危险因素之一[33-37]。但前述研究认为VHA 对于早期纤溶激活并不敏感。纤溶关闭的存在以及抗纤溶药物的使用都可能提示应该更频繁地借助VHA 来评估凝血功能变化,必要时进行抗凝治疗。
VHA中的R/CT时间也与静脉血栓栓塞高度相关。静脉血栓栓塞预防时机的回顾性分析提示,在损伤后3 d 内未能开始预防会显著增加风险,且VHA 评估提示,在此时间段内大多数病人是高凝状态[27]。伤后48 d 内血块强度(MA/MCF)增加也与VTE的发生有关[37]。
目前,临床上常用低分子肝素或普通肝素进行抗凝治疗。肝素对于静脉血栓的预防价值肯定。但有研究显示,VHA 导向的肝素剂量增加对减少血栓并发症无效[38],可能是因为一些人群存在抗凝血酶缺乏。为降低创伤后血栓并发症的风险,除肝素外,抗血小板药物也进入研究[39]。目前创伤相关的VTE 预防指南建议,可以有选择性地对部分病人群体使用阿司匹林,VHA 评估PF 可能有助于指导给药剂量[40]。
3 总结与展望
VHA 在指导TIC 诊治中发挥了越来越重要的作用,提供更多凝血功能的信息。近年来相关设备也不断更新换代,使用简便,结果稳定,甚至有机会院前使用,这极大缩短急诊室的诊断时间,为救治争取更多的时间。当然,目前VHA 对TIC 进行评估、治疗的高质量随机对照研究有限,VHA 对创伤病人早期纤溶系统功能评价仍存在一些争议。随着VHA 在临床工作中的广泛应用,会有更多高质量的临床研究涌现,有助于更好地认识TIC 的病理生理过程。

