金属夹造袋牵引法辅助内镜黏膜下剥离术治疗结直肠肿瘤的临床效果
钟 俊,钟嘉敏,申屠弘田,鲁竞一,李玮泽,李昊朋,黄骏盛,韩泽龙,刘思德
1南方医科大学南方医院消化内科,广东 广州 510515;2广州中医药大学第一临床医学院,广东 广州510405
根据国家癌症中心发布的2022年全国癌症统计报告显示,2016年我国的结直肠癌新发病例人数为40.8万,导致的死亡人数为19.6万,在全部恶性肿瘤中位居第2位和第4位,严重威胁居民生命健康。结肠镜和病理检查是诊断结直肠癌的金标准;同时结肠镜可以切除结直肠癌前病变和早期癌变,是预防结直肠癌发生发展最主要的方法[1]。内镜粘膜下剥离术(ESD)是一种切除消化道浅表肿瘤的微创内镜技术。ESD可以切除最大直径超过20 mm 且必须在内镜下一次性切除的病变、>10 mm的EMR残留或复发再次行EMR治疗困难者及反复活检不能证实为癌的结直肠病变[2]。部分ESD手术因为术中操作视野受限,导致手术时间延长与不良事件发生率增加[3]。
金属夹是内镜手术中最常用的器械之一,主要运用于夹闭创面。为了完整暴露ESD的术中视野,目前临床开发了多个基于金属夹辅助牵引的方法,包括了体外牵引的带线金属夹牵引法、金属夹圈套器牵引法、体外磁力-金属夹牵引法,以及体内牵引的金属夹联合橡皮圈、乳胶带或细线牵引法等[4]。一项Meta 分析结果表明,与传统ESD相比,使用金属夹的牵引技术辅助ESD可以缩短手术时间,提高R0切除率并降低穿孔风险[5]。
然而,基于金属夹的体外牵引方法安装牵引装置时需退出内镜和重复进镜,增加了手术难度和时间,且牵引方向单一、牵引张力无法动态调整[6]。基于金属夹的体内牵引方法联合使用乳胶带、橡皮圈或环形细线等材料,构建牵引装置的操作复杂,不利于技术的普及推广[7-10]。
针对目前基于金属夹的牵引技术在辅助ESD治疗中存在的不足,我们创新性开发了一种金属夹内牵引的新技术——金属夹造袋牵引法:利用金属夹将病变远端边缘固定到对侧肠壁产生黏膜下牵引,被牵引的病变黏膜与黏膜下层形成锥形口袋,可充分暴露术中操作视野。金属夹造袋法可以避免术中重复进镜,且无需使用额外的牵引材料,可减少构建牵引装置的手术步骤及降低牵引的操作难度。目前,关于金属夹造袋牵引法辅助ESD治疗的研究较少,且尚未有研究报道其临床效果。因此,本研究通过回顾性分析本中心ESD患者的临床资料,旨在评估金属夹造袋牵引法辅助ESD治疗结直肠肿瘤的临床作用。
1 资料和方法
1.1 一般资料
本研究为单中心、回顾性、观察性研究。该研究得到了南方医院伦理委员会的批准(NFEC-2023-450)。
本研究纳入2019年1月~2022年12月在南方医科大学南方医院消化内镜中心接受ESD治疗结直肠病变的244例患者,其中169例为无牵引辅助ESD治疗,75例为金属夹造袋牵引法辅助ESD治疗。所有患者术前均已签署知情同意书。
纳入标准:年龄大于18岁且小于80岁;病变部位位于结直肠且接受ESD切除病变的患者;术后病理为肿瘤性质病变的病例。排除标准:术后病理结果为未完全切除;肠道准备不合格者;妊娠期、哺乳期患者;合并精神类疾病如:精神分裂症、重度焦虑等不能配合治疗者;合并其他肺癌、肝癌等恶性肿瘤性疾病者;未签署知情同意书以及病例资料不全者。以上ESD手术由2位经验丰富(ESD操作例数大于500例)的专科医师操作完成。
1.2 研究方法
1.2.1 器材及试剂 奥林巴斯内镜(PCF-Q260JI,PCF-Q260AZI,CF-H260AZI,GIF-H290T,Tokyo,Japan)、注射针(LOT 30591391)、Hook刀(KD-620LR)、Dual 刀(KD-655L)、止血钳(LOT 31361810)、圈套器(LOTSD-210U-25)、金属夹(LOTMMAD230602238)。
1.2.2 术前准备 所有拟行ESD的患者术前完善血常规、凝血功能、电解质、感染指标和心电图等检查。长期使用抗凝或(和)抗血小板药物患者需术前停药≥7 d。患者术前24 h行低渣饮食并于术前4~6 h饮用2000 mL聚乙二醇电解质散和(或)15 mL西甲硅油清洁肠道。采用波士顿量表进行肠道准备质量的评估[11],≥6分者提示肠道准备合格。
1.2.3 ESD操作步骤 (1)无牵引组(N-ESD组):病灶标记:针对黏膜下肿物,使用Hook 刀或Dual 刀于病灶边缘5.0 mm行电凝标记,标记点间隔约2.0 mm。非黏膜下肿物无需标记。黏膜下层注射:注射生理盐水或1∶100 000肾上腺素和靛胭脂溶液至病变边缘外侧黏膜下层。黏膜切开:采用环周方式切开病变周围正常黏膜。黏膜下层剥离:于内镜前端安装透明帽,进入黏膜下层后逐步剥离黏膜下层,直至完整地切除肿物。止血和创面处理:仔细观察切除病变后的创面,使用电凝等方法处理裸露血管,采用金属夹封闭创面。
(2)金属夹牵引组(M-ESD组):病灶标记、黏膜下层注射与。黏膜切开的过程如上所述。金属夹造袋:使用电刀切开病变周围的黏膜形成黏膜下袋,利用可重复开合的金属夹钳夹切开黏膜的远端边缘,将被夹取的黏膜拉向对侧肠壁同时进行内镜吸引使金属夹贴近对侧肠壁;重新打开金属夹,保持切开黏膜固定于金属夹的一臂,并将金属夹的另一臂夹取对侧肠壁黏膜;闭合金属夹,连接切开黏膜与对侧肠壁黏膜;金属夹牵引拉伸剩余的黏膜下层,暴露黏膜下层剥离层次。黏膜下层剥离:逐步剥离黏膜下层至完整肿物切除后,标本脱离原发部位并固定于对侧牵引点。止血和创面处理:同上所述。释放标本与金属夹:使用圈套器套取拔除牵引金属夹,随后将标本与牵引金属夹取出(图1)。
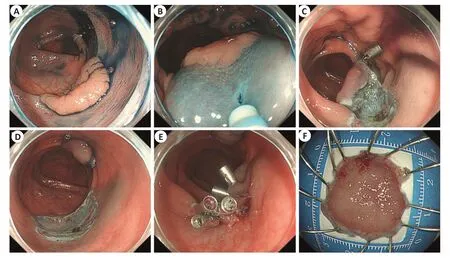
图1 金属夹造袋牵引法辅助ESD治疗的内镜图像Fig.1 Endoscopic images of endoscopic submucosal dissection (ESD) assisted by metal-clip pocket traction.A:Chemical staining of lesions using indigo rouge.B: Normal saline or indigo rouge solution is injected into the submucosa of the anal side of the lesion to form a bulge.C:The metal clip clamps the incised mucosa and fixes it on the contralateral colon,and pulls the lesion mucosa to expose the submucosal anatomical line.D: Gradual detaching of the lesion into a complete detachment.E:Wound closure using multiple metal clips.F:Stretching and fixation of the clinical specimen.
1.2.4 标本处理 标本回收:使用透明帽吸引或圈套器套取标本至体外。标本拍照与固定:细针固定标本于记录板,充分伸展标本后拍照;浸泡于10%福尔马林溶液。标本病理检查:所有经ESD切除的组织标本由南方医科大学南方医院病理科进行病理染色与组织学诊断。
1.2.5 术后处理 术后观察患者1~2 d。观察有无腹痛和便血等情况。根据病理诊断以及影像检查结果判断是否追加外科手术。
1.2.6 术后随访 患者于ESD术后第3、6、12月复查结肠镜检查。
1.3 研究指标
主要研究指标:ESD 手术时间;次要研究指标:整块切除率、完全切除率、根治切除率、不良事件发生率(术中出血、术中穿孔、延迟出血以及延迟穿孔)和组织学诊断。观察性指标:病变部位、病变直径、病变类型。
1.4 相关定义
1.4.1 ESD手术时间 从黏膜下层注射到完整切除肿瘤的时间。
1.4.2 组织学评价标准[12]整块切除:病变在内镜下一次性被整块切除。完整切除:整块切除标本在病理学水平达到水平切缘和垂直切缘均阴性。根治性切除:根据日本结直肠癌协会指南标准对切除标本进行组织学检查,没有淋巴结转移风险的完整切除[13]。
1.4.3 病理诊断标准 由至少两名经验丰富的病理学家按照世界卫生组织分类系统[14]进行组织病理学诊断,在本研究中临床标本所涉及的组织学诊断为腺瘤(包含:管状腺瘤、传统锯齿状腺瘤)、无蒂锯齿状病变、腺癌(早期癌和进展期癌)、神经内分泌瘤、脂肪瘤和间质瘤等病变。
1.4.4 不良事件
1.4.4.1 穿孔 术中穿孔 在手术过程中可以直接观察到肠壁穿孔。延迟穿孔:在ESD后行胸部平片或计算机断层扫描中发现气腹。或患者出现腹膜刺激征阳性及相关感染征象。
1.4.4.2 出血 ①术中出血分级[15]:(a)无出血:手术过程中无可见出血;(b)轻微出血:单一的止血措施(如电凝止血钳、氩离子凝固术、止血夹)可止血,无再次出血;(c)少量出血:反复出血、渗血或使用多种止血措施方可止血;(d)大量出血:多种止血措施不能止血,手术中止,或需转外科手术。②延迟出血:术后观察到任何明显出血或大量黑便需要内镜止血和/或血红蛋白水平与上次术前水平相比下降≥20 g/L。
1.4.4.3 病变部位 根据日本结直肠癌的分类标准[13],将结直肠病变部位分为右半结肠(回盲部、升结肠及横结肠右半部),左半结肠(横结肠左半部、降结肠及乙状结肠),直肠。
1.4.4.4 病变类型 侧向发育型肿瘤(LST):指直径>10 mm以上的呈侧向扩展而非垂直生长的一类表浅型病变,包括颗粒型病变及非颗粒型病变。非LST息肉:除外LST的结直肠肿瘤性病变,包括腺瘤、癌等。黏膜下肿物:起源于消化道黏膜肌层或固有肌层的病变。
1.4.4.5 病变长径 在标本充分舒展并固定的情况下,测量经过标本中心的两侧边缘间的最大直线距离。
1.5 倾向性评分匹配(PSM)
根据文献提示年龄、病变部位、病变长径和病变类型是影响ESD手术评估指标的因素,将上述变量作为倾向性评分匹配的匹配变量。进行Logit模型构建得到预测值。采用最近邻匹配法进行匹配,设置参数为按照PS最大值到最小值选择样本、卡钳值caliper为默认值0、匹配比例ratio为1∶1以及选择不重复匹配。使用绘制平衡性检验直方图和PS得分抖动图、标准化平均差异(SMD)以及使用U 检验(或χ2检验)比较匹配后两组变量以评估匹配样本中M-ESD组和N-ESD组的协变量的分布相似性。
1.6 统计学分析
考虑到临床数据的非正态分布,本研究中的连续性变量均以M(IQR)表示,组间比较采用Mann-WhitneyU检验。分类变量用数量和百分比表示,组间比较采用Pearson χ2检验或Fisher确切概率法。根据既往使用基于金属夹牵引的文献,两组手术时间参考值为M-ESD组:47.3±25.6 min,62.3±35.7 min。设定α(检验水准)为0.05,1-β(检验效能)为0.80,假定方差齐性且基于独立样本t检验计算样本量,样本量校正使用Pooled variance方法。所计算的样本量共计138例,M-ESD组与N-ESD 组分别为69 例时,Actual Power(1-β)为0.841。采用R 4.2.2软件分析数据,采用P<0.05为差异具有统计学意义。
2 结果
2.1 倾向性评分匹配结果
2.1.1 倾向性评分匹配前后患者一般临床资料特征比较在PSM匹配前,共244例接受ESD治疗结直肠病变患者纳入回顾性分析,其中M-ESD组75例患者,N-ESD组169例患者。两组的病变类型和病变长径的指标有统计学差异(P<0.05)。M-ESD组的病变类型主要为LST(33/75例,44.0%),而N-ESD组的病变类型主要为非LST息肉(76/169例,45.0%)。与N-ESD组相比,MESD组的病变长径更短[20.0(3.00,70.0)vs25.0(4.00,100)]。
在PSM匹配后,匹配总数为150例患者,其中MESD组75例患者,N-ESD组75例患者。两组的一般临床资料各项指标差异均无统计学意义(P>0.05,表1)。
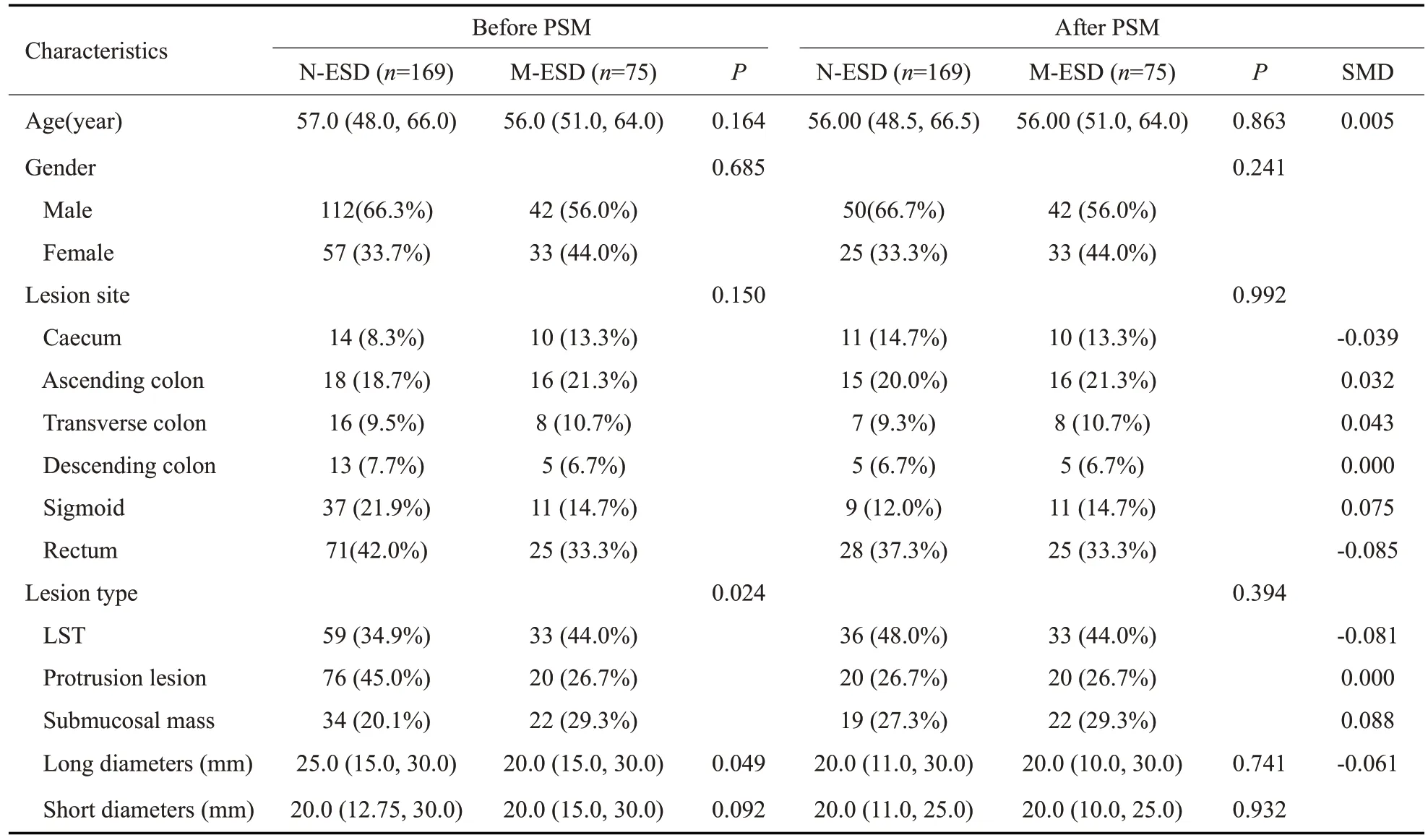
表1 倾向性评分匹配前后金属夹牵引组和无牵引组的基线资料对比Tab.1 Comparision of baseline characteristics between M-ESD group and N-ESD group before and after PSM
2.1.2 倾向性评分匹配后的平衡性评估 绘制平衡性检验直方图以及倾向性得分抖动图。PSM 匹配后,MESD组(matched M-ESD Group)和N-ESD组(M-NSD Group)的分布相似程度较一致(图2);在抖动图中,MESD 组(Matched M-ESD Group Unit)和N-ESD 组(Matched N-ESD Group Unit)具有相似的倾向得分分布(图3)。表1 提供了所有匹配因素的SMD(The standardized mean difference)。所有匹配变量的SMD均小于0.1,且所有U检验或χ2检验结果P值均大于0.05。因此可认为倾向性评分匹配的平衡性较好(表1)。

图2 倾向性评分匹配平衡性检验直方图Fig.2 Histogram of equilibrium test for propensity score matching (PSM).A,B: Histogram of propensity score before and after PSM in the M-ESD group.C,D:Histogram of propensity score before and after PSM in the N-ESD group.
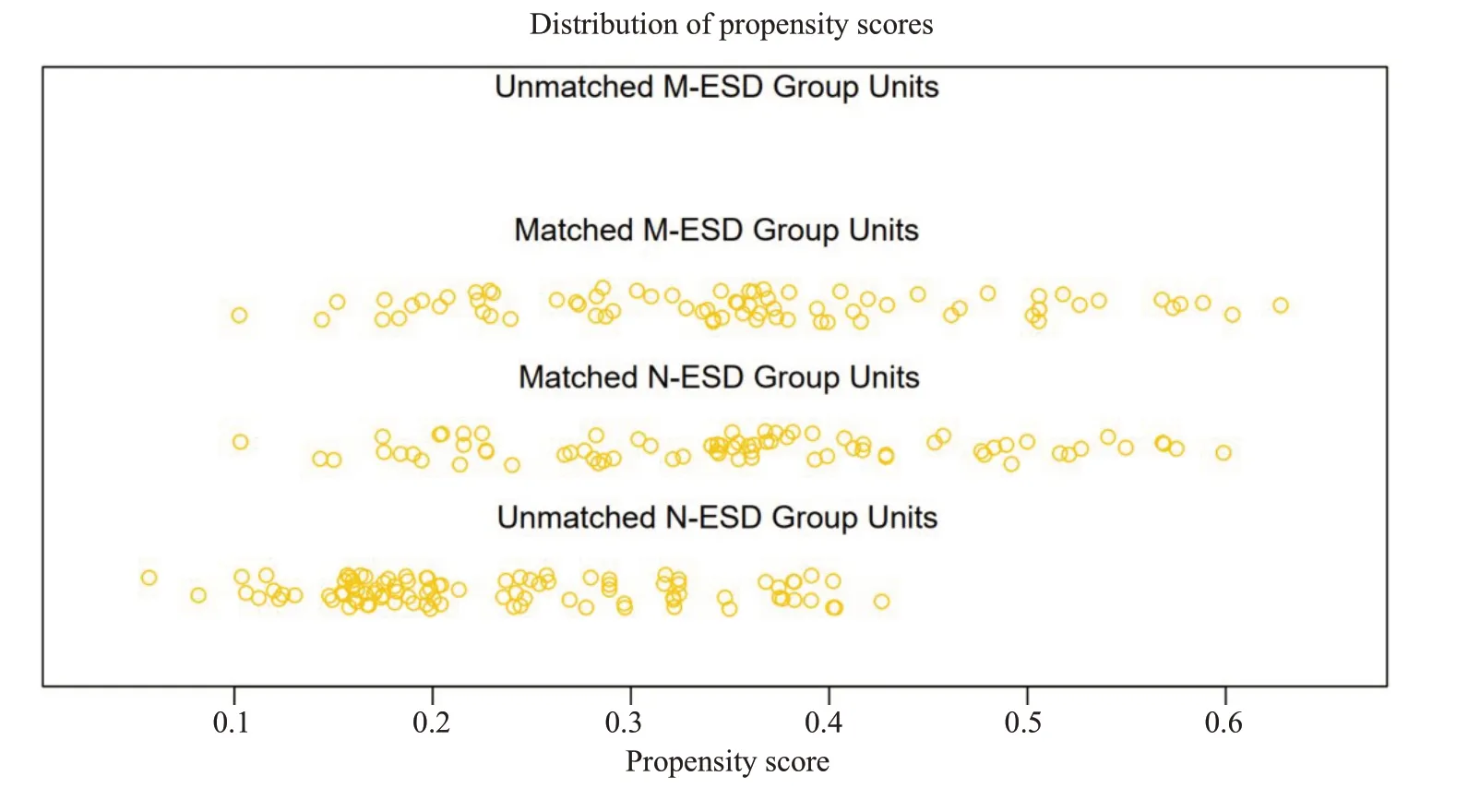
图3 倾向性评分匹配平衡性检验抖动图Fig.3 Jitter plot of equilibrium test for propensity score matching.A,B: Jitter plot of propensity score before and after PSM in the M-ESD group.C,D: Jitter plot of propensity score before and after PSM in the N-ESD group.
2.2 手术切除结果指标比较
本研究的主要指标为ESD的手术时间。结果为M-ESD 组的手术时间短于N-ESD 组(分别为20.0[15.0,30.0]min和30[20.0,45.0]min,P=0.008)。
M-ESD组与N-ESD组的整块切除率、完全切除率以及根治性切除率无统计学差异(均P>0.05,表2)。

表2 ESD手术结果分析Tab.2 Analysis of ESD outcomes
2.3 不良事件发生率
M-ESD组与N-ESD组的术中出血发生率与延迟出血发生率无统计学差异(P>0.05)。其中,M-ESD组和N-ESD组术中出血分级主要为无出血(66/75,88.0%vs59/75,78.7%)。M-ESD组和N-ESD组分别有1例以及2例患者出现延迟出血。
M-ESD组与N-ESD组的术中穿孔发生率以及延迟穿孔发生率无统计学差异(均P>0.05)。其中,仅NESD组的1例患者发生术中穿孔。两组均未出现延迟穿孔(表2)。
2.4 切除病变的临床病理特征
M-ESD组与N-ESD组的组织学诊断指标无统计学差异(P>0.05)。两组的组织学诊断均主要为腺瘤,其次为腺癌(表3)。

表3 切除病变的组织学诊断Tab.3 Pathological diagnosis of the lesions
3 讨论
内镜黏膜下剥离术是临床治疗结直肠早期肿瘤的主要手段。目前临床中常用的ESD辅助牵引方法有:夹线法、夹子-圈套器法、以及S-O夹法等牵引方法,但上述方法各有优缺点,临床应用受限[6,8,10,16]。本研究使用了一种新颖的牵引方法——金属夹造袋牵引法。该方法创新性地采用临床中常用器械作为牵引装置,大大地提高了牵引装置的可及性。并且利用单夹构建口袋技术进行牵引,牵引过程易操作且无需重新插入内镜,可以降低牵引技术的操作难度[17,18]。同时,金属夹造袋牵引法的成功率高,本研究中金属夹牵引组的牵引成功率为100%(75/75)。对于所有实施金属夹牵引的病例,在牵引结束释放金属夹后,观察对侧肠壁黏膜损伤情况,统计结果为牵引所致黏膜缺血坏死概率为0%(0/75)。
本文进一步评估了金属夹造袋牵引法辅助ESD治疗对结直肠肿瘤的临床作用。首先采用倾向性评分匹配法减少年龄、病变长径、病变部位与病变类型的因素对两组ESD手术结果对比的干扰[19]。PSM匹配后M-ESD组与N-ESD 组患者的一般临床资料均无明显差异(P>0.05)。
本研究主要观察指标为ESD手术时间。较长的手术时间可能与较高水平的不良事件相关[20],例如延迟出血[21]、穿孔[22]、术后吸入性肺炎[23]、深静脉血栓形成[24]以及心肺不稳定等其他临床不良事件[25]。此外,缩短ESD手术时间可降低ESD初学者的学习难度,促进ESD技术的普及。因此,本研究使用ESD手术时间评价金属夹造袋牵引法临床作用。一项对比传统ESD 与利用Scissor-Type Knife进行牵引辅助ESD的研究中[26],结果显示平均切除速度没有显着差异(23.7 mm2/minvs25.6 mm2/min;P=0.43);牵引辅助ESD的平均手术时间明显短于传统ESD(47.3 minvs62.3 min;P=0.03)。Liu 等[27]对比常规ESD组和金属夹+橡皮筋三角牵引辅助ESD组(CRT-ESD组)的手术的总时间(TPT)、粘膜下剥离时间(SDT),常规ESD组和CRT-ESD 组之间的TPT(58.71±26.22 minvs33.58±9.88 min,P<0.001)和SDT(49.24±23.75 minvs26.34±8.75 min,P<0.001)有显着差异。我们的研究结果为M-ESD组的手术时间短于N-ESD组,与既往文献报道结论一致。
本文次要观察指标为ESD手术结果相关指标与不良反应发生率。Georgios等[28]对33项牵引辅助ESD研究进行综述分析的结果显示:总体上实施牵引辅助ESD的方法可以缩短手术时间,提高完全切除率以及降低不良反应发生率,提示牵引技术辅助ESD治疗可获得良好的手术效果。但其中13项研究提示牵引技术组和未使用牵引技术组的手术切除率和不良发生率相似。本研究中ESD手术相关指标结果为M-ESD组和N-ESD组的整块切除率、完全切除率以及根治性切除率较高,组间对比均无统计学差异;不良反应事件指标结果为两组间术中/延迟出血与术中/延迟穿孔发生率较低且均无统计学差异。
考虑到本研究中纳入病例由两位经验丰富(ESD完成例数>500例)的高年资内镜医师操作完成,两组的手术时间均明显少于已发表文献研究中的手术时间,两组的R0切除率较高(>96%)且不良反应发生率较低(术中大量出血率0%且术中穿孔率<1%)。与既往的多项研究报道一致[29-31],本研究中对比M-ESD组与N-ESD组的手术效果与安全性指标无统计学差异。
然而,本研究存在一些局限性:首先,ESD术中实施牵引的指征尚无统一共识。其次,ESD手术难度与是否实施牵引可能具有相关性需要进一步探讨。第三,本研究的M-ESD组样本量较少,需纳入更多的样本以减少偏移。
总之,我们的回顾性研究结果表明,金属夹造袋牵引法辅助ESD治疗结直肠肿瘤具有缩短手术时间的临床作用且具有良好的手术效果与安全性。

