基于循证证据的神经外科手术患者下肢深静脉血栓预防方案构建及效果评价
田杏音 郭新影 朱颖洁 萧蕊英 庄京文 蒋耀颖 曹志恺 吕建平
广州市第一人民医院,广州 510180
下肢深静脉血栓(DVT)形成是外科术后患者常见并发症,具有发病率高、死亡率高的特点,而且大部分患者症状隐匿,被称为沉默的杀手〔1-4〕。神经外科手术患者因术前禁食、禁水、术中麻醉、输血、手术创伤、术后卧床及感染等因素发生下肢DVT的风险更高〔5〕,文献报道可高达31.1%〔6〕。另外,由于神经外科术后患者常常卧床并伴有意识障碍,其下肢DVT早期可无症状或症状不明显,容易引起忽视,待有症状出现甚至发生肺栓塞时为时已晚,患者因得不到有效的针对性干预,部分患者虽然成功完成手术,但在恢复期猝死或遗留肢体残疾,严重影响患者预后〔6〕。因此,针对下肢DVT高危患者的早期预防,降低神经外科手术患者下肢DVT发生率至关重要。综述国内外文献得知神经外科手术患者下肢DVT预防备受关注,但医护人员多重视术后血栓的预防和观察护理〔7-10〕,对患者术前、术中及出院后的管理关注不足。本研究基于证据的基础上构建神经外科手术患者术前-术中-术后-出院后下肢DVT预防的全程管理模式并进行临床应用效果实证研究,旨在为今后神经外科手术患者下肢DVT预防提供依据,最终降低此类患者下肢DVT发生率。
1 资料与方法
1.1 一般资料
选取广州市第一人民医院2020年1月至6月的神经外科择期全麻手术患者94例为对照组与2021年9月至2022年3月的79例患者为观察组。纳入标准:①年龄≥18周岁;②患者术前未发生下肢DVT、肺栓塞或血栓性静脉炎;③自愿同意参加本研究全过程者。排除标准:①充血性心力衰竭、肺水肿或下肢水肿;②下肢局部异常(如皮炎、坏疽、溃疡等);③下肢血管严重动脉粥样硬化或其他缺血性血管疾病等;④出、凝血异常或近期接受过其他抗凝治疗;⑤严重外周神经疾病以及材料过敏体质;⑥妊娠、哺乳或月经期患者。本研究通过医院伦理委员会审核。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。见表1。
表1 两组一般资料比较
1.2 方法
1.2.1组建证据应用小组 组建多学科循证护理实践团队,成员包括研究者本人、手术室科护士长1人,神经外科科主任2人,神经外科护士长2人,神经电生理技师1人,研究护士2人。研究者为护理学硕士、副主任护师且具有17年神经外科工作经历,负责项目的实施、团队的培训、证据实施流程控制及数据管理。研究护士通过广东省循证护理培训并考核合格,负责整理证据和资料,其他成员负责审查指标的分析、调研及构建,全程管理方案的制定和实施。
1.2.2获取证据 根据检索证据资源数据库包括BMJ Clinical Evidence、美国国立指南文库(NGC)、中国临床指南文库、医脉通、中国生物医学文献服务系统、中国知网、万方数据库等相关的临床实践指南和证据总结,检索关键词为神经外科(Neurosurgery)、下肢深静脉血栓(deep vein thrombosis)、围手术期(perioperative period)、预防(prevention),检索时限截至2020年3月。文献纳入标准:①适用于管理或预防神经外科手术患者下肢DVT的证据总结、指南、专家共识、系统评价;②推荐建议的适用人群为成人手术患者;③中文或英文发表;④发表年限为近10年。 排除标准:①单纯聚焦药物种类选择或药物使用时长等护士无法干预的措施;②文献质量评价低的证据;③已有更新的版本。根据文献的相关性和文献质量最终纳入4篇指南〔11-14〕,3篇专家共识〔15-17〕,1篇证据总结〔18〕,1篇系统评价〔19〕。按照FAME原则从可行性(feasibility)、适宜性(appropriateness)、临床意义(meaningfulness)、有效性(effectiveness)4个方面对检索到的证据进行评价〔20〕,最终纳入25条证据。内容涵盖神经外科全麻手术患者下肢DVT预防的全程管理,包括术前风险评估及预防、术中干预、术后风险评估及预防、出院后管理四个方面。见表2。

表2 证据
1.2.3构建审查指标及基线调查 证据应用团队依据25条可行的证据和临床现状,讨论形成了12项审查指标并确定指标收集方法,对2020年1~6月神经外科择期全麻手术患者进行审查指标的基线调查,除“指标6:术中深静脉置管部位符合率”和“指标7:术后患者DVT风险动态评估符合率”达到100%外,其余指标均低于目标值80%。见表3。
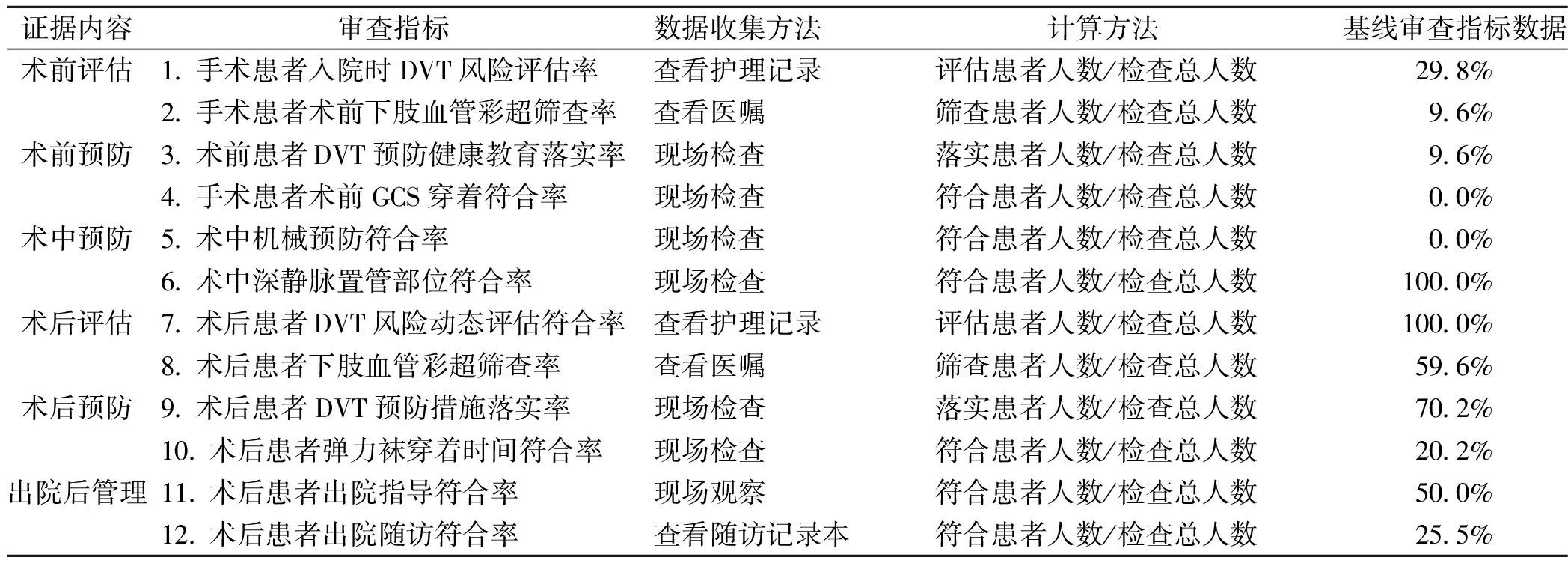
表3 神经外科全麻手术患者下肢DVT预防的审查指标及审查方法
1.2.4障碍因素分析 针对基线审查未达标的指标,证据应用团队认真分析了患者围手术期各环节现状与证据存在差距的原因,对障碍因素进行了总结。
1.2.4.1术前评估与预防 指标1~4均未达标,提示我们在神经外科全麻手术患者下肢DVT预防的术前环节是薄弱的。分析其障碍因素:①病区流程指引不完善,下肢DVT风险评估流程和预防指引中仅仅要求对卧床患者进行下肢DVT风险评估,未将术前患者作为风险评估对象,也未将下肢血管彩超作为全麻手术患者术前常规检查,未明确要求手术患者需在术前开始穿着弹力袜,在健康宣教方面也未要求术前向患者提供有关下肢DVT预防的相关知识。②临床医护人员及管理人员对术前进行下肢DVT风险评估和干预的重要性认识不足。
1.2.4.2术中预防 “指标5:术中机械预防符合率”基线审查结果为0%,提示我们在术中未采取任何机械预防的措施预防患者下肢DVT。分析障碍因素为手术医生、护士、麻醉师对手术患者术中使用机械预防下肢DVT的重要性认识不足,尚未进行有效沟通,未达成共识。
1.2.4.3术后评估和预防 指标8~10显示术后患者未及时行下肢血管彩超筛查,下肢DVT预防措施落实率偏低,主要表现为患者下肢DVT简操依从性较差,气压泵预防干预时间滞后,弹力袜穿着时间不足。分析障碍因素为患者术前未掌握下肢DVT预防知识,术后精神比较疲倦,家属在患者手术后照顾负担加重,对宣教的接受能力和依从性降低;医护沟通不足,对术后筛查下肢血管彩超的重要性认识不足;弹力袜穿着时间指引未按照指南及时更新,护士指导患者每日穿着弹力袜时间约为8 h。
1.2.4.4出院后管理 指标11~12基线审查结果显示术后患者出院指导和出院后随访欠缺下肢DVT预防的相关内容。分析障碍因素为病区出院指导和出院后随访指引不完善,无相关内容的要求。
1.2.5实践变革
1.2.5.1系统流程改进 病区进一步修订了神经外科患者下肢DVT风险评估流程,修订后的流程要求所有手术患者术前及术后均需使用量表进行DVT风险评估及下肢血管彩超筛查;完善了抗血栓弹力袜穿着指引,指引中明确手术患者术前即开始穿着弹力袜,穿着时间由原来指引中要求8 h修订为在患者耐受的情况下白天、晚上均需要穿着;修订了下肢DVT预防的SOP(Standard of practice),调整了手术患者下肢DVT预防宣教时间,要求对拟手术的患者由管床护士在术前落实下肢DVT预防宣教并确保患者和家属掌握,同时将下肢DVT预防简操拍摄成小视频方便患者和家属随时学习;制定了手术患者下肢DVT预防的出院教育处方,并在出院后随访内容增加了下肢DVT预防相关内容。以上修订的流程和指引均对全科医护人员进行培训。
1.2.5.2多学科沟通协调 基于循证依据和审查指标现状,在科主任的支持下,与麻醉科主任和手术室护士长沟通术中使用机械预防下肢DVT的可行性,最终达成共识神经外科全麻手术患者在术前进行下肢血管彩超筛查阴性的前提下,术中由神经电生理技师或手术护士执行患者术中气压泵预防。
1.2.5.3定期对改进措施落实情况进行督导检查 每周由护士长对手术患者术前术后下肢DVT评估和预防、术中机械预防及出院指导和出院后随访进行督导检查,对存在的问题及时在每周科室周会进行反馈,同时听取病区医护人员意见,对存在的困难及时沟通解决,持续改进证据应用质量。
1.2.6效果评价 经过14个月的循证实践,证据应用团队于2021年9月至2022年3月对干预后效果进行评价。评价内容包括审查指标执行率情况及术后患者下肢DVT发生率。审查指标调查和计算方法与基线调查相同。
1.3 统计学方法
采用SPSS 25.0软件,计数资料用〔n(%)〕表示,进行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 实践变革前后审查指标执行率比较
实践变革前、后“指标6:术中深静脉置管部位符合率”和“指标7:术后患者DVT风险动态评估符合率”均为100%。实践后,除“指标5:术中机械预防符合率”和“指标8:术后患者下肢血管彩超筛查率”外,所有审查指标均达到目标值。除指标6、7、8外,其余9项指标执行率实施后显著高于实施前(P<0.05),见表4。其中56例患者所有审查指标执行率均达到100%。
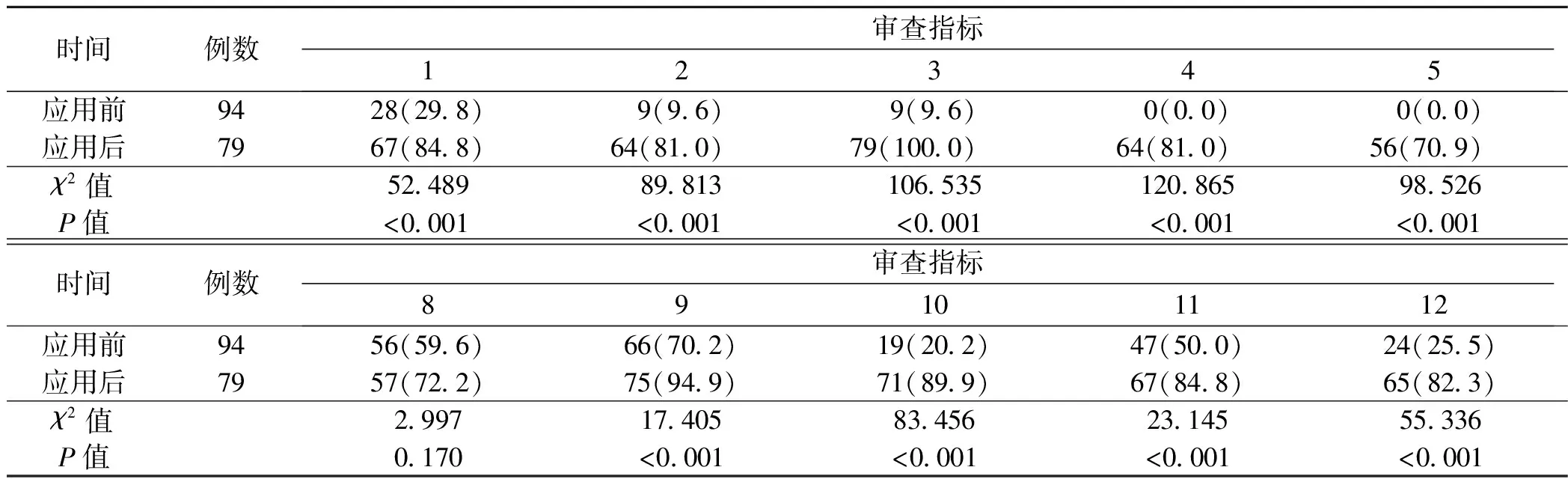
表4 两组审查指标执行率比较〔n(%)〕
2.2 两组下肢DVT发生率比较
循证实践后2021年9月至2022年3月79例全麻手术患者中56例患者所有审查指标执行率均达到100%,56例患者中发生1例下肢DVT,与变革前2020年1月至6月94例全麻手术患者发生10例下肢DVT相比,下肢DVT发生率显著下降(χ2=4.047,P=0.044)。
3 讨论
3.1 实施循证实践构建了神经外科择期全麻手术患者下肢DVT预防全程管理模式
文献〔15-16〕指出所有入院的外科手术患者需在入院第一时间评估VTE风险,并行下肢多普勒超声检查,VTE风险患者术前即应考虑穿着梯度弹力袜。文献报道手术患者50%的静脉血栓于术中开始形成〔5〕,原因可能为麻醉及手术创伤促使组织因子释放,直接激活外源性凝血系统,导致高凝状态或血栓形成。《手术室护理实践指南(2018年版)》〔21〕指出患者手术中需采取措施预防下肢DVT。由于存在出血的风险,神经外科重大手术患者不建议术中使用抗凝药物预防血栓,机械预防是更安全的选择〔12〕,推荐使用间歇性充气压力泵进行术中预防〔21〕。美国AHA2020政策声明〔22〕指出需对VTE风险患者追踪VTE发生率至干预后或出院后90 d,因为在这段时间内VTE的风险仍然很高,所以需对出院病人做好DVT预防和监测的宣教和随访。由此可见,神经外科手术患者下肢DVT预防需在术前、术中、术后、出院后进行围手术期全程管理。本研究充分运用证据资源构建了择期全麻手术患者围手术期下肢DVT预防的全程无缝隙管理模式,确保患者在术前-术中-术后-出院每个关键环节均能得到科学规范的预防干预,有效降低了此类患者下肢DVT发生率。表5显示实践变革后神经外科择期全麻手术患者下肢DVT发生率明显降低。
3.2 实施循证实践进一步完善了神经外科全麻手术患者下肢DVT预防管理系统
肖沙璐等〔23〕通过循证实践对医务人员操作标准和流程进行修订、规范和完善,优化了系统操作流程,弥补了临床与证据之间的差距。本研究团队在对审查指标进行基线调查的基础上,分析了导致患者围手术期各环节DVT预防质量现状与证据存在差距的原因,发现DVT预防流程指引不完善及多学科协调合作欠佳是科室预防手术患者下肢DVT的系统方面的障碍因素。审查指标1~4未达标提示术前患者风险评估流程和预防指引不完善,指标11~12未达标提示患者出院后预防指引不完善,指标5未达标提示术中DVT预防方面多学科团队合作欠佳。基于此,研究团队进行了系列的系统流程的改善和建设,修订和完善了神经外科手术患者DVT风险评估流程、抗血栓弹力袜穿着指引、DVT预防的SOP(Standard of practice)、手术患者DVT预防的出院教育处方共4项相关的流程指引,同时科室与手术护理团队及麻醉团队进行了有效沟通,实现了外科医生、护士、技师、麻醉师、手术护士的联动与交流,在术中开始使用气压泵机械预防患者下肢DVT,真正实现了以手术患者为中心,使患者在术前、术中、术后、出院后均能得到更全面、更科学、更安全的围手术期下肢DVT预防管理。循证实践后,审查指标1~4,指标5,指标11~12的显著改善充分说明完善的流程指引及多学科团队有效合作为神经外科全麻手术患者下肢DVT预防提供了更安全的保障,循证实践进一步完善了神经外科全麻手术患者下肢DVT预防管理系统。
3.3 实施循证实践进一步规范了临床工作,提高了审查指标执行率,降低了术后患者下肢DVT发生率
研究团队基于证据从神经外科全麻手术患者术前-术中-术后-出院后各环节构建了12项审查指标。研究结果显示,开展循证实践后9项指标执行率从0%~70.2%提升至70.9%~100%,实施后执行率显著高于实施前,10项指标执行率达到目标值,提示大部分证据在临床得到较好的应用,这与曾倩怡等〔24〕、任平等〔25〕的研究一致。Donabedian质量三维理论指出,过程是结果产生的前提和基础,为了提高终末质量就必须改进过程质量〔26〕,12项审查指标更加关注神经外科全麻手术患者下肢DVT预防的围手术期的过程质量,临床医护技工作人员在审查指标的指引下更加明确术前-术中-术后-出院后各个环节的标准要求,会主动规范临床行为,执行质量标准,提高环节工作质量,将防护措施更有效的落地在病人身上。同时审查指标的建立,也有利于管理者及时发现和纠正工作中的缺陷和不足,如表4显示实施循证实践后指标8未明显改善,进一步分析原因考虑为手术医生对术后患者下肢血管彩超筛查重视度仍不够,管理者需思考更有效的改进措施,利用信息化手段提醒医生及时开具医嘱等。
利益冲突所有作者均声明不存在利益冲突

