乳腺癌患者保乳术后五种放疗技术的疗效比较研究
张庆怀 韩阿蒙 杨森 李秀梅 赵健鑫 张彦秋
根据世界卫生组织国际癌症研究机构发布的2020年全球最新癌症负担数据[1],乳腺癌已取代肺癌,成为全球发病数第一的癌种。2020年,全球新增乳腺癌患者226万人。在中国,乳腺癌位于肺癌、结直肠癌、胃癌之后,发病数位居第四位。乳腺癌严重威胁着女性的健康,给家庭和社会带来了极大的负担,深入研究乳腺癌治疗方案及其疗效,具有重要的意义。目前,早期乳腺癌患者主要采用乳腺保乳术,保乳术后常规进行放射治疗,以降低局部复发率、远处转移率和提高总生存率。乳腺癌保乳术后放疗技术主要包括,三维适形放疗技术(Three dimensional conformal radiation therapy,3D-CRT)、固定野调强放疗(Fixed-field intensity-modulated radiotherapy,ff-IMRT)[2-3]、容积旋转调强放疗(Volumetric-modulated arc therapy,VMAT)[4-5]技术以及联合放疗技术CRT+IMRT[6-7]和CRT+VMAT[8-10]。国内外关于乳腺癌保乳术后采用上述技术后的疗效与副作用的比较研究较少。本文将分析比较五种放疗技术的疗效和副作用。
1 材料与方法
1.1 患者选择
选取乳腺癌保乳术患者200例,患者为2015年1月1日—2017年1月1日在河北医科大学附属秦皇岛市第一医院放射治疗科接受治疗,随机分为五组,每组40例患者。第一组(3D-CRT组)选择3D-CRT技术,第二组(ff-IMRT组)选择ff-IMRT技术,第三组(VMAT组)选择VMAT技术,第四组(CRT+IMRT组)选择CRT+IMRT技术,第五组(CRT+VMAT组)选择CRT+VMAT技术。患者纳入标准:(1)所有患者均为乳腺癌保乳术后女性且KPS评分均在70分以上;(2)期别为pT1-2N0M0;(3)术前均未行新辅助治疗;(4)无锁骨上、内乳淋巴结转移及远处转移;(5)患者均签署知情同意书。患者排除标准:(1)既往有胸部外伤、手术或放化疗史;(2)原发肿瘤的大小不详,不能准确判断术后病理T分期;(3)双侧乳腺肿瘤、乳腺转移瘤、腋窝淋巴结无法彻底清扫单纯行乳房肿物切除,未行腋窝处理,不能准确判断术后病理N分期;(4)同时伴发其它部位原发恶性肿瘤或者严重肝肾功能障碍及营养代谢性疾病。患者的基本临床信息如表1所示。本研究通过了秦皇岛市第一医院伦理委员会讨论批准(伦理批号:2017B013)。

表1 五组患者间一般数据和临床数据的比较
1.2 CT扫描定位
患者采用仰卧位进行模拟定位,使用乳腺托架对患者进行固定于大孔径CT扫描,图像层厚为2.5 mm。CT图像经瓦里安网络肿瘤治疗综合管理软件传送到网络服务器。
1.3 靶区和危及器官的勾画
在治疗计划系统上由同一组副主任以上的放疗医生勾画靶区和危及器官。临床靶体积(Clinical Target Volume,CTV),包括患侧乳腺、胸大肌筋膜,不包括皮肤、胸大小肌、肋骨和肋间肌(除非这些部位受侵)[11]。计划靶体积(Planning Target Volume,PTV)为CTV外放,头脚方向1~1.5 cm,胸骨、腋窝、肺方向外放0.5~1 cm,皮肤方向不外放(限皮下0.5 cm)。危及器官包括对侧肺、双肺、同侧肺、心脏、食管、脊髓、对侧乳腺、皮肤。
1.4 方案设计
由副高级放疗剂量师在VARIAN公司的Eclipse方案系统(版本15.6)基础上设计方案。算法均选择AAA算法,计算网格大小为3 mm。五种放疗方案的射野中心位置相同且射线质均为6 MV。第一种方案3D-CRT,方案设置为两个切线野且切肺最少,添加合适角度的动态楔形板提高靶区的均匀度和适形度,射野靠近皮肤一侧准直器有2 cm的外放,准直器角度调为切肺最少的角度,治疗床角度为0度。第二种ff-IMRT方案,ff-IMRT计划为4个切线方向调强野,其中2个射野角度和3D-CRT计划一致,另外两个射野角度分别与上面2个射野相差20度,准直器角度调为切肺最少的角度,治疗床角度为0度。第三种VMAT方案,VMAT计划射野为一个弧,弧的起始角度和终止角度和3D-CRT计划的两个切线野角度一致,并且去掉中间60度的弧,两侧各设置60度的弧,准直器角度调为切肺最少的角度,治疗床角度为0度。第四种CRT+IMRT方案,3D-CRT计划与第一种方案相同,IMRT计划为两切线调强野,准直器角度调为切肺最少的角度,治疗床角度为0度,把3D-CRT计划作为基准计划进行优化。第五种CRT+VMAT方案,3D-CRT计划与第一种方案相同,VMAT计划的射野为一个部分弧,弧的起始角度和终止角度和3D-CRT计划的两个切线野角度一致,并且去掉中间60度的弧,两侧各设置60度的弧,准直器角度调为切肺最少的角度,治疗床角度为0度,把3D-CRT计划作为基准计划进行优化。五种方案的处方剂量相同,全乳腺处方剂量为50 Gy/25 f,局部病灶电子线补量10~14 Gy,IMRT和VMAT与3D-CRT的剂量比例均为1∶4,并满足95%以上的靶体积被处方剂量线包绕,危及器官的受量均满足相应的标准。
1.5 复查和随访
从患者保乳手术后,前3年平均半年随诊和复查1次,第四年和第五年每年随诊和复查1次,随访截止日期为2023年4月30日,患者随访时间范围为60~100个月,中位随访时间86个月。本研究的随诊资料来源于患者手术、放疗和复查病历以及临床医生电话随访。
1.6 疗效评价
疗效评价[12]包括:(1)局部区域复发(Locoregional recurrence,LRR):定义为病理或影像学证实的同侧乳腺、腋窝、锁骨上或内乳区出现复发;(2)远处转移(Distant metastasis,DM):定义为病理或影像学证实局部区域以外出现进展,对侧乳腺癌除外;(3)无病生存期(Disease free survival,DFS):为手术至肿瘤出现任意复发转移或死亡的时间;(4)总生存期(Overall survival,OS):为手术至任何原因引起的死亡时间或末次随访时间。
1.7 副作用评价
副作用评价主要包括在临床中常见的急性放射性肺炎,急性放射性皮炎和晚期放射性心脏损伤。按照美国肿瘤放射治疗协作组织(Radiation Therapy Oncology Group,RTOG)标准[13],急性放射性肺炎(Radiation pneumonia,RP)分为0~5级。0级:没有改变;1级:轻度干咳或劳累后呼吸困难;2级:持续咳嗽需麻醉性止咳药或稍活动后呼吸困难,休息时无呼吸困难;3级:重度咳嗽,麻醉性止咳药无效,或休息时呼吸困难,临床或影像有放射性肺炎的证据,间断吸氧或可能需要类固醇治疗;4级:严重呼吸功能不全或持续吸氧或辅助通气治疗;5级:致命性。本研究拟对≥1级的放射性肺炎进行分析,患者发生放射性肺炎的为RP组,未发生放射性肺炎为非RP组。按照美国RTOG标准[14],急性放射性皮炎总共分为5级,0级:皮肤无变化;1级:滤泡样暗红色斑,脱发,干性脱皮,出汗减少;2级:触痛性或鲜色红斑,片装湿性脱皮,中度水肿;3级:皮肤褶皱以外部位的融合的湿性脱皮,凹陷性水肿;4级:溃疡、出血、坏死。按照美国RTOG标准[15]晚期放射性心脏损伤分级标准如下:0级:无变化;1级:无症状但有客观的心电图变化证据,或心包异常,无其他心脏病的证据;2级:有症状,伴心电图改变和影像学上充血性心力衰竭的表现,或心包疾患、无需治疗;3级:充血性心力衰竭、心绞痛、心包疾患、对治疗有效;4级:充血性心力衰竭、心绞痛、心包疾患、心律失常、对非手术治疗无效。
1.8 统计学方法
采用SPSS 22.0软件对数据进行统计描述和分析。计数资料以例数和百分比表示,组间比较采用卡方检验和Fisher精确检验,生存资料使用Kaplan-Meier法和Log-rank检验进行分析,P<0.05为差异具有统计学意义。
2 结果
2.1 五组患者间一般资料和临床资料的比较
五组患者间一般资料和临床资料比较均无统计学差异(P>0.05)(表1)。
2.2 五组患者疗效的比较
2.2.1 五组患者LRR率和DM率的比较 五组患者间LRR率无统计学差异(P=0.593)。五组患者间DM率存在统计学差异(P=0.005),CRT+VMAT组的DM率低于其他四组(表2)。
2.2.2 五组患者DFS和OS的比较 五组患者生存期相比,CRT+VMAT组患者的中位DFS和OS明显高于其他四组,差异具有统计学意义(P<0.001)(表3,图1,图2)。

表3 五组患者中位生存期的比较(月)
2.3 五组患者副作用比较
2.3.1 急性放射性肺炎 五组患者间急性放射性肺炎等级比较无统计学差异(χ2=0.390,P=0.983)。五组患者间的0级急性放射性肺炎发生率比较,差异具有统计学意义(P=0.048),其中CRT+VMAT组发生率最低。五组患者间的2级急性放射性肺炎发生率比较,差异具有统计学意义(P=0.015),CRT+VMAT组发生率最低(表4)。
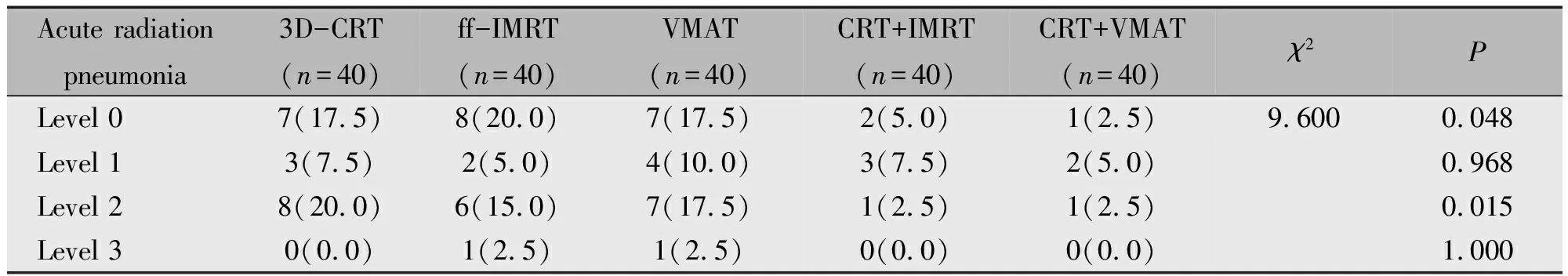
表4 五组患者急性放射性肺炎发生率的比较[n(%)]
2.3.2 急性放射性皮炎 五组患者间急性放射性皮炎等级比较有统计学差异(χ2=10.956,P=0.027)。五组患者间2级急性放射性皮炎发生率比较,具有统计学差异(P=0.032),其中CRT+VMAT组的发生率最低。五组患者急性放射性皮炎的其他指标无统计学意义(表5)。
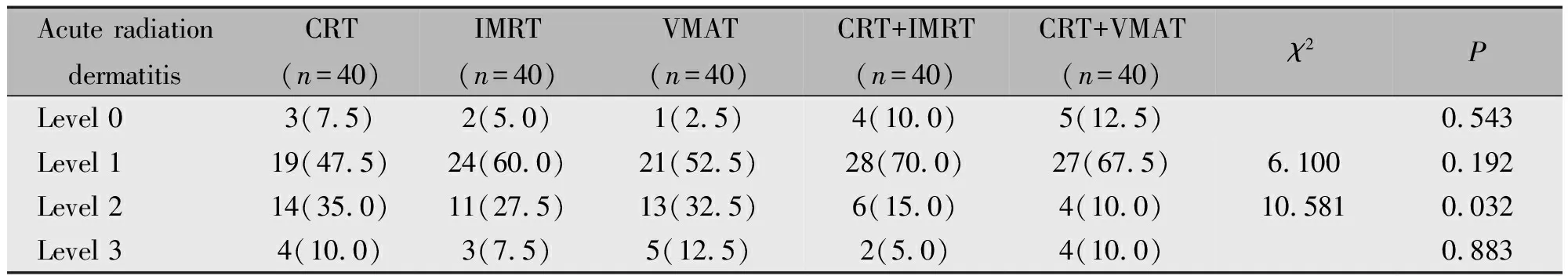
表5 五组患者急性放射性皮炎发生率的比较[n(%)]
2.3.3 晚期放射性心脏损伤 五组患者间晚期放射性心脏损伤等级比较无统计学差异(χ2=2.114,P=0.715)。五组患者间1级晚期放射性心脏损伤发生率比较,具有统计学差异(P=0.047),其中CRT+VMAT组最低。五组患者晚期放射性心脏损伤的其他指标无统计学差异(表6)。

表6 五组患者晚期放射性心脏损伤发生率的比较[n(%)]
3 讨论
在目前国内外乳腺癌发病率居高不下的形势下,研究和探讨如何提高乳腺癌患者的疗效和生活质量具有深远的意义。上述研究结果可见,CRT+VMAT组的生存期高于其他四组,这个结果具有潜在的临床指导意义。发展新的放疗技术、实现精准放疗,其最终的目的是提高患者的疗效,简单地讲就是使得患者活的时间更长乃至长期生存。乳腺癌保乳术后放疗能够降低LRR率和DM率及提高生存率已成共识[16],本文对不同的放疗技术对疗效的影响进行比较,研究结果显示,对于3D-CRT、ff-IMRT、VMAT、CRT+IMRT和CRT+VMAT五种放疗技术,CRT+VMAT技术在延长生存期方面优于其他四种技术。
相对于大多数癌症患者,乳腺癌患者保乳术后生存期较长,为提高患者生存期内的生活质量,研究乳腺癌保乳术后放疗的副作用具有重要的意义。本文的研究结果显示,联合放疗技术CRT+VMAT的急性放射性肺炎发生率、急性放射性皮炎发生率和晚期放射性心脏损伤发生率均低于单一放疗技术ff-IMRT或者VMAT,且低于CRT+IMRT。临床实践中,乳腺癌急性放射性肺炎较少发生,且发生的也均为较低级别,经过积极的药物治疗均能恢复正常,一般很少影响到患者的生活质量。Jung等[17]研究表明,有些在CT图像上有急性放射性肺炎特征的患者没有急性放射性肺炎的临床症状,临床实践中我们应注意加以甄别,防止无临床症状的急性放射性肺炎患者发展为高级别的放射性肺炎。放射性皮炎在临床中较为常见,随着对患者放疗中和放疗后患者皮肤的专业护理和指导[18],患者皮肤反应有所降低。放射性心脏的晚期损伤是近些年来业内较为关注的副作用,一般发生在患者放疗五年之后,对患者的生活质量有一定的影响[19-20]。患者确诊发生放射性心脏损伤后,应积极地进行心内科治疗,以缓解和减轻症状。此外,患者根据个体情况,如减肥降低心脏负担、适当进行有氧锻炼及合理的膳食,均对降低放射性心脏损伤有积极的作用。一项针对较大年龄人群的研究表明[21],心脏所接受的平均剂量每增加1 Gy,重大冠状动脉事件发生的风险就会增加7.4%。因此,在设计放疗计划时,选择合适的放疗技术,最大程度地降低患者心脏的平均受量,是降低患者晚期放射性心脏损伤的根本措施。同时,研究心脏早期的亚临床损伤具有十分重要的意义,对于避免患者后期严重的放射性心脏损伤至关重要,这也将是课题组今后研究的重要方向。
综上所述,CRT+VMAT技术的疗效优于3D-CRT、ff-IMRT、VMAT、CRT+IMRT四种放疗技术,放疗副反应低于3D-CRT、ff-IMRT、VMAT、CRT+IMRT四种技术。因此,CRT+VMAT技术值得在临床实践中推广,乳腺癌保乳术后放疗建议优先推荐CRT+VMAT技术。

