虹膜固定前房型人工晶状体植入治疗-12D以上高度近视体会
侯桂梅 杨亚军
临床上习惯将超过-12.00D的近视称为超高度近视。对于-12.00D以上的高度近视,由于角膜厚度有限,行准分子激光矫正手术风险很大,因此需要寻求其他治疗方法。我院尝试采用虹膜固定前房型人工晶状体植入术治疗超高度近视21例 (39眼),现将治疗情况报告如下。
1 资料与方法
1.1 一般资料
收集2006年10月至2008年10月在我院就诊的超高度近视患者21例(39眼)。其中女性13例(24 眼),男性 8 例(15 眼)。 年龄 18~39 岁,平均年龄28岁。
术前近视屈光度:等效球镜-12D~-29.5D,平均度数为(-18.75±0.36)D;等效柱镜度数:-0.5D~-2.75D,平均度数(-1.25±0.25)D。 术前裸眼视力:数指/30cm~0.25,术前最佳矫正视力:0.12~1.0。
1.2 病例选择标准〔1〕
(1)屈光度数大于-12.00D ;(2)近视度数 2 年内稳定;(3)前房深度大于 3.0mm;(4)角膜内皮计数≥2500 个/mm2;(5)眼压 10~21mmHg;(6)暗光下瞳孔直径小于5mm;(7)无其他眼科疾病和眼手术史,周边视网膜正常或发现变性已行眼底激光治疗;(8)行准分子激光角膜手术不能完全矫正;(9)强烈的摘镜愿望或戴镜矫正视力不佳;(10)年龄≥18岁。
1.3 术前检查及准备
行眼科常规检查:裂隙灯显微镜、间接检眼镜散瞳检查眼底情况,散瞳验光及正常瞳孔插片复验,AB超,角膜曲率、前房深度测量、角膜地形图,非接触眼压计测量眼压,角膜内皮仪分析角膜内皮细胞数量和形态。采用AMO公司提供的软件计算人工晶状体度数。按照术后预期屈光状态-0.57~-2.08D,平均(-0.89±0.23)D选择人工晶状体度数。
1.4 手术方法
术前30分钟常规缩瞳。2%利多卡因球旁麻醉,做巩膜隧道切口,前房注入粘弹剂,切口扩大至6mm,夹持镊夹住人工晶状体(AMO verisyse)通过隧道送入前房,调整至水平位置。9点及2点钟角膜缘做辅助切口,方向和位置正好对准晶状体襻的开口处,便于固定。夹持镊夹住晶状体,固定住光学区,从辅助切口插入带弯钩的针头,将虹膜挑起夹入人工晶状体的襻内,重复上述过程将另一侧虹膜夹入襻内,光学中心要位于瞳孔中心,如果移位,重新夹虹膜。从隧道切口做周边虹膜切除,冲洗前房内的粘弹剂。10-0缝线连续缝合手术切口,结膜切口烧烙。
1.5 术后随访
分别于术后第 1天、2天、3天、7天、1个月、3个月进行随访,检查裸眼视力、最佳矫正视力、屈光状态、眼压、角膜内皮计数、眼前节、眼底。观察并处理手术并发症。
1.6 统计学方法
采用SPSS12.0统计学软件进行统计学分析,计量资料采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 视力
术后3个月裸眼视力≥0.5者 73.7%(28/39),最佳矫正视力≥0.5者 84.2%(32/39),≥0.8者47.4%(18/39); 术后3个月平均裸眼视力 0.6±0.2,优于术前最佳矫正视力0.4±0.1,差异有统计学意义(P=0.001),最佳矫正视力与术前比较亦明显提高,差异有统计学意义(P=0.003)。
2.2 屈光度数
术后 3 个月屈光度为(0.6125±0.335)D,较术前明显减少,差异有统计学意义(P<0.01)。屈光度在0~-1.00D范围内者3个月时占73.7%(28/39)。术前术后散光比较,术后3个月散光较术前减少,差异有统计学意义(P<0.05,表 1)。
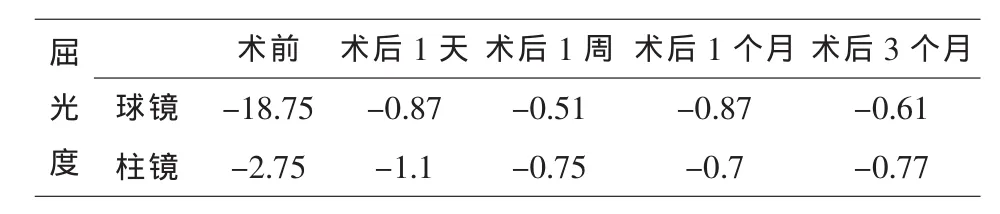
表1 术后等效球镜柱镜变化
2.3 角膜内皮细胞数
术前角膜内皮计数均值为2875±383/mm2,和术后3个月均值2847±379/mm2比较,有所下降,但差异无统计学意义(P>0.05,表 2)。
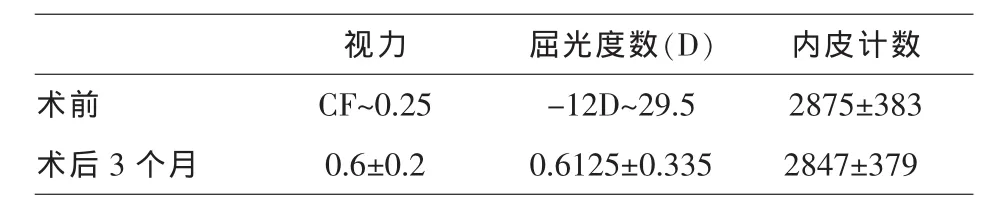
表2 术后3个月角膜内皮丢失情况(单位:mm2)
2.4 术后并发症及处理
1眼术后2小时内发生瞳孔阻滞,继发青光眼,行虹膜周切术并同时应用局部降眼压药物治疗,眼压于术后8小时内得到控制;2眼分别于术后6个月至11个月发生人工晶状体移位,再次行虹膜固定,位置良好。二次手术后有少数色素脱失附着晶体后表面,未发生白内障、角膜透明度下降、眼底改变等并发症〔2〕。
2.5 术后不适症状
术后约有63.5%(25/39)的人有看近欠清不适、视疲劳,经过1至1个月的训练缓解。4例7只眼(17.9%)出现眩光现象,3个月随访有2例3眼减轻。1例1眼(2%)出现视物变形。其他患者未诉不适。
3 讨论
-12.0D以上的高度近视临床矫治方法有配戴框架眼镜和行准分子激光手术。配戴框架眼镜产生小视效应和球镜像差致视觉效果降低,最佳矫正视力下降。行准分子激光治疗受角膜厚度限制多不能施行。如角膜厚度足够,但因正常角膜曲率改变大,治疗后眼高阶像差增加、屈光回退大、角膜膨隆的风险增加至术后视觉质量下降。随着显微手术技术的发展,眼内屈光手术日趋成熟并广泛应用于临床。屈光晶状体手术不改变角膜的非球面状态,保留了正常眼的调节功能,具有可逆性,回退发生率低〔3〕,术后可获得预期的视力。
3.1 虹膜固定型人工晶状体植入术的有效性
本组资料显示:术后裸眼视力及最佳矫正视力均较术前明显提高,差异有统计学意义。由于手术消除了超高度近视眼患者戴框架眼镜所引起的小视效应和球镜像差作用,所以最佳矫正视力明显提高。术后散光较术前明显降低,差异有统计学意义,证明手术切口并未造成术后严重散光,散光较术前降低的原因与切口位置选择有关。
3.2 安全性
现代显微技术的发展,晶状体材料和手术方式的不断改进,使内眼手术的的并发症降低。本组39眼均成功植入人工晶状体。1眼实施虹膜固定型人工晶状体植入患者,因缺乏经验,手术前未行虹膜激光打孔,术中亦未行虹膜周切术,术后第1天发生瞳孔阻滞,及时行虹膜周切术并应用降眼压药物,眼压很快得到控制,停药后未再升高。除此之外,无严重并发症发生。本资料3个月的角膜内皮计数观察结果:术前和术后3个月比较,有下降趋势,但差异无统计学意义。由于此并发症是永久性的,长期的临床观察尤为重要。
3.3 虹膜固定型人工晶状体植入术注意事项
(1)术前需准确查体并与病人沟通:准确的术前检查是手术成功的保证;沟通则要注意高度近视术后视力、屈光调节差、眼底病变应长期随诊治疗及手术所有的风险等。(2)需要准确定位、固定并夹持适量的虹膜,否则会发生人工晶状体的偏位和滑脱。本资料中有2例(2眼)患者发生晶状体偏位,原因是夹持位置不准确及夹持虹膜较少。(3)需要娴熟的显微内眼手术技术,对减少术后角膜内皮细胞的丢失至关重要。
本组资料对符合条件的患者实施虹膜固定型人工晶状体植入手术方法短期是安全、有效的。但是本组资料病例较少,而且随访时间较短,风险性依然存在,需要长期的随访观察。
1 陈跃国译,美国眼科学会编写.屈光手术学[M].北京:科技出版社,2006.125-134.
2 Thomas kohnen MD.屈光性有晶体眼人工晶状体植入[J].眼科时讯,2005,(41):3-12.
3 王晓瑛,蔡劲峰.高度近视的手术矫正-眼内屈光晶体手术有望成为理想选择[J].眼科世界报告,2009,3(5):20-25.

