5-Fu缓释剂局部植入对进展期直肠癌淋巴道转移的影响
杨宏伟,路忠志,肖秀丽,吴 斌
(1.遂宁市中心医院乳腺外科,四川遂宁629000;2.淄博市第一人民医院普外科,山东淄博255200;3.泸州医学院附属医院a.病理科;b.普外科,四川 泸州646000)
近年来,虽然直肠癌根治性手术的逐步标准化、规范化,直肠癌手术切除率逐渐提高,但术后5年生存率仍徘徊在50%左右,其中肿瘤的复发和转移是主要原因[1]。经淋巴途径转移在直肠癌转移中占有重要地位,降低术后淋巴途径转移率已成为提高术后5年生存率的关键因素之一。本研究以进展期直肠癌为对象,通过术前经肛门直肠黏膜下植入5-Fu缓释剂,观察对区域淋巴道转移的控制,探讨降低进展期直肠癌术后淋巴道复发和转移的治疗新途径。
1 资料与方法
1.1 一般资料
对泸州医学院附属医院普外科2007年11月至2008年5月收治的Dukes B、C期96例直肠癌患者,按序贯实验分为试验组45例和对照组51例。经医院伦理委员会批准,试验组患者均签订植药同意书。2组一般资料具有可比性,见表1。

表1 2组一般资料
1.2 植药方法
术前5~10 d[平均(6.5±0.35)d]对试验组病例植药(均为单次给药)。患者排便后先取膝胸卧位,以10 cm管状直肠镜置入直肠,舌面朝直肠前壁,碘伏清洁后以植入针于齿状线上2~5 cm区域黏膜下植入5-Fu缓释剂(商品名:中人氟安,安徽省中人科技有限公司生产,批号:20070434)。植入药物后透过黏膜隐约可见白色药物颗粒呈条状排列。前壁分别于4点、6点、8点钟位(膝胸卧位)3点植药。压迫止血1~2 min后患者取膀胱截石位同法对直肠后壁 3点植药。植入总剂量为 100~150 mg·m-2。油纱填塞压迫止血,油纱由患者1 h后自行排出。
1.3 标本采集及处理
全部患者均采用Dixon术,由本科3组熟练手术人员完成手术并进行临床观察。切取手术标本中直肠系膜内及肠系膜下血管旁淋巴结。淋巴结以10%甲醛固定,石蜡包埋,切片厚 4 μ m,2张先行HE染色检查,分别计数转移阳性和阴性淋巴结,计算淋巴结转移率(metastatic lymph nodes ratio,MLR)和淋巴结转移度(lymph nodes metastasis ratio,LNR)。MLR=(淋巴结转移病例数/总病例数)×100%。LNR=(转移淋巴结数/取检淋巴结总数)×100%。对阳性淋巴结再次切片,采用TUNEL试剂盒(购自南京凯基生物科技发展有限公司)原位末端标记染色检测细胞凋亡。显色系统采用辣根过氧化物酶,阳性信号定位于核内,呈棕黄色。每张切片选择5个高倍视野(×400),计算细胞凋亡指数(AI)。AI=(阳性细胞数/总细胞数)×100%。对阴性淋巴结连续切片6张检查微转移。选取CK19单克隆抗体(鼠抗人,购自北京中杉金桥生物技术有限公司)为一抗,实验设置阴性对照和阳性对照,PBS液替换一抗为阴性对照,转移阳性淋巴结作为阳性对照,CK19定位于细胞质内,阳性细胞呈棕黄色,为淋巴结微转移(micrometastasis,MM),阴性细胞无着色。淋巴结MM 率=(淋巴结MM病例数/总病例数)×100%。淋巴结MM 度=(MM淋巴结数/HE阴性淋巴结总数)×100%。
1.4 统计学方法
用SPSS 16.0软件包进行统计分析,计量资料以±s表示,采用t检验;计数资料采用χ2检验。P<0.05为差异具有统计学意义。
2 结果
1) 试验组共采集淋巴结768(17.07±3.17)枚,HE染色淋巴结转移阳性患者17例,共检出淋巴结311枚,其中阳性淋巴结77枚;HE染色阴性淋巴结患者28例共457枚阴性淋巴结。对照组共检出淋巴结840枚(16.47±3.98),HE染色淋巴结阳性患者23例,共检出淋巴结419枚,其中阳性淋巴结105枚;HE染色阴性淋巴结患者28例共421枚阴性淋巴结。2组患者MLR、LNR差异无统计学意义(P>0.05)。见表2。
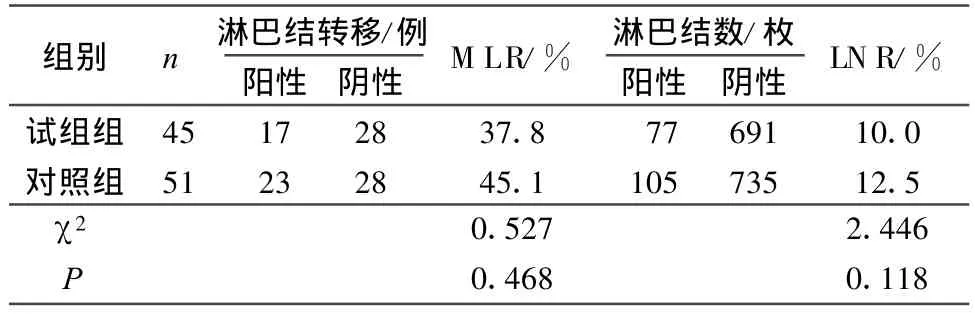
表2 2组淋巴结HE染色结果比较
2) 凋亡细胞阳性信号定位于核内,呈棕黄色(图1-2)。对所有HE阳性淋巴结计算AI:试验组AI为 0.086±0.047,对照组AI为0.036±0.042,2组比较差异有统计学意义(t=35.038,P<0.001)。
3) 阴性淋巴结免疫组化CK19染色:高倍镜下见细胞质内棕黄色颗粒者提示MM存在(图3)。试验组45例患者中有MM者5例,均为Dukes C期患者,MM淋巴结7枚(2例2枚,3例1枚)。对照组51例患者中有MM者15例,其中Dukes C期患者11例,Dukes B期患者4例,MM淋巴结46枚(1例1枚,4例2枚,5例3枚,3例4枚,2例5枚)。2组患者淋巴结MM率及MM度差异有统计学意义(P<0.05),见表3。

图1 试验组直肠癌淋巴结转移(T UNEL染色)

图2 对照组直肠癌淋巴结转移(T UNEL染色)

图3 淋巴结微转移灶(CK19染色)

表3 2组淋巴结MM情况比较
4) 注药并发症及毒副作用:直肠黏膜下植药时局部有短暂的胀感。植药时植入部位出血不超过5 mL,压迫立止。植药后局部无出血、溃疡、坏死、感染,未出现恶心、呕吐等消化道症状,血常规、肝肾功能等检查未显示异常。部分术后标本在植药部位隐约可见药物颗粒残留。标本中远切缘组织切片检查显示黏膜下少量炎性细胞浸润,肠黏膜及平滑肌组织无坏死。术后试验组和对照组出现有症状吻合口瘘各1例(2.8%和2.3%,P=0.899),分别持续引流8 d和11 d后痊愈。
3 讨论
直肠壁内淋巴管始于黏膜肌层,在黏膜下层极其丰富。淋巴管内皮细胞的开放连接和囊泡系统在组织液和大分子物质转运或在癌细胞的淋巴道转移中均起重要作用。有研究显示:肿瘤细胞能诱导淋巴管的生成,直肠癌旁组织的淋巴管密度明显高于正常直肠组织,且淋巴管扩张明显,这些可能是直肠癌淋巴道转移的形态学基础,同时也为直肠癌新辅助化疗的一个新治疗途径——黏膜下给药淋巴化疗提供了理论依据[2-5]。
5-Fu及其衍生物一直是结直肠恶性肿瘤化疗的基础药物。术前给予以5-Fu为基础的静脉化疗方案可以降低直肠癌 TNM分期,改善总的术后生存率;化疗药物持续高浓度作用的时间和范围与化疗效果呈正相关[6]。Yoshikawa R.等[7]发现:当5-Fu浓度高时,始终使癌细胞的G1-S期受抑制,24 h以后癌细胞将发生凋亡。静脉辅助化疗难以形成药物持续高浓度而且全身用药毒副作用较大。术后的局部用药也常因为手术对局部解剖结构的破坏尤其是血管和淋巴管的改变而降低药物对循血道、淋巴道转移肿瘤细胞的控制效应。相对而言,术前黏膜下缓释剂植入作为一种新的给药方式具有较大的优势。5-Fu可以持续进入淋巴系统,随淋巴液的流动而缓慢扩散,在淋巴结内持续形成药物高浓度,直接作用于淋巴系统内转移灶和微转移灶,而且不受淋巴结转移状态的影响[8]。同时门静脉以外血循环中的药物浓度维持在较低水平[9],既增加了抗癌效应,又降低了药物的毒副作用。
降低MLR是术前新辅助治疗的主要目的之一。LNR是近年来提出的一个新概念,已被证实LNR是能确切反映实体瘤淋巴结转移情况的指标和最佳的独立预后因素[10]。对Dukes B期直肠癌,根治术后其复发率为25%[11],提示可能存在隐蔽于淋巴系统内的微转移灶,这可能对预后存在巨大的影响。本研究中试验组与对照组间M LR、LNR差异无统计学意义,但是阳性淋巴结 AI和淋巴结MM率、MM 度在2组间差异有统计学意义,可能的解释有:①术前植药与手术的时间间隔较短[(5~10 d,平均(6.5±0.35)d],肿瘤细胞死亡后短时间内可能还没有出现细胞形态的改变;而同一转移灶内肿瘤细胞对5-Fu的敏感性可能也存在不均一性,所以MLR、LNR差异无统计学意义。通过对肿瘤细胞的特殊蛋白产物CK19和细胞中断裂的DNA检测仍可以显示肿瘤细胞内特殊蛋白产物CK19减少(或消失)和细胞凋亡[12],显示出淋巴结转移和微转移灶的抑制效应。②通过延长植药与手术的间隔时间、增加术前植药次数,延长有效浓度药物与肿瘤灶、淋巴道内转移灶作用时间,可能导致更多的肿瘤细胞坏死凋亡,而出现瘤灶和转移灶的缩小或消失,降低分期或达到临床缓解。③5-Fu对结直肠癌单药静脉化疗有效率不到20%[13],采用联合药物植入的方式可能增加对进展期直肠癌淋巴道转移的控制效果。
[1]Raj G V,Moreno J C,domella I G.Utilization of polymerase chain reaction technology in the detection of solid tumors[J].Cancer,1998,82(8):1419-1442.
[2]Nakamura Y,Yasuoka H,Tsujimoto M,et al.Lymph vessel density co rrelates with nodal status,VEGC-C expression,and prognosis in breast cancer[J].Breast Cancer Res Treat,2005,91(2):125-132.
[3]Omachi T,Kawai Y,Mizuno R,et al.Immunohistochemical demonstration of proliferating lymphatic vessels in colorectal carcinoma and its clinicopathological significance[J].Cancer Lett,2007,246(1-2):167-172.
[4]White J D,Hewett P W,Kosuge D,et al.Vascular endothelial growth factor-D ex pression is an independent prognostic marker for survival in colorectal carcinoma[J].Cancer Res,2002,62:1669-1675.
[5]Kaio E,T anaka S.Clinical significancd of angiogenic factor expression at the deepest invasive site of advanced colorectal carcinoma[J].Oncology,2003,64(1):61.
[6]Theodoropoulos G,Wise W E,Padmanabhan A,et al.T-level downstaging and complete pathologic response after preoperative chemoradiation for advanced rectal cancer result in decreased recurrence and improved disease-free survival[J].Dis Colon Rectum,2002,45(7):895-903.
[7]Yoshikawa R,Kusunoki M,Yanagi H,et al.Dual antitumo r effects of 5-Fluo rouracil on the cell cy cle in colorectal carcinoma cells:anovel target mechanism concept or pharmacokinetic modulating chemotherapy[J].Cancer Res,2001,61(3):1029-1037.
[8]盂强,盂荣贵,崔龙,等.直肠癌淋巴结转移状态对淋巴化疗和区域缓释化疗药物聚集浓度的影响[J].消化外科,2006,5(5):308-310.
[9]万圣云,刘弋,张俊舜,等.5-Fu缓释剂对直肠癌区域性化疗局部药物浓度的影响[J].安徽医药,2003,7(4):250-252.
[10]Berger A C,Watson J C,Rose E A,et al.T he meastatic/examined lymphnode ratio is an important progonostic factor after pancreaticoduodenectomy for pancreatic adenocarcinoma[J].Am Surg,2004,70(3):235-240.
[11]Bilchik A J,Hoon D S,Saha S,et al.Prognostic impact of micrometastases in colon cancer:interim results of a prospective multicenter trial[J].Ann Surg,2007,246(4):568-575.
[12]于观贞,陈颖,顾小强,等.CK7、CK14、CK19和 CK20在胃肠癌转移诊断中价值的新发掘[J].肿瘤,2006,26(11):1015-1019.
[13]James K,Eisenhauer E,Christian M,et al.Measuring response in solid tumors:unidimensional versus bidimensinal measurement[J].J Natl Cancer Inst,1999,91:523-528.ˋ

