脑膜瘤“脑膜尾征”的MRI表现及其病理学基础
程敬亮,赵艺蕾,王斐斐,闫晨宇,白 洁,张会霞,崔晓琳
脑膜瘤是中枢神经系统的常见肿瘤,占颅内原发肿瘤的15%~20%[1],为颅内最常见的非胶质细胞肿瘤[2],常有术后复发。“脑膜尾征”是增强对比磁共振成像(magnetic resonance imaging, MRI)图像中被认为增厚的硬脑膜,因象一条从脑膜瘤体上延伸的尾巴而得名,曾被认为是脑膜瘤的特有征象。关于“脑膜尾征”的性质,起初被认为是脑膜瘤直接浸润的结果,但后来研究发现非新生物性的反应性变化也可产生。但对脑膜瘤而言,“脑膜尾征”是肿瘤浸润抑或炎症反应的结果,术中是否常规切除仍存在争议。基于此,我们对经增强MRI显示并经手术及病理证实的脑膜瘤所具有的“脑膜尾征”进行了病理学观察。
1 材料与方法
1.1 临床资料
收集本院术前经MRI检查显示有“脑膜尾征”的脑膜瘤患者45例,其中男15例,女30例。年龄9~80岁,平均50.9±12.7岁。临床表现为头痛40例,癫痫7例,偏瘫7例,视野缺损6例,共济失调7例,恶心、呕吐38例。
1.2 MRI检查
利用SIEMENS超导1.0T MRI扫描仪,行轴位、冠状位、矢状位平扫及增强扫描。扫描参数为自旋回波(SE)序列 T1WI(TR/TE 500ms/30ms)和T2WI(TR/TE 3000ms/80ms),轴面层厚7 mm,矢状面和冠状面层厚5 mm。增强扫描时经静脉注射顺磁性对比剂马根维显注射液(德国先灵公司生产),剂量为0.1 mmol/kg,扫描参数同平扫T1WI。
1.3 “脑膜尾征”的MRI诊断标准
参照Goldsher等提出的脑膜尾征MRI标准[3],对脑膜尾征进行界定:①在相同部位至少相邻二个层面(层厚5mm)有“尾征”表现;②与肿瘤相邻部位表现最厚,而远离部位逐渐变薄;③增强后强化程度超过肿瘤本身的强化程度。
1.4 标本获取与制作方法
术前由影像科医师和神经外科医师共同确认MRI脑膜尾征;术中由术者及其助手在肉眼或手术显微镜下,切除脑膜瘤的硬脑膜附着点及其MRI脑膜尾征相应部分的硬脑膜;术后将瘤体与脑膜尾组织一起用10%的福尔马林液固定,石蜡包埋,HE染色,做常规病理学检查。本研究所有患者均获取了瘤体组织和“脑膜尾征”相应处的硬脑膜组织。
1.5 MRI图像分析观察指标
脑膜瘤瘤体观察指标包括部位、大小、形态、边缘、信号强度、均匀度、强化程度、瘤周水肿及邻近组织结构受侵情况。脑膜尾征观察指标包括:①平扫是否显示脑膜尾征;②脑膜尾征位于肿瘤的一侧、二侧或多侧;③脑膜尾的形态:长尾(>3 cm)、短尾(<3 cm)、不对称尾、串珠尾;④显示层面:二层、三层或三层以上。
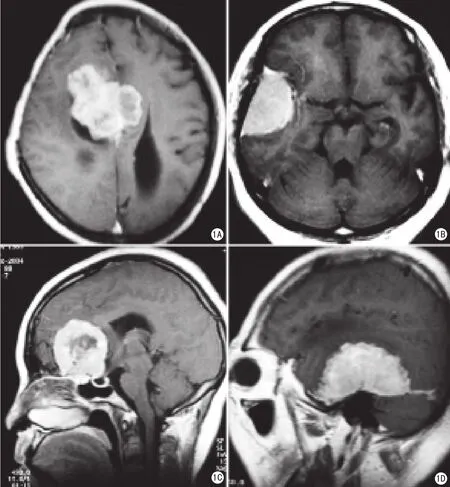
图1 A.上矢状窦及大脑镰旁脑膜瘤,“脑膜尾征”位于肿瘤后侧;B.大脑凸面脑膜瘤,“脑膜尾征”位于肿瘤前、后两侧;C.嗅沟脑膜瘤,“脑膜尾征”位于肿瘤前侧;D.小脑天幕脑膜瘤,“脑膜尾征”位于肿瘤前、后两侧
1.6 病理学检查
脑膜瘤瘤体的病理学检查内容包括:①肿瘤的分级及分类;②肿瘤包膜是否完整及其组成成分。“脑膜尾征”相应的硬脑膜组织病理学检查内容包括:①有无肿瘤细胞浸润;②有无硬脑膜的结缔组织反应性增生;③有无血管扩张、增生。
1.7 统计学分析
采用SPSS 10.0统计分析软件,多个样本构成比的比较及两变量间的关联性采用χ2检验,以α=0.05为检验水准。
2 结果
2.1 MRI图像分析结果
肿瘤的分布部位:45例脑膜瘤中,上矢状窦及大脑镰旁8例(图1A),大脑凸面13例(图1B),嗅沟5例(图1C),鞍结节2例,蝶骨嵴8例,小脑天幕5例(图1D),桥脑小脑角4例。
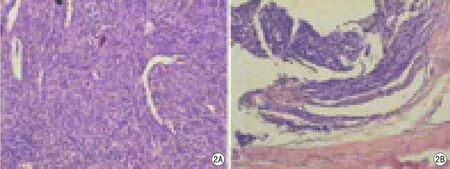
图2 A.瘤体病理切片示上皮型脑膜瘤,由脑膜瘤细胞组成,排列成片状和巢状,可见少量间质;B.脑膜尾病理切片示有大量肿瘤细胞浸润,光镜下可见多个成团状或巢状肿瘤细胞聚集在纤维结缔组织中
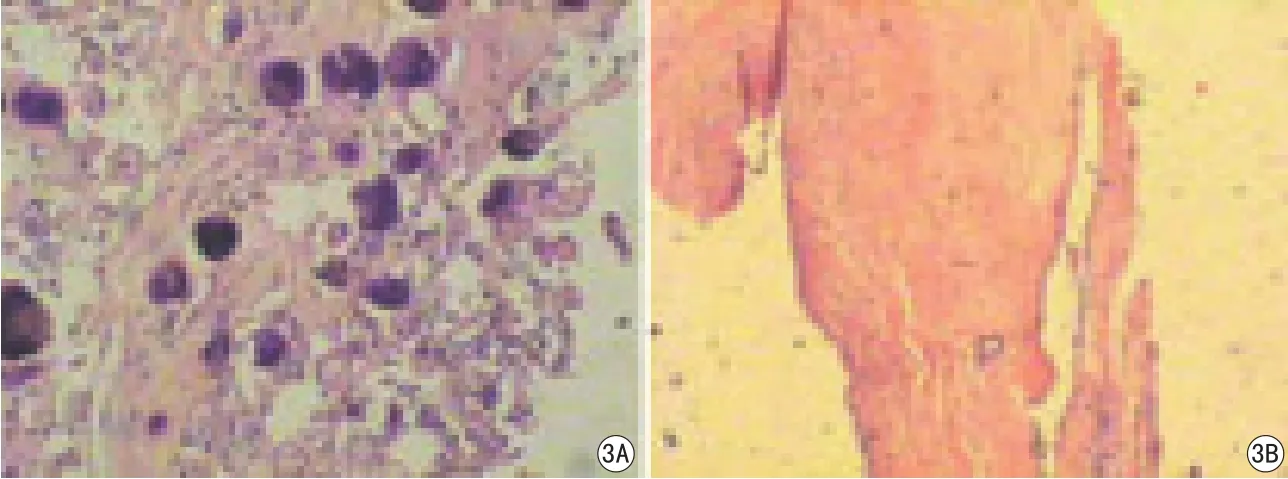
图3 A.脑膜瘤瘤体病理切片示砂粒体型脑膜瘤,瘤组织形成大量的同心圆钙化小体;B.脑膜尾病理切片示纤维结缔组织中可见血管扩张、充血,未见瘤组织浸润
肿瘤的形态和大小:30例呈类圆形或椭圆形,15例呈分叶状生长;42例为宽基底,3例窄基底。最小者约2.0cm×1.8 cm×1.8 cm,最大者约8.0cm×8.0cm×6.3 cm。肿瘤最大径<3 cm脑膜瘤2例,3~5 cm 脑膜瘤22例,>5 cm脑膜瘤21例。
瘤体-脑组织界面:45例中,瘤体-脑组织界面清晰者37例,不清晰者8例。
瘤周水肿:参照文献标准[4],45例脑膜瘤中,0度及Ⅰ度水肿占73.3%(33/45),Ⅱ度水肿占20.0%(9/45),Ⅲ度水肿占6.7%(3/45)。0~Ⅰ度瘤周水肿的脑膜瘤33例,Ⅱ~Ⅲ度瘤周水肿的脑膜瘤12例。水肿呈指套状、月晕状或不规则状。
脑膜尾征:本组45例脑膜瘤MRI平扫时均无脑膜尾征显示,静脉注射Gd-DTPA后肿瘤均显著强化,并出现尾状的硬膜增强带(脑膜尾征);脑膜尾征位于肿瘤的一侧的有33例(图1A、1C),脑膜尾征位于肿瘤的两侧的有12例(图1B、1D);相邻二个层面有脑膜尾征的16例,相邻三个层面有脑膜尾征的25例,三个层面以上有脑膜尾征的4例;其中,长尾22例(图1C、1D),短尾5例(图1A、1B),不对称尾12例(图1D),串珠尾6例。
2.2 手术所见
45例脑膜瘤中,37例为瘤体-脑组织界面清楚、完整包膜的肿块,8例为瘤体-脑组织界面不清、包膜不完整的肿块,与MRI图像显示相同;肿瘤的大小、形态和部位与MRI图像显示也基本相同;红色脑膜尾29例,白色脑膜尾16例;脑膜尾表面光滑者20例,表面有绒毛状隆起者25例。质地较韧者40例,质地软者5例。
2.3 病理结果
瘤体病理学检查结果:依据2000年世界卫生组织(WHO)的脑膜瘤分级、分类方法[5],45例脑膜瘤中,上皮型9例,混合型12例,纤维型9例,恶性脑膜瘤2例,化生型1例,分泌型1例,淋巴细胞-浆细胞丰富型1例,血管瘤型2例,砂粒体型4例,非典型性2例,透明细胞型1例,脊索瘤样型1例。Ⅰ级脑膜瘤39例,Ⅱ级脑膜瘤4例,Ⅲ级脑膜瘤2例。
“脑膜尾征”相应的硬脑膜组织病理学检查结果:45例中,有肿瘤细胞浸润的脑膜尾37例,占82.2%(图2);血管扩张、增生为主、未见肿瘤细胞浸润的脑膜尾5例,占11.1%(图3);以硬脑膜结缔组织反应性增生为主、未见肿瘤细胞浸润的脑膜尾3例,占6.7%。
2.4 关于“脑膜尾征”的统计学分析
脑膜尾征有无肿瘤细胞浸润与脑膜尾征的形态、脑膜瘤的大小无显著相关性,但与瘤周水肿的程度、脑膜瘤良恶性有显著相关性(表1~4)。
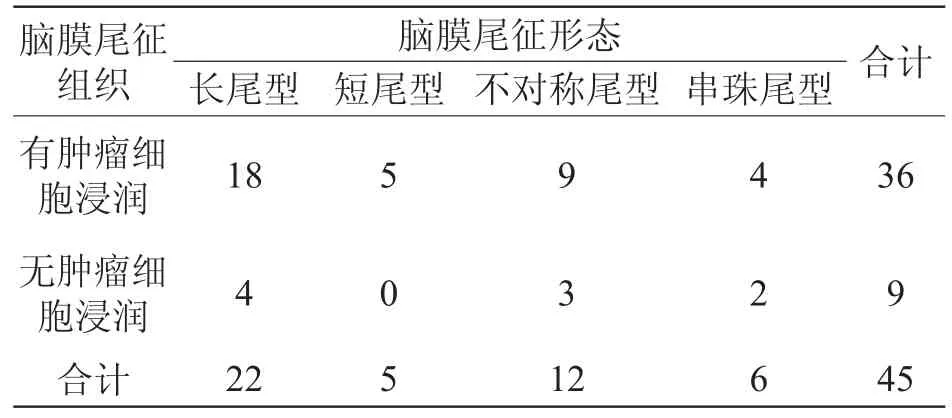
表1 45例脑膜瘤脑膜尾征有无肿瘤细胞浸润与脑膜尾征形态的关系

表2 45例脑膜瘤脑膜尾征组织中有无肿瘤细胞浸润与脑膜瘤大小的关系

表3 45例脑膜瘤脑膜尾征有无肿瘤细胞浸润与瘤周水肿程度的关系
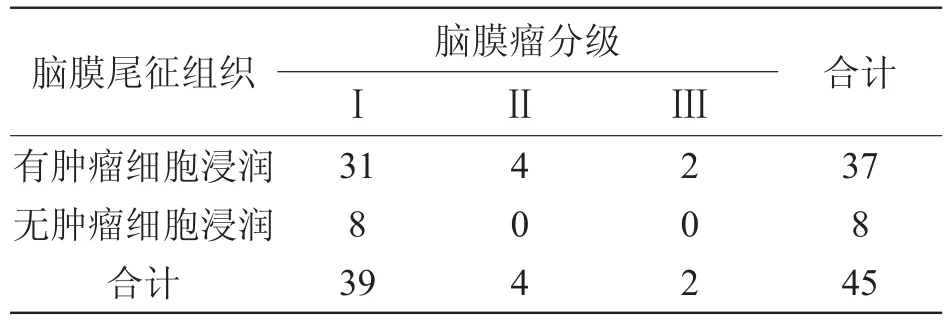
表4 45例脑膜瘤脑膜尾征组织中有无肿瘤细胞浸润与脑膜瘤分级的关系
3 讨论
1989年Wilms[6]等在MRI图像中首先描述了“脑膜尾征”,1990年Goldsher[3]等制定了“脑膜尾征”的MRI诊断标准,即在增强T1WI上,肿瘤邻近硬膜增厚并且信号强度增加,并认为“脑膜尾征”是脑膜瘤的一个高度特异的征象,是鉴别脑膜瘤与其他颅内肿瘤的一个常见而有效的征象,但近来许多病例报道“脑膜尾征”也出现在非脑膜瘤的肿瘤或炎症病变中[7-12]。
Mirimanoff[13]等经过系列的研究分析发现,脑膜瘤全切后5年、10年、15年的复发率分别达7%、20%和32%,提出肿瘤复发除与原发灶残存瘤细胞有关外,肿瘤局部浸润更应受到重视。Wallace[14]等认为,术前了解肿瘤是否侵袭附近硬膜,对术中决定是否切除肿瘤附近的硬膜,以阻止或减少肿瘤局部复发极为重要。Kawahara[15]等对伴有“脑膜尾征”的脑膜瘤的组织病理学研究发现,肿瘤的附着处富含扩张的血管,因此推测肿瘤细胞侵犯肿瘤的附着处血管并大量聚集于内,使相邻的硬脑膜充血,增强后局部硬脑膜明显强化,即出现“脑膜尾征”[16]。
本组45例脑膜瘤中,在增强T1WI上均可见不同形态“脑膜尾征”。通过观察45例“脑膜尾征”对应的脑膜组织病理检查发现,37例(82.2%)有脑膜瘤细胞的浸润,光镜下可见多个成团状或巢状肿瘤细胞聚集在纤维结缔组织中;3例(6.7%)光镜下仅见大量的结缔组织反应性增生,未见肿瘤细胞;5例(11.1%)光镜下可见大量红细胞及增生的血管和炎症细胞浸润,未见肿瘤细胞。通过统计学方法处理获得,“脑膜尾征”组织中有无肿瘤细胞浸润与脑膜尾征的形态、大小之间均无显著相关性;“脑膜尾征”组织中有无肿瘤细胞浸润与脑膜瘤瘤周水肿、肿瘤良恶性程度均有显著相关性。笔者的研究结果表明,通过“脑膜尾征”的形态及大小不能够判断脑膜尾组织中是否有肿瘤细胞的浸润;脑膜瘤瘤周水肿的程度能够反映脑膜尾组织中的肿瘤细胞浸润程度,水肿范围愈大,浸润程度愈高;“脑膜尾征”可能是肿瘤浸润和富血管的脑膜瘤局部炎症反应共同作用的结果,且大多数脑膜尾征组织中存在有肿瘤细胞浸润(82.2%),提示临床医生在切除脑膜瘤瘤体的同时,应常规切除脑膜尾征对应的脑膜组织,预防和减少术后脑膜瘤的复发。
[1]Sheporaitis LA, Osborn AG, Smimiotopoulos JG, et al.Intracranial meningioma.AJNR Am J Neuroradiol, 1992,13(1):29-37.
[2]Claus EB, Bondy ML, Schildkraut JM, et al.Epidemiology of intracranial meningioma.Neurosurgery,2005, 57(6):1088-1095.
[3]Goldsher D, Litt AW, Pinto RS, et al.Dural “tail”associated with meningiomas on Gd-DTPA-enhanced MR images: characteristics, differential diagnostic value,and possible implications for treatment.Radiology, 1990,176(2):447-450.
[4]于同刚,戴嘉中,李克.脑膜瘤的MRI表现与组织病理对照研究.实用放射学杂志, 2004, 20(3):199-202.Yu TG, Dai JZ, Li K.Intracranial meningiomas:comparative study on MR imaging and histology.J Pract Radiol, 2004, 20(3):199-202.
[5]Kleihues P, Louis DN, Scheithauer BW, et al.The WHO classification of tumors of the nervous system.J Neuropathol Exp Neurol, 2002, 61(3):215-225.
[6]Wilms G, Lammens M, Marchal G, et al.Thickening of dura surrounding meningiomas: MR features.J Comput Assist Tomogr, 1989, 13(5):763-768.
[7]Hsieh CT, Liu MY, Tang CT, et al.Problem of dural tail sign in glioblastoma multiforme? Acta Neurol Belg,2009,109(4):310-313.
[8]Tien RD, Yang PJ, Chup K.“Dural tail sign”: a speci fi c MR sign for meningioma? J Comput Assist Tomor, 1991,15(1): 64-66.
[9]Gandhi RT, Bendok BR, Getch C, et al.Correlation offunctional MRI with intraoperative cortical mapping in patient with cerebral arteriovenous malformation.J Am Coll Surg, 2001, 192(6):793.
[10]Kutcher TJ, Brown DC, Maurer PK, et al.Dural tail adjacent to acoustic neuroma: MR features.J Comput Assist Tomogr, 1991, 15(4):669-670.
[11]Senegor M.Prominent meningeal "tail sign" in a patient with a metastatic tumor.Neurosurgery, 1991, 29(2): 294-296.
[12]Furtado SV, Venkatesh PK, Dadlani R, et al.Adult medulloblastoma and the "dural-tail" sign: rare mimic of a posterior petrous meningioma.Clin Neurol Neurosurg,2009, 111(6):540-543.
[13]Mirimanoff RO, Dosoretz DE, Linggood RM, et al.Meningioma: analysis of recurrence and progression following neurosurgical resection.J Neurosurg, 1985,62(1): 18-24.
[14]Wallace EW.The dural tail sign.Radiology, 2004, 233(1):56-57.
[15]Kawahara Y, Niiro M, Yokoyama S, et al.Dural congestion accompanying meningioma invasion into vessels: the dural tail sign.Neuroradiology, 2001, 43(6):462-465.
[16]Rokni-Yazdi H, Azmoudeh Ardalan F, Asadzandi Z, et al.Pathologic signi fi cance of the "dural tail sign".Eur J Radiol, 2009, 70(1):10-16.

