腰椎椎间盘突出症临床评估量表的建立及前瞻性研究
陈新用,梁 裕,王振飞,曹 鹏,吴文坚,郑 涛,张兴凯
腰椎椎间盘突出症是引起腰腿痛常见之一。一般认为,腰椎椎间盘突出症是一种有良好转归的自限性疾病,有研究证实出现坐骨神经痛2 周后,1/3的患者会恢复,3 个月后约3/4 的患者会恢复[1]。因此大部分腰椎椎间盘突出症患者经过非手术治疗会取得良好的效果。少部分患者经过非手术治疗效果不佳,严重影响患者的生活和工作,往往需要手术治疗。手术疗效取决于合适的患者选择。因此选择合适的患者进行手术,会取得较好的临床疗效;反之会导致手术效果差甚至失败。由于临床上缺少规范通用的腰椎椎间盘突出症临床评估量表,临床医师只好根据自己经验来选择治疗策略。本研究根据临床及影像学资料,建立腰椎椎间盘突出症临床评估量表,通过随访手术治疗的腰椎椎间盘突出症患者,对量表进行初步应用,最终达到提高腰椎椎间盘突出症临床疗效的目的。
1 资料与方法
1.1 腰椎椎间盘突出症临床评估量表的建立
根据每个患者的临床资料,临床评估量表可以为个性化患者提供具体分值。此临床评估量表主要包括主观评分表(见表1) 和客观评分表(见表2) 2部分,总计120 分。主观评分表主要包括主观症状和社会心理环境,共计40 分。客观评分表主要包括客观体征和影像学表现,共计80 分。
主观症状中,下腰痛及下肢痛评分用10 分制疼痛视觉模拟量表(visual analog scale,VAS)[2]评分;日常活动能力限制方面参照日本骨科学会(Japanese Orthopaedic Association,JOA) 对下腰背痛的评分标准[3],根据患者翻身,站立,洗脸,弯腰,坐(1 h) ,提举重物,步行能力7 项来评估。在此,分值越高,生活质量越差。急性腰腿痛的时间相为<3周。患者处于急性发作期,以上得分总分减半。理由包括:①大部分急性期患者通过非手术治疗甚至不治疗,症状会明显减轻。②腰椎椎间盘突出症处于急性期的患者可能会不自觉地夸大病情。
文献[4-5]显示社会心理环境因素可能成为影响腰椎椎间盘突出症手术疗效的因素。基于此,本量表对有无法律纠纷、心理疾患和疾患不稳、医疗纠纷、药物滥用、腰椎手术史无基础疾病(高血压、糖尿病、心脏疾患) 诸项均进行评估并给与相应分值。
客观体征评分包括肌力,感觉和神经刺激征评估。通过认真的体格检查完成评分。对肌力减弱和感觉减退选项给与相同的权重,根据患者直腿抬高试验和交叉直腿抬高试验来评价神经刺激征[6]。膝反射或跟腱反射不参与评分。
在影像学评分方面,以X 线片(含腰椎正侧位和动力位) 和MRI 作为主要检查手段。以腰椎正侧位摄片判断突出节段椎间隙高度是否丢失(与上位椎间隙比值来评分) ,是否存在脊柱代偿性侧凸。以动力位片评估是否合并腰椎不稳(含成角不稳定和位移不稳定) 。根据MRI 图像判断椎间盘突出的大小,节段,部位和类型,评估小关节及黄韧带是否增生,椎管是否狭窄; 除了以上MRI 形态学的改变以外,对MRI 腰椎退变的一些特殊的信号改变如椎体终板Modic 的改变、椎间盘脱水表现(黑椎间盘)以及高信号区(high intensity zone,HIZ) 等也给与相应的权重。
1.2 临床资料与方法
2010 年3~9 月收治的50 例单节段腰椎椎间盘突出症患者,男28 例、女22 例;年龄为18~65岁,平均36 岁;其中L4/ L518 例、L5/ S132 例。手术指征:经非手术治疗3~6 周无效,或虽病程较短,但疼痛剧烈、体征明显、影像学改变突出者或有进行性神经功能损害加剧且其临床表现与影像学改变一致的腰椎椎间盘突出症。

表1 患者主观评分表(40 分)Tab.1 Patients’subjective scoring (40 points)
手术治疗方法包括单纯髓核摘除术和椎间盘切除联合内固定融合术。采取静吸复合麻醉后置患者于俯卧位,单侧或双侧剥离并牵开棘旁肌后行病变节段的椎板间开窗或半椎板切除,并扩大相应神经根管,完全游离并松驰受累的神经根,摘除致压神经的髓核和已退变的椎间盘组织,部分患者开放或经
皮置入内固定融合装置,常规关闭切口。术后3 d佩戴腰围下床活动。

表2 医师客观评分表(80 分)Tab.2 Doctors’objective scoring (80 points)
术前根据临床评估量表进行评分,记录术前和随访时Oswestry 功能障碍指数(Oswestry disability index,ODI)[7-8]及下腰痛/下肢根性痛VAS 评分。采用Stauffer-Coventry (SC) 疗效评定标准[9]作为疗效评价指标。
数据资料统计分析采用SAS 6.0 统计软件进行数据分析,行配对t 检验,P<0.05 为差异有统计学意义。
2 结 果
本组前瞻性随访资料,平均随访15 个月(12~18个月) ,随访率为100%。采用SC 下腰椎术后疗效评定标准作为疗效评价指标,50 例患者中优42 例(84%) ,术前ODI 为(51.39±22.46) %,腰痛VAS 评分为3.47±3.73,下肢痛VAS 评分为7.63±2.08;良8 例(16%) ,术前ODI 评分为(72.04 ±14.5) %,腰痛VAS 评分为5.00 ±2.12,下肢痛VAS 评分为3.30 ±1.48;无疗效中或差的患者。无一例复发。疗效优与良的患者之间,术前下肢痛VAS 评分的差异有统计学意义(P<0.05) 。
2.1 VAS 评分和ODI
患者末次随访时的ODI 以及腰痛和下肢痛的VAS 评分与术前相比,差异均有统计学意义(P<0.01,见表3) 。
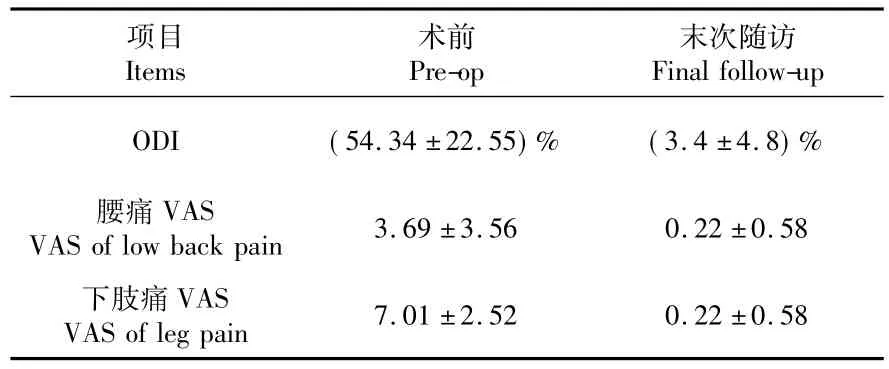
表3 术前与末次随访VAS 评分和ODITab.3 VAS of low back pain/leg pain and ODI of the patients at preoperation and final follow-up
2.2 临床评估量表得分与短期手术疗效
本组50 例临床评估量表进行了评分,总分均≥60 分,平均分为69.23。50 名腰椎椎间盘突出症患者临床评估量表得分的频数分布见图1。可见其得分成偏态分布。因此,可以用百分位数法确定参考值范围的界值,其P5的单侧界值为60 分。主观症状评分均≥13 分,平均分为17.90;社会心理因素评分均≥9 分,平均分为11.23; 客观体征评分均≥10分,平均分为16.77; 影像学评分均≥17 分,平均分为21.55。本组病例优良率为100%。
3 讨 论
腰椎椎间盘突出症在临床上比较常见,手术治疗是治疗腰椎椎间盘突出症的有效手段。但是手术治疗腰椎椎间盘突出症疗效受到多种因素的制约和影响。手术操作不当、节段选择错误和减压不彻底等会导致手术失败。导致疗效不佳或失败除技术原因外,其中一个重要常见的原因就是手术适应证选择不当。脊柱手术有10%~40%的失败率,被称为手术失败综合症(failed back surgery syndrome,FBSS)[10]。随着MRI 在脊柱外科的广泛应用,对腰椎椎间盘突出症定位和定量诊断有了很大的提高。脊柱外科医师通过对患者的病史、体征及影像学进行简单的评估而决定治疗方案,因此这很大程度上受到临床医师个人经验的制约和影响,因而这种评估不同医师间很可能得到不同结论,让低年资医师无所适从,不利于年轻医师的成长,也会影响腰椎椎间盘突出症患者的治疗效果。因此,可以通过建立一种客观的腰椎椎间盘突出症临床评估量表,来决定个性化腰椎椎间盘突出症患者的治疗方法。

图1 50 名腰椎椎间盘突出症患者临床评估量表得分的频数分布Fig.1 Frequency distribution of clinical assessment scale scores about 50 patients with lumbar disc herniation
目前可用于评估腰椎椎间盘突出症疗效的系统有很多(如SC 疗效评定标准和Macnab 疗效评价标准[11]) ,然而腰椎椎间盘突出症治疗前的评分系统不多。近年来,Herron 等[6]采用了一种满分为100分的综合评分方法,其认为评分>40 分者手术可取得较好疗效,并建议评分>40 分者作为手术适应证,但是他们没有应用MRI 信息评估腰椎椎间盘突出症。杨连发等[12]制定了满分为35 分的腰椎椎间盘突出症手术疗效预测因素评分系统。他们的评分系统综合了腰椎椎间盘突出症术前资料的各个方面,其结果显示评分≥20 分的47 例患者中45 例术后疗效优良,而评分<20 分的16 例患者中仅5 例术后疗效优良,如果以20 分为临界值对本组患者的术后疗效进行判断,正确率达88.9%; 但其对腰椎椎间盘突出程度的测量可操作性不强,并不一定能反映患者的真实病情。叶正云等[13]自行设计满分为90 分的术前评估标准,其中,主观症状、感受评分占50 分,其过分强调主观症状和主观感受评分。本研究在上述学者研究的基础上重新设计制定了一套腰椎椎间盘突出症临床评估量表,帮助腰椎椎间盘突出症病例选择合适的治疗方法。本系统注重临床评估量表的总体评分,同时兼顾主观、客观、影像学、社会心理学因素等单个因素评分,以增加评分的准确性和有效性。
50 例前瞻性随访资料显示,本组患者腰腿痛症状较术前均有明显的改善,ODI 明显降低。本研究制定的评分系统综合了腰椎椎间盘突出症主观方面、客观方面和影像学的术前资料,能较为准确的描述腰椎椎间盘突出症患者的细节。本组患者随访结果显示,总分≥60 分,主观症状得分≥13 分,客观体征评分≥9 分,影像学评分≥17 分,患者疗效优良。该评分系统的有效性仍需大样本的研究进一步证实。
任何临床评估量表都需要经过严格临床研究以确保有较高的可重复性和可信度。本腰椎椎间盘突出症临床评估量表拟强调几个重要因素来决定治疗方案,故患者的主观症状、客观体征和影像学资料等被包含这个临床评估量表中,以期保持临床评估量表简单明了有效,手术医师和非手术医师都可以从容应用。但这个临床评估量表仍旧需要严格的效度和可信度检验来决定其临床应用价值。本组对评分≥60 分的病例进行手术治疗,无短期疗效差的患者,初步证明了腰椎椎间盘突出症临床评估量表对筛选手术患者有一定的应用价值。总之,对明确诊断的腰椎椎间盘突出症患者要综合临床资料,仔细评估,严格掌握治疗指征,才能提高患者临床疗效。
[1]Vroomen PC,de Krom MC,Knottnerus JA.Predicting the outcome of sciatica at short-term follow-up[J].Br J Gen Pract,2002,52(475) :119-123.
[2]Huskisson EC.Measurement of pain[J].Lancet,1974,2(7889) :1127-1131.
[3]Fukui M,Chiba K,Kawakami M,et al.Japanese Orthopaedic Association Back Pain Evaluation Questionnaire.Part 2.Verification of its reliability :The Subcommittee on Low Back Pain and Cervical Myelopathy Evaluation of the Clinical Outcome Committee of the Japanese Orthopaedic Association[J].J Orthop Sci,2007,12(6) :526-532.
[4]Kohlboeck G,Greimel KV,Piotrowski WP,et al.Prognosis of multifactorial outcome in lumbar discectomy:a prospective longitudinal study investigating patients with disc prolapse[J].Clin J Pain,2004,20(6) :455-461.
[5]Cobo Soriano J,Sendino Revuelta M,Fabregate Fuente M,et al.Predictors of outcome after decompressive lumbar surgery and instrumented posterolateral fusion[J].Eur Spine J,2010,19(11) :1841-1848.
[6]Herron LD,Turner JA,Novell LA,et al.Patient selection for lumbar discectomy with a revised objective rating system[J].Clin Orthop Relat Res,1996 (325) :148-155.
[7]Fairbank JC,Couper J,Davies JB,et al.The Oswestry low back pain disability questionnaire[J].Physiotherapy,1980,66(8) :271-273.
[8]Fairbank JC,Pynsent PB.The Oswestry Disability Index[J].Spine (Phila Pa 1976) ,2000,25(22) :2940-2952.
[9]Stauffer RN,Coventry MB.Anterior interbody lumbar spine fusion[J].Analysis of Mayo Clinic series,J Bone Joint Surg Am,1972,54(4):756-768.
[10]Bokov A,Isrelov A,Skorodumov A,et al.An analysis of reasons for failed back surgery syndrome and partial results after different types of surgical lumbar nerve root decompression[J].Pain Physician,2011,14(6) :545-557.
[11]Macnab I.Negative disc exploration.An analysis of the causes of nerve-root involvement in sixty-eight patients[J].J Bone Joint Surg Am,1971,53(5) :891-903.
[12]杨连发,李子荣,岳德波,等.腰椎间盘突出症手术疗效预测因素[J].中国脊柱脊髓杂志,2000,10(1) :18-22.
[13]叶正云,姜宇,吴小松.腰椎间盘突出症术前评估系统的建立及应用[J].华中医学杂志,2008,32(5) :314-316.