社区脊髓损伤者应用间歇导尿的现状及影响因素
施 娟,周月秀,陆 静,吴爱荣,解海霞,黄婷君
(上海阳光康复中心养志康复医院,上海 201619)
脊髓损伤(spinal cord injury,SCI)是指脊髓损害并使其运动、感觉和反射等主要功能出现障碍的一类损伤[1]。我国是脊髓损伤的高发国家,每年新增加病例约5万人。由于脊髓损伤对上运动神经元、下运动神经元不同程度损害所致神经源性膀胱功能障碍,造成逼尿肌过度反射或逼尿肌-括约肌协同失调,残余尿量增加;泌尿道器械或经尿道诊疗操作,如留置导尿或其他引流装置等,诱发下尿路感染[2-3]。脊髓损伤患者常见的并发症之一为神经源性膀胱功能障碍。间歇导尿(intermittent catheterization)被国际尿控协会(International Continence Society)推荐为治疗神经源性膀胱功能障碍功能障碍的首选方法[4]。目前,国内的有关文献虽经常提到该导尿方法,但我国综合性医院由于住院天数的限制,对脊髓损伤患者无法进行系统的膀胱功能训练,未能早期、及时的对脊髓损伤患者进行膀胱功能训练的介入,规范化的间歇导尿技术未广泛应用。为此,我们通过对社区脊髓损伤者的调查,了解间歇导尿在脊髓损伤神经源性膀胱功能障碍者应用的现状及影响因素,为康复专科医院、社区与家庭实施针对性的康复护理提供帮助,现报道如下。
1 对象与方法
1.1 对象 2010年9月—2011年12月抽取社区脊髓损伤神经源性膀胱功能障碍者76例,其中男39例,女37例,年龄19~74岁,平均年龄(45.7±3.3)岁;脊髓损伤部位:颈椎14例,胸椎39例,腰椎23例;损伤程度:完全性损伤18例,不完全性损伤58例;文化程度:小学以下1例,初高中61例,大学以上14例;经济收入:1 000元以下38例,1 000~2 000元31例,2 000元以上 7例;病程 1~39年,平均(10.5±2.5)年。
1.2 方法 采用自行设计的脊髓损伤神经源性膀胱功能障碍者排尿方式调查表和应用间歇导尿影响因素的调查表,内容包括脊髓损伤者的基本信息、排尿方式和应用间歇导尿的状况及影响因素等方面。调查者以问卷为基础,与被调查者交谈,充分讲解问卷中各项问题及填表要求,使患者完全理解后填写,并当场回收调查表。共发放76份,回收有效问卷76份,回收有效率100%。
2 结果
2.1 脊髓损伤患者的排尿方式 见表1。
2.2 脊髓损伤患者应用间歇导尿的影响因素 见表2

表1 脊髓损伤患者的排尿方式 (n=76)
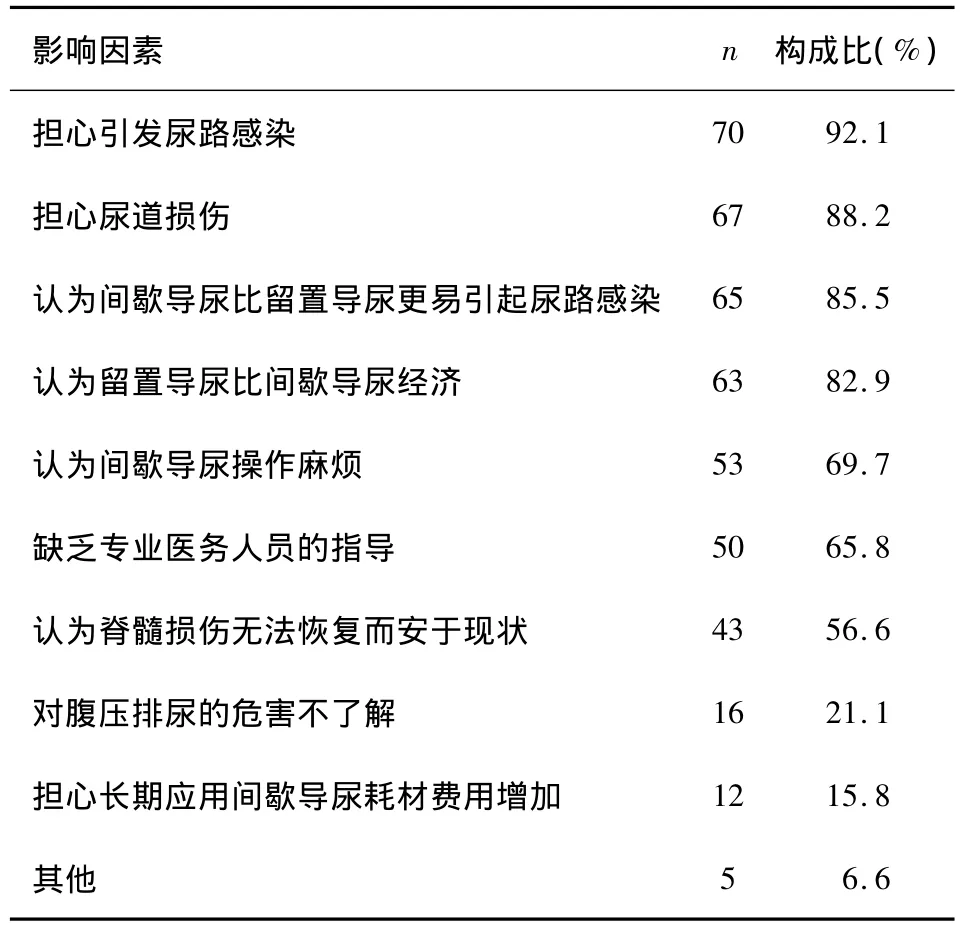
表2 脊髓损伤患者应用间歇导尿的影响因素 (n=76)
3 讨论
3.1 脊髓损伤患者对间歇导尿的应用现状 间歇导尿指不将尿管留置于膀胱内,仅在需要时插入膀胱,排空后即拔除。间歇导尿可使膀胱间歇性扩张,有利于保持膀胱容量和恢复膀胱收缩的功能。间歇导尿可分为无菌性间歇导尿(sterile intermittent catheterization)和清洁间歇导尿(clean intermittent catheterization)或自我清洁间歇导尿(clean intermittent self catheterization)。表1显示,有48.7% 脊髓损伤者排尿方式为留置导尿,21.1%为叩击或腹压排尿,只有5.3%为间歇导尿。说明脊髓损伤者很少采用间歇导尿的排尿方式。
3.2 脊髓损伤者对间歇导尿的应用存在认知障碍
3.2.1 认为增加尿路感染机会是应用间歇导尿的主要障碍之一。表2显示,脊髓损伤者对尿路感染的原因存在误解,92.1%的脊髓损伤者不同程度的认为采用清洁间歇导尿会增加尿路感染的机会,85.5%的脊髓损伤者认为间歇导尿比留置导尿更容易引起尿路感染,拒绝采用间歇导尿。因此,消除脊髓损伤者的顾虑和担忧显得尤为重要。其实,留置尿管所引起的并发症较多,如尿路感染、尿道狭窄、附睾炎、阴茎阴囊脓肿或瘘、膀胱和肾结石及膀胱肿瘤等,并且长期留置尿管加大了上尿路功能损害的风险[5]。长期留置导尿易损害尿道黏膜,降低其免疫力,还会使具有抗菌功能的前列腺液流入尿道受阻,引起尿路感染的概率达90%以上[6]。而间歇导尿可有效地排空膀胱,减少残余尿量。研究表明,膀胱残余尿量与尿路感染呈正相关。这与膀胱的过度膨胀导致膀胱壁血流减少,从而容易引起细菌感染有关[7]。Turi等[8]对比间歇导尿和留置导尿两组患者泌尿系并发症的发生率,肾盂肾炎的患病率分别为5.0%和25.0%,附睾炎的发病率分别为2.5%和7.0%,尿脓毒症分别为0和5.0%;认为间歇导尿较留置尿管更安全,长期并发症发生率更低。护士可以向脊髓损伤者讲解神经源性膀胱功能障碍的管理方法,大量文献均认同早期间歇导尿是脊髓损伤者首选的最安全的排尿方式,在维持膀胱良好顺应性和预防上尿路功能损害方面具有重要作用。1971年Lapides提出,间歇导尿应严格掌握间歇时间,避免膀胱过度膨胀,即使患者在导尿时带入少量细菌,膀胱仍保持一定的抵抗力,不会造成感染[9]。通过对间歇导尿综合疗法和留置导尿及常规护理比较,前者建立反射性膀胱明显多于后者;尿路感染、损伤、因排尿障碍再次入院者明显少于后者[10]。间歇导尿不仅是为了恢复膀胱的功能,更主要的使膀胱有规律地贮存和排出尿液,并能免除留置导尿的不便并显著降低尿路感染的发生率及其他并发症,使患者生存期延长,生活质量得到改善。
3.2.2 担心间歇导尿会引起尿道损伤而且操作麻烦,不如留置导尿方便、经济也是主要影响因素之一 表2显示,88.2%的脊髓损伤者不同程度的担心间歇导尿会导致尿道损伤,82.9%和69.7%脊髓损伤者认为间歇导尿还不如留置导尿方便、经济而且操作麻烦。原因是脊髓损伤者在住院期间,未接受规范的膀胱功能训练和间歇导尿操作指导,导尿时由于操作不熟练或导尿管前端未充分润滑,使局部黏膜水肿破损。事实上,有研究表明,护士及家属或患者自行导尿,消毒尿道口后,取分泌物进行细菌培养,显示护士间歇导尿组与家属或患者自行间歇导尿组的感染发生率比较差异无统计学意义;且脊髓损伤者多为截瘫,上肢活动正常,自我间歇导尿具有可行性[11]。护士可以根据脊髓损伤者的个体情况,讲解间歇导尿的可行性,并对脊髓损伤者及家属进行教育,使他们懂得间歇导尿对于神经源性膀胱功能障碍管理的重要性,让脊髓损伤者心理上接受并配合此项操作,并教会导尿方法。同时,应详细讲解操作注意事项,严格执行洗手流程,保证物品的相对无菌;定期做尿常规和洗手前后细菌培养,发现泌尿系感染及时采取相应的治疗措施。导尿时应充分润滑尿管,操作要轻柔,对男性患者插尿管时,注意尿道解剖特点,尿道括约肌痉挛时,应稍作停顿后再插管,尽可能避免尿路损伤的发生。
3.2.3 对排尿方式不当引起的后果认识不足 表2显示,有56.6%和21.1%脊髓损伤者认为脊髓损伤后神经功能无法恢复而安于现状和对腹压辅助排尿的危害不了解。脊髓损伤者认为,腹压排尿方便,只要能把小便压出来就可以了。护士应解释间歇导尿与腹压排尿的利害关系,其实,腹压排尿可能导致膀胱压力超过安全范围。目前,公认的膀胱压力上限是40 cmH2O,当压力超过时引起尿液反流,造成肾积水。因此,为了保护上尿路功能,在很大程度上该方法已经被废除[4,12]。
3.3 脊髓损伤者对排尿处理费用的认识 表2显示,有15.8%脊髓损伤者担心长期间歇导尿耗材费用大。其实,损伤早期规范的使用间歇导尿,有利于膀胱功能的恢复,随着残余尿量的减少,可以减少导尿次数;间歇导尿还能明显减少尿路感染等并发症的发生,耗材费用相比治疗并发症的费用低;且近年来,我国对康复医疗越来越重视,康复治疗的耗材有望纳入医保范围。医务人员要关心脊髓损伤者的生理、心理及社会层面的需求,鼓励家人多与脊髓损伤者相处,应该为脊髓损伤者提供社会活动的条件、环境,鼓励社区脊髓损伤者参加“中途之家”等;通过社会和单位及街道帮困捐助,爱心人士的捐赠,基本医疗保险的不断健全,以解决脊髓损伤者的后顾之忧。
3.4 缺乏专业指导 表2显示,65.8%脊髓损伤者认为缺乏专业医务人员的指导,错过了早期应用间歇导尿最佳的时机。主要原因:在我国,对神经系统疾病一直存在着重视抢救生命、忽视功能恢复的倾向,加上已往对神经源性膀胱功能障碍认识不足,使许多患者未得到早期功能康复。事实上,受伤后8~35 d早期开始进行间歇导尿更有利于膀胱功能的恢复[4]。脊髓损伤致神经源性膀胱功能障碍伤后6个月进入慢性期,神经障碍已大致固定。在脊髓休克期(一般数日~10周),膀胱处于无反射无收缩的状态,但尚保存着尿道内括约肌的括约机制,外括约肌的肌电图一般仍存在。由于括约肌尚有张力,故一般不发生尿失禁,而主要表现为尿潴留,如能及时采取间歇导尿解除尿潴留,使膀胱保持正常的贮尿和排尿状态,即所谓“稳定性膀胱”[12]。目前认为,间歇导尿是协助膀胱排空的金标准。早期实行间歇导尿是协助膀胱周期性扩张与排空,维持近生理状态以促进膀胱功能的恢复。间歇导尿包括清洁间歇导尿和无菌间歇导尿,清洁间歇导尿对于神经源性膀胱功能障碍者近期和远期都是安全的,无菌间歇导尿更有助于减少泌尿系感染和菌尿的发生[13]。因此,康复护士作为脊髓损伤者的教育者和指导者,应以高度的同情心和责任感,对于社区脊髓损伤者,在康复医院内,以“中途之家”脊髓损伤者康复培训的形式,进行膀胱功能的评估,对适宜间歇导尿者进行具体操作训练,让其接受并掌握间歇导尿的方法。更重要的是对于入住康复专科医院的脊髓损伤患者,康复专科护士应深入病房,耐心讲解神经源性膀胱功能障碍管理和间歇导尿的相关知识,同时,鼓励有相同疾病,具有相同体验的病友的进行劝说和建议,会有很大的说服力,让患者尽快接受膀胱功能训练,早期实施间歇导尿,达到“稳定性膀胱”的目标。
4 小结
间歇导尿对于许多脊髓损伤神经源性膀胱功能障碍患者的治疗来说仍是主流治疗,对患者近期和远期都是安全的[14]。在国外,间歇导尿被推荐为最佳的膀胱管理方法,已得到广泛的应用。但脊髓损伤者的各种因素影响了间歇导尿的正确应用,使许多脊髓损伤者的神经源膀胱没有得到有效的管理,引起以尿路感染为主的泌尿系并发症,严重影响患者的生存质量。因此,加强对患者的认知教育,指导患者或家属采用正确的膀胱管理方法,掌握间歇导尿的操作技能,可以减少脊髓损伤者的泌尿系并发症,协助功能障碍的患者重塑生活自理能力,回归家庭、工作和社会。
[1]江宏.脊髓损伤的泌尿系统康复护理[J].实用骨科杂志,2008,14(8):511-512.
[2]毛戎秋,蒋竟杭,彭慧.脊髓损伤康复期尿路感染的危险因素[J].中国康复医学杂志,2010,25(10):956-962.
[3]Singh R,Rohilla RK,Sangwan K,et al.Bladder management methods and urological complications in spinal cord injury patients[J].Indian J Orthop,2011,45(2):141-147.
[4]中国康复医学会康复护理专业委员会.神经源性膀胱护理指南(2011年版)(二)[J].中华护理杂志,2011,46(2):210-216.
[5]廖利民.神经源性膀胱尿路功能障碍的全面分类建议[J].中国康复理论与实践,2010,16(12):1101-1102.
[6]孙巍,张晓萍.脊髓损伤后非手术病人泌尿系管理的现状[J].护理研究,2006,20(8C):2170-2171.
[7]刘西花,高杰,岳寿伟.脊髓损伤患者尿路感染的影响因素研究[J].中国康复医学杂志,2011,26(3):261-262.
[8]Turi MT,Hanif S,Fasih Q,et al.Proportion of complications in patients practicing clean intermittent self-catheterization(CISC)vs indwelling catheter[J].J Pak Med Assoc,2006,56(9):401-404.
[9]孟晓红.尿失禁患者的家庭保健和自我护理[J].上海护理,2009,9(5)92-93.
[10]付杰,蔡秀娟,彭全成,等.间歇导尿综合疗法对脊髓损伤患者膀胱功能恢复的影响[J].中国康复,2010,25(1):76-77.
[11]夏艳萍,郑红云,赵超男,等.脊髓损伤患者自我间歇导尿的可行性研究[J].中国脊柱脊髓杂志,2004,14(10):624-625.
[12]周天健,李建军.脊柱脊髓损伤现代康复与治疗[M].北京:人民卫生出版社,2006:960-968.
[13]Ku JH,Jung TY,Lee JK,et al.Risk factors for urinary stone formation in men with spinal cord injury:a 17-year follow-up study[J].BJU Int,2006,97(4):790-793.
[14]廖利民.神经源性膀胱的治疗现状和进展[J].中国康复医学杂志,2011,26(3):201-205.

