前交通动脉瘤介入治疗效果分析
赖湘 谢锋 叶敏 陈纪欢
前交通动脉瘤介入治疗效果分析
赖湘 谢锋 叶敏 陈纪欢
目的 探讨分析前交通动脉瘤介入治疗的临床疗效。方法 选取本院于2007年5月至2013年2月收治的52例前交通动脉瘤患者, 将所有患者随机分为实验组与对照组, 两组均为26例。实验组接受介入栓塞治疗, 对照组接受显微夹闭治疗, 比较两组患者的临床疗效。结果 实验组与对照组出院时GOS (预后)评分的比较差异无统计学意义(P>0.05);实验组术后脑积水的发生率要明显高于对照组(P<0.05),两组其他术后专科并发症发生情况的比较差异无统计学意义(P>0.05);实验组手术时间及术后住院天数均少于对照组(P<0.05), 但住院费用明显高于对照组(P<0.05)。结论 介入术治疗前交通动脉瘤效果良好, 患者术后恢复快, 而该种治疗方法住院费用高, 脑积水的发生率高, 需行V-P分流术(脑室-腹腔分流术)。
前交通动脉瘤;介入治疗;开颅夹闭治疗;临床疗效
以往认为手术夹闭治疗前交通动脉瘤的效果十分明确,且术后并发症少, 而随着血管内治疗的兴起, 介入治疗在临床得到了一定的普及。本次研究探讨分析了前交通动脉瘤介入治疗的临床疗效, 现报告如下。
1 材料与方法
1.1 一般资料 选取本院于2007年5月至2013年2月收治的52例前交通动脉瘤患者, 所有患者均经DSA确诊为前交通动脉瘤, 排除合并其他位置动脉瘤、开颅手术中未能行夹闭仅为包裹或复发的前交通动脉瘤患者。将所有患者按随机数法分为实验组与对照组, 两组均为26例。实验组男17例,女9例, 年龄33~68岁, 平均(47.9±8.2)岁, 术前Hunt-Hess分级:Ⅰ级3例, Ⅱ12级例, Ⅲ级9例, Ⅳ级2例;对照组男16例, 女10例, 年龄30~71岁, 平均(49.1±10.4)岁, 术前Hunt-Hess分级:Ⅰ级4例, Ⅱ级11例, Ⅲ级8例, Ⅳ级3例。实验组与对照组一般情况的比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 对照组 患者术前行腰大池引流, 术中取仰卧位, 全身麻醉后根据指向选择左侧或右侧Yasargil翼点入路开颅。于颧弓上耳屏前1 cm至中线作一弧形切口, 分离过程中保护主要的血管及面神经。分别于额骨角、额骨眶缘上方、冠状缝与颞上线交界处及颞骨鳞部作四个孔, 将骨瓣铣除, 剪开硬膜并释放脑脊液。寻找前交通动脉瘤并将其显露, 根据动脉瘤的位置选取合适的动脉夹将其夹闭, 可依据动脉瘤及载瘤血管的实际情况增加动脉夹的数量。
1.2.2 实验组 全身麻醉后将导管鞘经右股动脉按Seldinger法置入, 将导引导管导入后行脑血管造影, 根据造影的结果选取合适的工作角度。将微导丝导入动脉瘤腔内, 用导引导管上的Y型阀将微导管固定于瘤腔内1/3处。使用微导管超选动脉瘤, 再将弹簧圈置入微导管行栓塞术, 每置入一个弹簧圈都观察动脉瘤的畅通情况, 在弹簧圈稳定后将其解脱,置入下一个弹簧圈, 直至栓塞完成。
1.3 评价标准 记录所有患者的手术时间、术后住院时间、术后专科并发症的发生率及住院期间的费用, 并于患者出院时对其GOS评分[1]进行评估。
1.4 统计学方法 采用SPSS16.0软件进行统计分析, 两组数据间计量资料使用t检验, 计数资料采用χ2检验, 检验标准为0.05, 当P<0.05时, 表示差异具有统计学意义。
2 结果
2.1 实验组与对照组出院时GOS评分比较 实验组与对照组出院时GOS评分的比较差异无统计学意义(P>0.05)。见表1。
2.2 实验组与对照组术后专科并发症发生情况比较 实验组术后脑积水的发生率要明显高于对照组(P<0.05), 两组其他术后专科并发症发生情况的比较差异无统计学意义(P>0.05)。见表2。
2.3 实验组与对照组手术时间、术后住院天数及住院费用的比较 实验组手术时间及术后住院天数均少于对照组(P<0.05), 但住院费用明显高于对照组(P<0.05)。见表3。

表1 实验组与对照组出院时GOS评分比较(n)

表2 实验组与对照组术后专科并发症发生情况比较
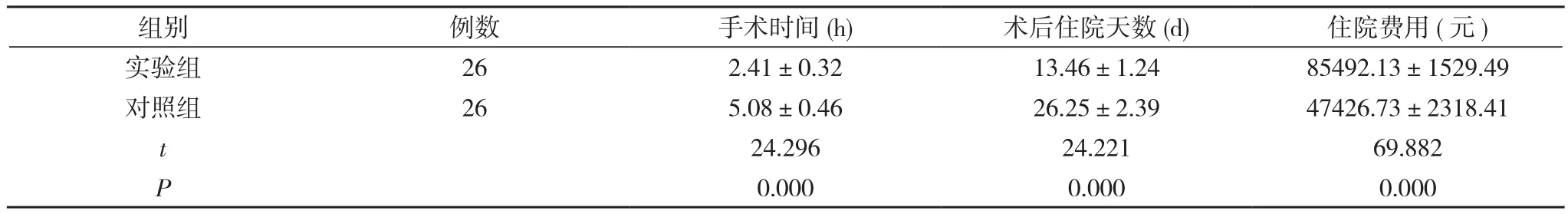
表3 实验组与对照组手术时间、术后住院天数及住院费用的比较(n, x-±s)
3 讨论
颅内动脉瘤破裂引起的蛛网膜下腔出血在脑血管意外中占到了第三位, 其中, 有很大一部分病例由前交通动脉瘤破裂引起[2]。动脉瘤破裂后的高死亡率与高致残率不仅与初次的出血有关, 通过对大样本量的病例进行回顾性分析, 许多研究均表明患者的预后还与破裂后的血管痉挛及再出血关系密切。研究表明出血两次以上的动脉瘤患者的死亡率高达50%以上[3], 故目前国内外学者均指出应该在患者发病后的3 d内开展手术治疗以降低再出血与脑血管痉挛的风险。
在前交通动脉瘤的治疗方法中, 介入手术与显微夹闭术均十分常见。显微夹闭术中所应用的翼点入路能够很好的暴露动脉瘤所在的位置, 且有利于手术过程中的各项操作, 尤其是在夹闭时, 安全系数较高, 发生术中破裂出血的风险较低, 而对于多灶性的动脉瘤以及积攒在颅内的血块也能够很好的处理[4]。对于病情危急生命的患者, 开展夹闭术的同时还可以对于颅内的血肿进行有效的清除, 使得患者的颅内压即刻得到降低, 使得患者的预后得到显著的改善。但对于复杂性动脉瘤, 如半梭形动脉瘤、颈内动脉肠杨扩张等, 则应该在一期夹闭的基础上再次行血管介入栓塞。随着导管与栓塞技术的不断改进, 介入治疗在临床工作中的地位已不断提升。尤其是解剖结构十分复杂的Ⅳ级前交通动脉瘤, 夹闭术开展的难度较大, 若瘤体突向丘脑区或终板后方, 则手术难度更大, 且患者的死亡率高。介入手术的整个操作均在血管内完成, 无需将载瘤动脉阻断, 且不会对脑组织形成牵拉,不会造成患者神经功能的缺损, 且导管操作较为轻柔, 手术对患者形成的创伤较小[5]。即使在部分情况下术中需要用到球囊将血管阻断, 阻断的持续时间也较短, 对患者造成的影响较小。本次研究中的结果显示实验组与对照组出院时GOS评分的比较差异无统计学意义(P>0.05), 而实验组手术时间及术后住院天数均少于对照组(P<0.05), 但住院费用明显高于对照组(P<0.05)。该结果提示两种治疗方式的效果相当, 且介入治疗后患者所需的恢复时间较短, 而由于导管及栓塞材料的使用, 介入治疗的费用较高。但在专科并发症发生情况方面, 实验组术后脑积水的发生率要明显高于对照组(P<0.05),这主要与术中脑脊液的充分引流有关, 而术后的V-P分流术可以改善这一情况。
综上所述, 介入术治疗前交通动脉瘤效果良好, 患者术后恢复快, 而该种治疗方法住院费用高, 脑积水的发生率高,需行V-P分流术。
[1] 廖巍,林伟标,林少华, 等.显微手术夹闭和介入栓塞治疗前交通动脉瘤的对比研究.实用医学杂志, 2012,28(18):3100-3101.
[2] 程崇杰,周帅,孙晓川, 等.前交通动脉瘤治疗方式与预后的Meta分析.重庆医科大学学报, 2011,36(12):1449-1452.
[3] 路华,王向鹏,宋海, 等.血管内介入栓塞治疗破裂前交通动脉瘤47例临床分析.昆明医学院学报, 2012,33(1):98-100.
[4] 黄清海,吴永发,刘建民, 等.支架辅助栓塞治疗宽颈前交通动脉瘤的血管形态学改变研究.中华神经外科杂志, 2011, 27(5): 466-469.
[5] 朱青峰,王国芳,周志国, 等.颈动脉穿刺微弹簧圈栓塞术治疗前交通动脉瘤1例.中华神经外科疾病研究杂志, 2012, 11(3): 270-271.
514000 梅州市人民医院神经外一科

