一期后路与一期前后路手术治疗胸腰椎结核的效果比较
李超铎 路 坦 马东院 董玉珍
新乡医学院第一附属医院骨外科,河南卫辉 453100
临床工作中,脊柱结核以胸腰椎结核发生率最高,常累及前中柱,破坏椎体及椎间隙,导致脊柱失稳,且常并发椎旁脓肿、神经脊髓受压、脊柱后凸畸形,往往导致患者预后较差[1]。 外科手术目的是彻底的清除病灶、解除神经压迫、矫正畸形、植骨融合重建脊柱的稳定性[2-3]。本研究回顾性分析新乡医学院第一附属医院(以下简称“我院”)骨科一期后路和一期前后路联合两种不同入路治疗的胸腰椎结核患者的临床资料,比较两种手术的围术期指标及临床疗效,现报道如下:
1 资料与方法
1.1 一般资料
选择我院骨科2012 年12 月~2014 年12 月收治的71 例胸腰椎结核患者,男44 例,女27 例,年龄14~78 岁,平均(42.7±17.9)岁。临床表现:均有不同程度的胸腰部疼痛,30 例伴下肢放射痛,35 例双下肢肌力、痛触觉减退,28 例后凸畸形,36 例神经压迫症状。 影像表现:71 例患者病变椎体破坏或塌陷,椎间隙变窄或消失,严重者累及多节段且有神经脊髓受压现象,其49 例可见椎旁脓肿形成,椎管内脓肿5 例。 后路手术组(A 组)20 例,行一期后路病灶清除、植骨融合、内固定术;前后路联合手术组(B 组)51 例,行一期后路经椎弓根固定联合前路病灶清除植骨融合术。A 组中胸椎结核患者11 例,胸腰椎结核6 例,腰椎结核3例;术前Cobb 角为16.8°~42.6°,平均(24.5±0.1)°;术前脊髓 神 经 功 能ASlA 分 级:B 级2 例,C 级5 例,D 级10例,E 级3 例。 B 组中胸椎结核患者5 例,胸腰椎结核9 例,腰椎结核患者37 例;术前Cobb 角为15.6°~32.6°,平均(21.7±0.1)°;ASlA 分级:B 级3 例,C 级7例,D 级35 例,E 级6 例。 术后病理确诊均为脊柱结核。两组性别、年龄、术前Cobb 角、ASIA 分级等一般资料比较,差异无统计学意义(P >0.05),具有可比性。
1.2 纳入及排除标准
纳入标准:①根据临床表现、影像学或病理学结果,脊柱结核诊断明确;②药物治疗效果欠佳;③单个椎体破坏>60%或病变累及2 个椎间盘以上。
排除标准:①脊柱结核术后复发;②合并有胸、腰椎其他病变,如椎间盘突出、椎体滑脱等;③合并肾结核、结核性脑膜炎等,影响治愈时间者。
1.3 治疗方法
1.3.1 术前准备
术前规范抗结核4~6 周, 即IRE 或IRSE 方案。术前血常规、血沉(ESR)变化、C 反应蛋白(CRP)及影像学检查,当ESR 控制小于40 mm/h,血红蛋白不低于100 g/L 时[4],一般情况及肝肾功能基本正常,选择行手术治疗。
1.3.2 手术方法
1.3.2.1 A 组 全麻达成后,取俯卧位,以病椎为中心行后正中切口,术中透视确认病椎后,在病椎相邻的上、下正常椎体上置入椎弓根螺钉,安装一侧钛棒临时固定,切除双侧小关节、胸肋横突,显露椎间隙,经椎间孔及椎旁进入椎体,刮除脓肿、死骨、干酪样坏死样物质,而后冲洗病灶区域,在病椎椎体间取大小合适的自体髂骨块或肋骨紧密嵌入植骨, 再次冲洗,将异烟肼0.3 g 和链霉素2.0 g 放置病灶内。 安装连接棒,适当加压或撑开,放置引流管,逐层关闭切口。
1.3.2.2 B 组 ①全麻成功后,先取俯卧位,行后正中切口逐层切开,透视确认病椎后,于病椎上、下椎体置入椎弓根螺钉,利用钉棒系统的加压或撑开作用矫正后凸畸形,反复冲洗后放置引流管,关闭切口;②改变体位:胸椎选侧卧位,于胸后外侧切口胸膜内或外入路进胸腔;胸腰椎侧卧位,于胸腰后外侧切口进胸膜和腹膜后间隙;腰椎侧卧位,于肾切口进腹膜后间隙;下腰椎及腰骶部仰卧位,采用倒“八”切口腹膜外入路。显露病椎,彻底清除椎旁脓肿、死骨及干酪样坏死物质,反复冲洗后取大小合适的自体髂骨块或肋骨紧密嵌入骨槽植骨,异烟肼0.3 g 和链霉素2.0 g 放置病灶内。 放置引流管并逐层缝合。
1.3.3 术后处理
术后对症治疗,引流管术后5~7 d 或引流量<30 mL后拔除;术后2 周可佩戴支具坐立起身,不低于6 个月时间[5];继续抗结核治疗1~1.5 年。 定期复查X 线、ESR 及肝肾功能。
1.4 观察指标
1.4.1 围术期指标
两组患者手术时间、术中出血量、住院时间及手术前后血沉、C 反应蛋白指标。
1.4.2 影像学指标
术前、 术后及末次随访时测量后凸畸形的Cobb角度、植骨融合(Moon 植骨融合标准)时间。 Moon 植骨融合标准[6-7]:①明确骨小梁通过植骨区;②无进一步矫正角度丢失;③无植骨吸收;④CT 提示融合。
1.4.3 神经损伤及疼痛评估
以ASIA 分级[8]及VAS 评分[9]为标准。
1.5 统计学方法
采用统计软件SPSS 19.0 对数据进行分析, 正态分布计量资料以均数±标准差(±s)表示,两组间比较采用t 检验; 重复测量的计量资料比较采用方差分析,两两比较采用LSD-t 检验。计数资料以率表示,采用χ2检验。 以P <0.05 为差异有统计学意义。
2 结果
所有患者均未发生严重并发症,术后病理学检查均确诊为脊柱结核,主要临床症状基本消失。 随访时间6~24 个月,平均(18±2.4)个月。 随访期间1 例患者局部切口不愈合,经清洁换药处理后愈合,余病例均未发现窦道及结核复发。 经X 线复查植骨全部融合,融合时间为5~8 个月,平均(6.8±1.2)个月
2.1 围术期指标
A 组患者在手术时间、术中出血量及住院天数方面优于B 组(P<0.05);A 组患者中Cobb 角、ESR、CRP术后指标及术后3 个月指标较术前明显改善(P<0.05),B 组亦呈明显改善(P<0.05);但两组间的Cobb 角、ESR、
表1 后路组与前后路联合组围术期指标比较(±s)
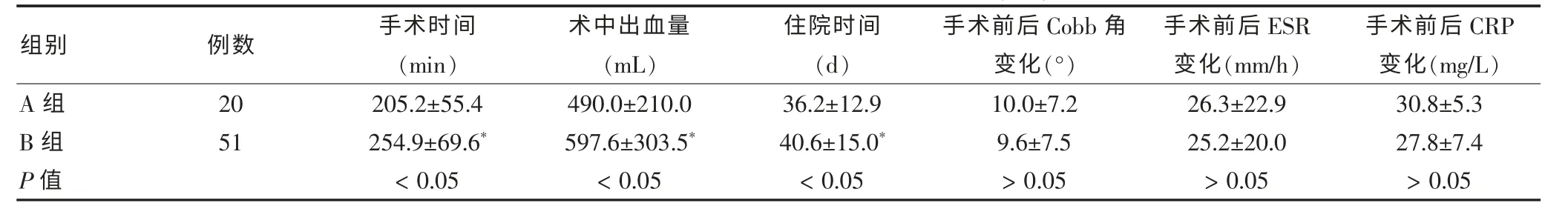
表1 后路组与前后路联合组围术期指标比较(±s)
注:ESR:血沉;CRP:C 反应蛋白
组别 例数 手术时间(min)A 组B 组20 51 P 值205.2±55.4 254.9±69.6*< 0.05术中出血量(mL)住院时间(d)手术前后Cobb 角变化(°)490.0±210.0 597.6±303.5*< 0.05 36.2±12.9 40.6±15.0*< 0.05 10.0±7.2 9.6±7.5> 0.05手术前后ESR变化(mm/h)26.3±22.9 25.2±20.0> 0.05手术前后CRP变化(mg/L)30.8±5.3 27.8±7.4> 0.05
CRP 比较差异无统计学意义(P > 0.05)。 见表1~2。
表2 两组患者围术期的ESR、CRP 变化及手术前、后与末次随访时的Cobb 角情况(±s)
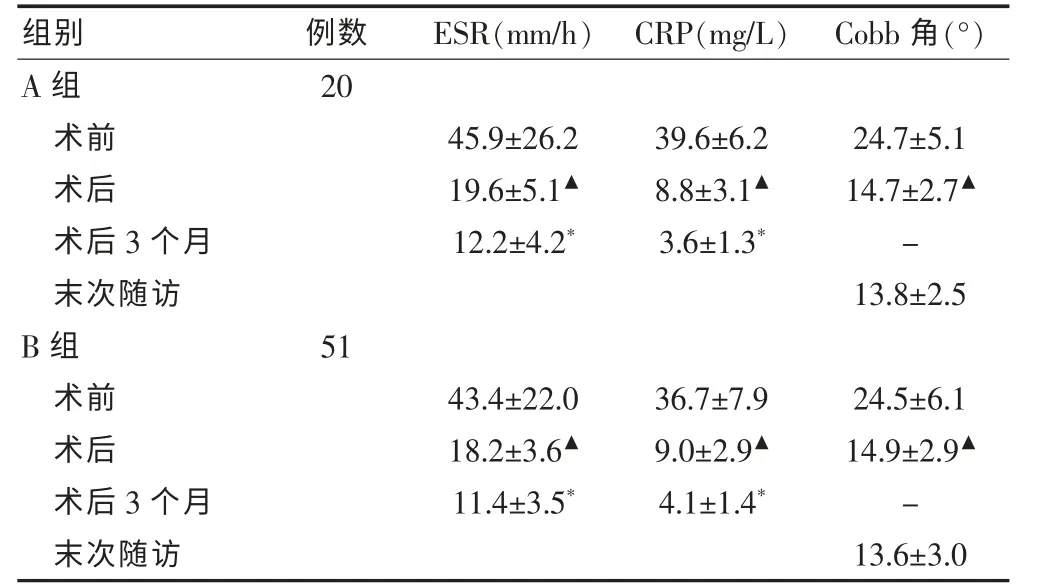
表2 两组患者围术期的ESR、CRP 变化及手术前、后与末次随访时的Cobb 角情况(±s)
注:与同组术前比较,▲P < 0.05;与同组术后比较,*P < 0.05;ESR:血沉;CRP:C 反应蛋白;“-”:未测
组别 例数 ESR(mm/h) CRP(mg/L) Cobb 角(°)A 组术前20术后术后3 个月末次随访45.9±26.2 19.6±5.1▲12.2±4.2*39.6±6.2 8.8±3.1▲3.6±1.3*24.7±5.1 14.7±2.7▲-13.8±2.5 B 组 术前51术后术后3 个月末次随访43.4±22.0 18.2±3.6▲11.4±3.5*36.7±7.9 9.0±2.9▲4.1±1.4*24.5±6.1 14.9±2.9▲-13.6±3.0
2.2 术后疼痛评分及神经功能
两组病例术后胸腰背部、下肢疼痛及神经功能较术前均改善,但B 组ASIA 神经功能评分优于A 组(P <0.05)。 见表3。 A 组术前VAS 评分为(7.0±1.0)分,末次随访VAS 评分为(2.0±0.6)分,B 组术前VAS 评分为(6.9±1.0)分,末次随访VAS 评分为(1.9±0.9)分,末次随访两组比较,差异无统计学意义(P > 0.05)。
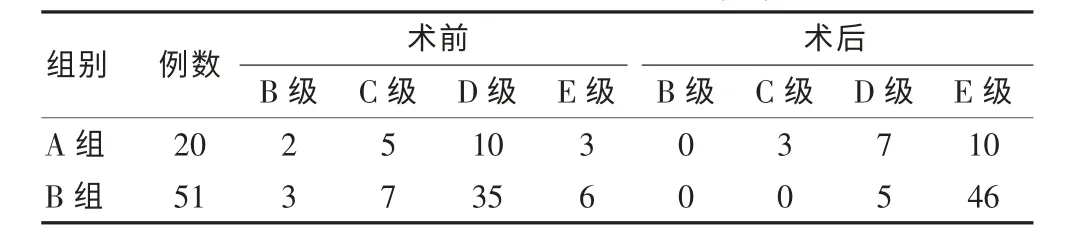
表3 术前及术后ASIA 分级(例)
3 讨论
3.1 脊柱结核的外科治疗
由于脊柱结核导致椎体及三柱结构破坏,造成脊柱不稳及后凸畸形,甚至累及脊髓、神经组织,常常导致致残、截瘫等,严重者可导致死亡[10]。 目前关于脊柱结核手术方式选择没有一个统一的认识,不少学者们对手术入路选择存在较大争议[11-13],正确选择适当手术入路对脊柱结核治疗和恢复起到关键影响。
3.2 脊柱结核两种手术方式的优缺点及注意事项
两种手术都是在患者全身情况可耐受下一期完成, 其中前后路联合术式均以先后路再前路的顺序,这样可保证植骨块与植骨床之间稳定,大大降低植骨块的松动、滑脱压迫脊髓、神经的可能性[14-15]。 一期后路手术优点:①术中不需变换体位;②单一切口即可清除双侧病灶,创伤较小,并且在手术时间、术中出血量及住院时间方面有一定的优势[16-17],这与本研究有相同的结果; ③手术入路避开了胸腔及腹腔重要器官,从而减少了术后并发症。缺点:①后路破坏胸腰椎后方肋横突及小关节等正常结构[18-19],对脊柱稳定性造成一定的影响;②后方一期入路出现神经根、硬膜,对手术操作要求较高, 且术后与周围组织易发生黏连;③不能直视下操作,暴露范围小,彻底清除病灶较困难。 因此,应注意术后复发需再次手术的胸腰椎结核患者;长节段、跳跃性流注脓肿或合并巨大的椎旁脓肿者,不宜首选一期后路术式,但对于椎旁脓肿较局限,尤其是上胸椎及胸腰段部位,前路创伤较大且暴露困难,有重要解剖结构阻碍,此术式较为适合。一期前后路手术优势:①术中病灶显露充分,可直视下彻底清除病灶及椎管减压;②先行后路内固定能有效恢复并维持椎体的高度, 这样使前路植骨块紧密嵌入,有利于融合及远期脊柱的稳定性;③脊柱结核术后复发需再次手术者,长节段及多发性椎旁脓肿,跳跃性脊柱结核可彻底清除病灶,有明显优势;④内固定入路和病灶清除的入路分隔开,避免内固定器械于病灶及脓腔周围,减少了感染及结核复发的发生。其缺点:①术中需变换体位;②需行前后两个切口,加大手术的创伤及风险;③手术时间、术中出血量及住院时间较长[20-22]。 因此,对于椎体破坏严重伴有大量死骨、脓腔较大难以吸收的脊柱结核,脊柱严重后凸畸形,椎体骨质破坏严重者,此种术式较为适合。本研究发现, 两种术式Cobb 角术后均明显减小,对脊柱畸形均有改善;ESR、CRP 值术后均明显降低,两组ASIA分级及VAS 评分术后均不同程度改善, 后路组手术时间、术中出血量及住院时间较前后路组有优势, 而后路组在Cobb 角改善、VAS 评分、ESR、CRP值改善方面与前后路联合手术组差异无统计学意义(P > 0.05)。
对于胸腰椎结核的手术方式选择,本课题组认为可根据病变节段不同的破坏特征采取个体化的手术方式,对每一个病例,总有一种手术方式是相对合理的,还应充分评估患者具体情况,同时还和医生的经验和手术习惯密切有关。 笔者认为,一期前后路手术治疗复杂性或跳跃性胸腰椎脊柱结核较一期后路有明显优势,病灶清除彻底及植骨确切,内固定可靠。当椎体破坏累及上胸椎,或者不伴有椎旁脓肿且椎体破坏较轻的短节段脊柱结核, 可选择一期后路手术,创伤较小且同样可以达到满意的手术效果。
综上所述,在有效的抗结核治疗的基础上,一期后路和一期前后路手术均能获得满意的效果,都是主要的治疗胸腰段脊柱结核的手术方法。但需严格把握两种手术方式的适应证及注意事项,根据病灶位置和结核破坏严重程度充分评估, 做到具体病例具体分析,选择最佳的手术方案,充分发挥每种术式的优势。
[1] Wang H,Li C,Wang J,et al.Characteristics of patients with spinal tuberculosis:seven-year experience of a teaching hospital in Southwest China [J]. Int Orthop,2012,36(7):1429-1434.
[2] Bridwell KH,Lenke LG,McEnery KW,et al. Anterior fresh frozen structural allografts in the thoracic and lumbar spine.Do they work if combined with posterior fusion and instrumentation in adult patients with kyphosis or anterior column defects [J]. Spine,1995,20(12):1410-1418.
[3] Rezai AR,Lee M,Cooper PR,et al. Modern management of spinal tuberculosis[J].Neurosurgery,1995,36(1):87-97.
[4] 王锡阳,魏伟强,李伟伟,等.一期后路病灶清除植骨融合内固定治疗胸腰椎结核[J].中国脊柱脊髓杂志,2009,19(11):813-817.
[5] 陈学武,徐宏光,王弘,等.后路经椎弓根入路病灶清除椎弓根固定术治疗胸腰椎结核的疗效分析[J].中国骨与关节外科,2013,2(2):141-144.
[6] Moon MS,Woo YK,Lee KS,et al.Posterior instrumentation and anterior interbody fusion for tuberculous kyphosis of dorsal and lumbar spines [J]. Spine(Phila Pa 1976),1995,20(17):1910-1916.
[7] 林斌,何勇,张毕,等.一期经后路病灶清除植骨融合内固定治疗脊柱结核[J].临床骨科杂志,2014,17(1):1-4.
[8] Childs BR,Moore TA,Como JJ,et al.American spinal injury association impairment scale predicts the need for tracheostomy after cervical spinal cord injury [J]. Spine (Phila Pa 1976),2015,40(18):1407-1413.
[9] 朱旭,张星火,刘亮,等.全膝关节置换术后多模式镇痛的临床研究[J].中国骨与关节损伤杂志,2015,30(2):169-171.
[10] 张伟,蔚芃,蒋成,等.一期前后联合入路治疗胸腰段脊柱结核[J].脊柱外科杂志,2013,11(3):160-163.
[11] 王传庆.脊柱结核外科治疗的现状与进展[J].结核病与肺部健康杂志,2013,2(1):64-68.
[12] 马树伟,张文武,申勇,等.治疗胸腰椎结核三种手术方式及两种内固定的比较研究[J].实用骨科杂志,2014,20(4):301-304,321.
[13] 胡杰挺,陈建生,钱钟,等.三种不同手术入路治疗脊柱结核疗效对比分析[J].浙江创伤外科,2015,20(2):319-320,321.
[14] Passias PG,Ma Y,Chiu YL,et al .Comparative safety of simultaneous and sataged anterior and posterior spinal surgery [J]. Spine ,2012,37(3):247-255.
[15] 纪标,徐小卒,郑闽前,等.一期后路固定前路病灶清除植骨治疗胸腰段椎体结核[J].实用骨科杂志,2012,18(11):1018-1021.
[16] 赵斌,王浩,赵轶波,等.后路椎旁肌间隙入路治疗胸、腰椎结核[J].中华骨科杂志,2014,34(2):116-120.
[17] 赵晨,蒲小兵,周强,等.后路病灶清除、椎间植骨融合内固定治疗复杂性胸、腰椎结核[J].中华骨科杂志,2014,34(2):109-115.
[18] Machino M,Yukawa Y,Ito K, et al.A new thoracic reconstruction technique "transforaminal thoracic interbody fusion":a preliminary report of clinical outcomes[J].Spine(Phila Pa 1976),2010,35(19):E1000-E1005.
[19] 张嘉利,李大伟,马远征,等.多节段胸腰椎脊柱结核外科治疗的回顾性研究[J].中国防痨杂志,2013,35(5):305-308.
[20] 邵川强.脊柱结核外科治疗进展[J].中国矫形外科杂志,2012,20(3):245-247。
[21] 张超,路坦,周迎锋,等.抗结核药物联合一期后路病灶清除植骨融合内固定矫形治疗成人胸椎段结核的效果[J].中国医药导报,2015,12(30):77-80.
[22] 王世勇,张涛,蓝旭,等.前外侧腹膜外入路一期病灶清除植骨内固定治疗腰骶段结核临床观察[J].疑难病杂志,2015,14(2):164-167.

