衡水市城镇职工代谢综合征及血压、血糖、血脂水平分布现况调查
·临床研究·
衡水市城镇职工代谢综合征及血压、血糖、血脂水平分布现况调查
陈茗莉1,袁兰所1*,郝玉明2,于立杰1,郑群1(1.河北省衡水市人民医院心内科,河北 衡水 053000;2.河北医科大学第二医院心内科,河北 石家庄 050000)
[关键词]代谢综合征;血压;血糖;血脂异常
doi:10.3969/j.issn.1007-3205.2016.03.029
近年来由于社会经济的快速发展和人们生活方式的改变,我国人群高血压、高血糖、血脂代谢异常、肥胖等代谢综合征(metabolic syndrome,MS)及心血管病发病率均有明显的增长趋势[1-4],MS是我国人群冠心病和脑卒中发病的重要危险因素[1],我国居民因“三高”(高血压、高血糖、血脂代谢异常)和肥胖所造成冠心病和脑卒中的直接经济负担,已占这两种疾病负担的50%~80%[5]。本研究收集河北省衡水市人民医院健康体检资料,对衡水市成年男女MS患病率进行分析,旨在了解衡水市MS的发病及年龄分布,以便为有针对性制定防治策略提供依据。报告如下。
1资料与方法
1.1研究对象采用整体人群横断面方法,于2014年3—7月对河北省衡水市桃城区市区内纳入医保的成年人群(户籍为衡水地区辖区的常住居民)按照单位或是社区门牌号逐户对年龄在18~91岁的城镇居民进行体检。体检均在衡水市人民医院体检科完成,由培训合格的医师和护士对所有研究对象进行问卷调查、人体测量和血液采集等现场调查工作。排除标准:有严重心脏病、严重精神疾病、脑血管意外以及不能从事日常活动者。所有参与者均获得知情同意。
共调查7 509例,有效应答6 392例,有效应答率为85.1%。按年龄及性别分组:≤40岁组男性955例,女性1 011例;>40~50岁组男性951例,女性714例;>50~60岁组男性587例,女性559例;>60~70岁组男性537例,女性466例;>70岁组男性361例,女性251例。比较不同年龄、不同性别间MS及亚指标患病率。
1.2方法
1.2.1问卷调查应用标准化调查问卷。内容包括一般社会人口学资料:性别、出生年月、受教育程度等;行为危险因素:吸烟、饮酒、高血压、糖尿病、血脂代谢异常、心脑血管疾病等个人既往史。
1.2.2人体测量采用统一的标准方法测量腰围(waist circumference,WC)、血压、空腹血糖(fasting blood glucose,FBG)、血脂[三酰甘油(triglyceride,TG)、高密度脂蛋白胆固醇(high density lipoprotein cholesterol,HDL-C)]等。
受检者站立、赤脚、穿体检服,由专业护士或医生测量其身高、体质量、WC;WC取双侧肋弓最下缘与髂脊连线中点的水平周径。计算体质量指数(body mass index,BMI)。
血压测量:被测量者在测量前至少30 min禁止吸烟、饮酒、饮用含有咖啡因的饮料或剧烈运动,坐卧休息5 min后,采用标准袖带(宽12~13 cm,长35 cm),用台式水银血压计右臂连续测量2次血压,测量间隔1~2 min,取2次血压读数的平均值记录,若收缩压(systolic blood pressure,SBP)或舒张压(diastolic blood pressure,DBP)的2次读数相差5 mmHg(1 mmHg=0.133 kPa)以上,则再次测量,取3次读数的平均值记录,测量结果精确至2 mmHg[1]。
被测对象提前收到通知,于清晨采集空腹静脉血标本5 mL,室温静止1~2 h后离心分离血清,血清标本统一送河北省衡水市人民医院生化室采用葡萄糖氧化酶法测血糖,使用仪器为日立7020全自动生化仪。
空腹一夜(12~14 h)后采集血样,血浆的TG和HDL-C通过酶法测得,所有的血样分析在同一实验室执行标准规程。合并以下4项指标中任意2项即符合2005年国际糖尿病联盟制定的MS诊断标准[6]:①TG>1.7 mmol/L,或已接受相应治疗;②HDL-C水平降低,女性<1.29 mmol/L;③血压升高,SBP≥130 mmHg或DBP≥ 85 mmHg,或已接受相应治疗,或以前曾诊断为高血压;④FBG≥5.6 mmol/L,或已接受药物治疗或此前已诊断为2型糖尿病,若FBG≥5.6 mmol/L,未明确有无糖尿病,则强烈推荐口服葡萄糖耐量试验(oral glucose tolerance test,OGTT),但是OGTT在诊断MS时并非必要。国际糖尿病联盟公布的有关中国人腹型肥胖标准是基于中国上海市和中国香港的流行病学资料,即男性WC≥90 cm,女性WC≥80 cm。
2结果
2.1吸烟、饮酒和肥胖各项指标的发生率比较各个年龄组男性吸烟、饮酒率明显高于女性(P<0.01);WC≥80 cm发生率:>70岁组女性明显高于男性(P<0.01),其他年龄组差异无统计学意义(P>0.05);BMI≥24发生率:≤40岁、>60~70岁、>70岁组男性高于女性,>40~50岁和>50~60岁组差异无统计学意义(P>0.05);腰围身高比(waist height ration,WHtR)≥0.50发生率:各个年龄组男女比较差异均无统计学意义(P>0.05);腰臀比(waist-hip ratio,WHR)≥0.80发生率:≤40岁、>40~50岁组男性高于女性,>50~60岁、>70岁组女性高于男性(P>0.05),>60~70岁组差异无统计学意义(P>0.05)。男性吸烟、BMI≥24、WHtR≥0.50发生率均随年龄增加而增高(P<0.01),饮酒率、WC≥80 cm、WHR≥0.80发生率>40~50岁、>50~60岁、>60~70岁、>70岁组高于≤40岁组,>50~60岁、>60~70岁、>70岁组高于>40~50岁组。WHR≥0.80发生率>60~70岁、>70岁组高于>50~60岁组。女性吸烟率各年龄间差异有统计学意义(P<0.01),但两两比较差异无统计学意义(P>0.05),其余指标均随年龄增加而增高(P<0.01)。见表1。
2.2MS及各亚组因素发生率比较MS发生率:≤40岁、>40~50岁、>50~60岁男性低于女性(P<0.01),>60~70岁、>70岁差异无统计学意义(P>0.05);血压升高发生率:≤40岁、>40~50岁男性高于女性(P<0.01),>50~60岁男性低于女性(P<0.01),>60~70岁、>70岁差异无统计学意义(P>0.05);血糖升高发生率:≤40岁、>40~50岁、>70岁男性高于女性(P<0.01),>50~60岁、>60~70岁差异无统计学意义(P>0.05);血脂紊乱发生率:≤40岁、>40~50岁男性高于女性(P<0.01),>50~60岁、>60~70岁、>70岁男性低于女性(P<0.01)。男性和女性各发生率均随年龄增加而增高(P<0.01)。见表2。
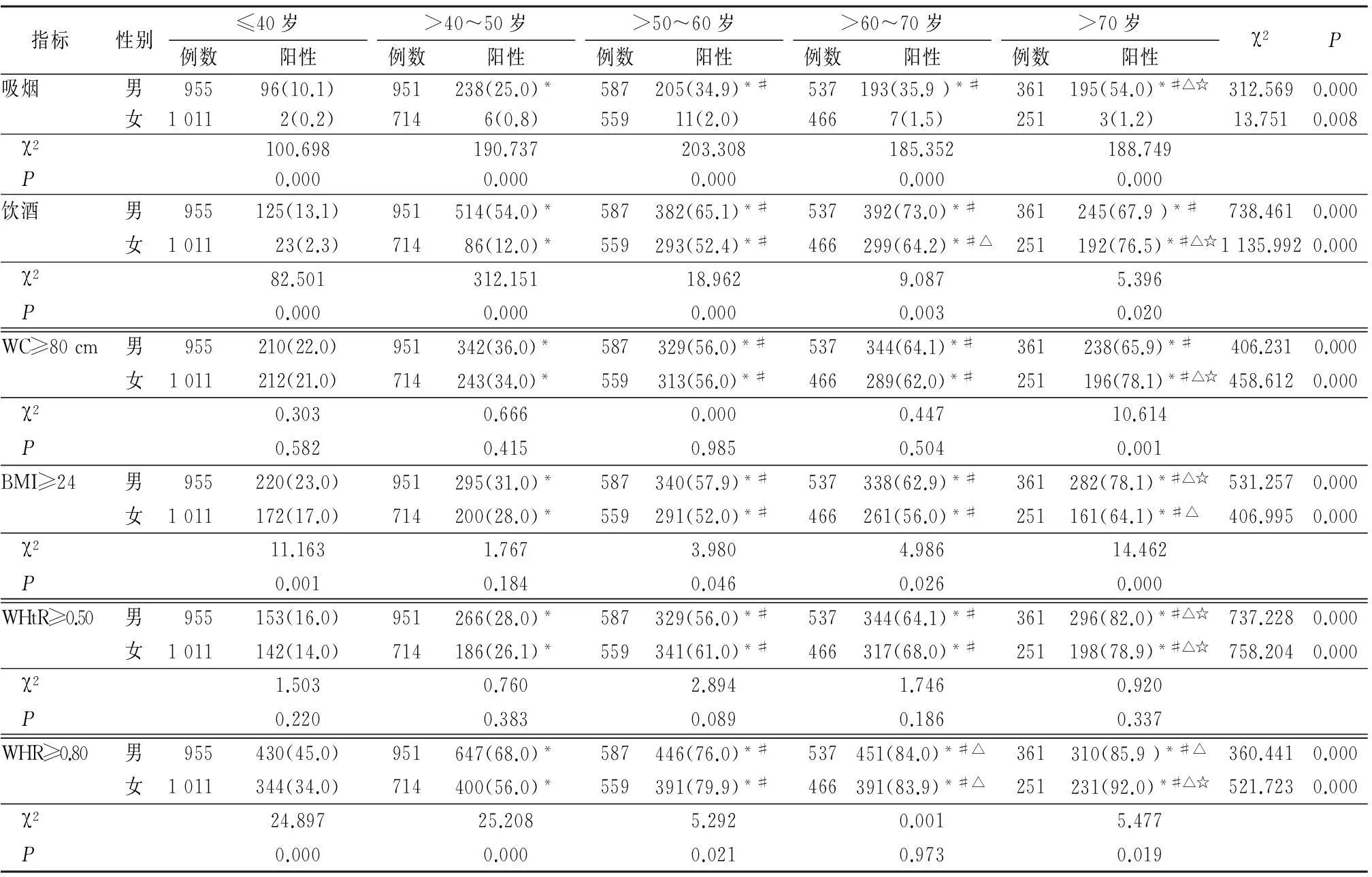
表1 体检者吸烟、饮酒和肥胖各项指标发生率比较 (例数,%)
*P<0.05与≤40岁比较#P<0.05与>40~50岁比较△P<0.05与>50~60岁比较☆P<0.05与>60~70岁比较(χ2检验)

表2 体检者MS及各亚组因素发生率 比较 (例数,%)
*P<0.05与≤40岁比较#P<0.05与>40~50岁比较△P<0.05与>50~60岁比较☆P<0.05与>60~70岁比较(χ2检验)
2.3体检者MS各亚组指标分布比较各年龄段男性WC和DBP高于女性(P<0.01);SBP:≤40岁、>40~50岁、>50~60岁男性高于女性(P<0.01),>60~70岁、>70岁差异无统计学意义(P>0.05);FBG:≤40岁、>40~50岁男性高于女性(P<0.05或<0.01),>50~60岁、>60~70岁、>70岁差异无统计学意义(P>0.05);TG:≤40岁、>40~50岁、>60~70岁、>70岁男性低于女性(P<0.05或<0.01),>50~60岁差异无统计学意义(P>0.05);HDL-C:≤40岁、>40~50、>50~60岁、>60~70岁、>70岁男性均低于女性(P<0.01)。随年龄增加除HDL-C差异无统计学意义、男性WC逐渐增高外,其他各指标均先增高后降低(P<0.01)。见表3。
表3体检者MS各亚组指标分布比较
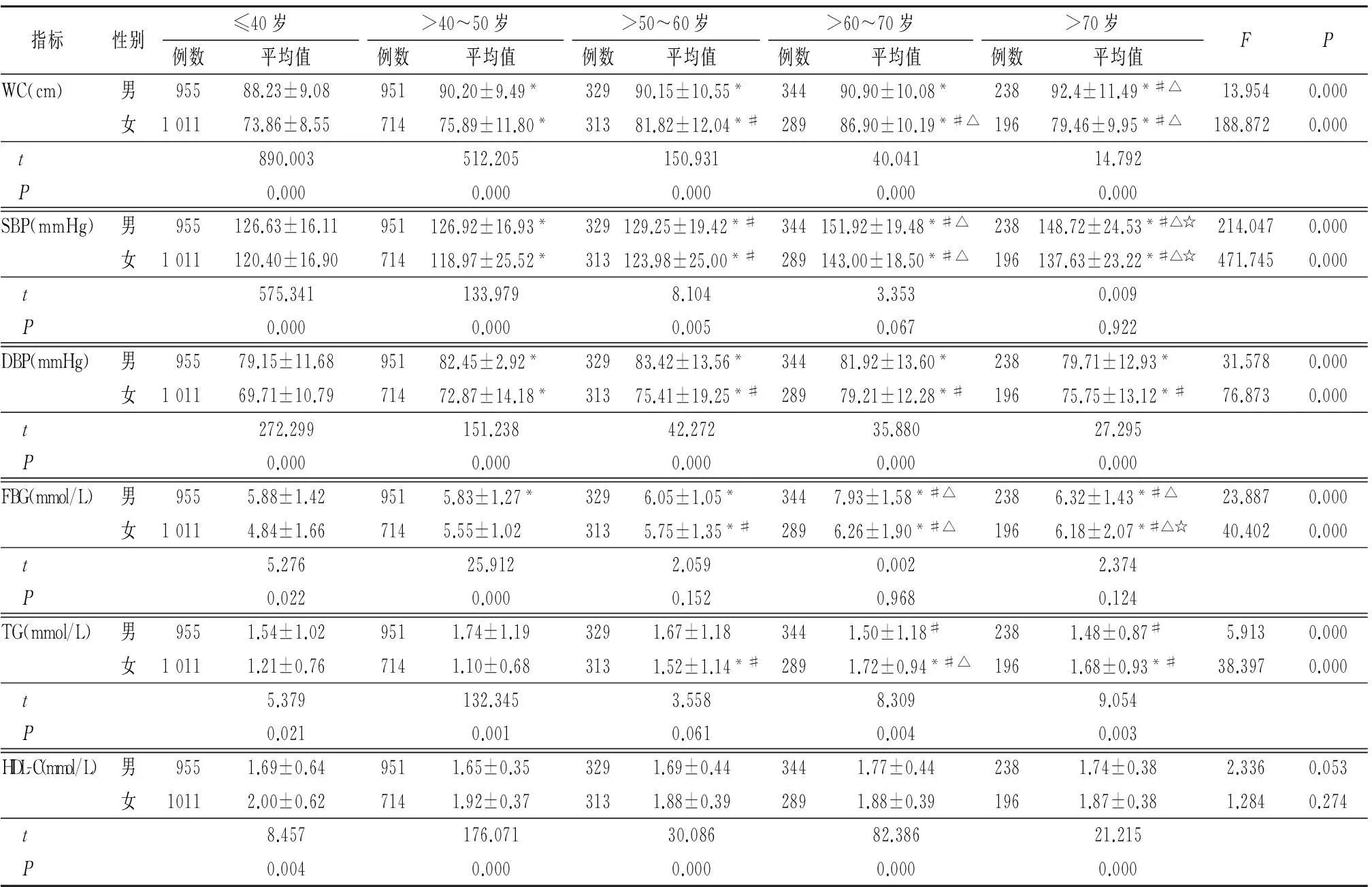
指标性别≤40岁例数平均值>40~50岁例数平均值>50~60岁例数平均值>60~70岁例数平均值>70岁例数平均值FPWC(cm)男95588.23±9.0895190.20±9.49*32990.15±10.55*34490.90±10.08*23892.4±11.49*#△13.9540.000女101173.86±8.5571475.89±11.80*31381.82±12.04*#28986.90±10.19*#△19679.46±9.95*#△188.8720.000 t890.003512.205150.93140.04114.792 P0.0000.0000.0000.0000.000SBP(mmHg)男955126.63±16.11951126.92±16.93*329129.25±19.42*#344151.92±19.48*#△238148.72±24.53*#△☆214.0470.000女1011120.40±16.90714118.97±25.52*313123.98±25.00*#289143.00±18.50*#△196137.63±23.22*#△☆471.7450.000 t575.341133.9798.1043.3530.009 P0.0000.0000.0050.0670.922DBP(mmHg)男95579.15±11.6895182.45±2.92*32983.42±13.56*34481.92±13.60*23879.71±12.93*31.5780.000女101169.71±10.7971472.87±14.18*31375.41±19.25*#28979.21±12.28*#19675.75±13.12*#76.8730.000 t272.299151.23842.27235.88027.295 P0.0000.0000.0000.0000.000FBG(mmol/L)男9555.88±1.429515.83±1.27*3296.05±1.05*3447.93±1.58*#△2386.32±1.43*#△23.8870.000女10114.84±1.667145.55±1.023135.75±1.35*#2896.26±1.90*#△1966.18±2.07*#△☆40.4020.000 t5.27625.9122.0590.0022.374 P0.0220.0000.1520.9680.124TG(mmol/L)男9551.54±1.029511.74±1.193291.67±1.183441.50±1.18#2381.48±0.87#5.9130.000女10111.21±0.767141.10±0.683131.52±1.14*#2891.72±0.94*#△1961.68±0.93*#38.3970.000 t5.379132.3453.5588.3099.054 P0.0210.0010.0610.0040.003HDL-C(mmol/L)男9551.69±0.649511.65±0.353291.69±0.443441.77±0.442381.74±0.382.3360.053女10112.00±0.627141.92±0.373131.88±0.392891.88±0.391961.87±0.381.2840.274 t8.457176.07130.08682.38621.215 P0.0040.0000.0000.0000.000
*P<0.05与≤40岁比较#P<0.05与>40~50岁比较△P<0.05与>50~60岁比较☆P<0.05与>60~70岁比较(q检验)
3讨论
2014年衡水市常住居民18岁及以上人群为30.12万,占总人口的76.2%;本次抽样6 392例,占18岁以上人群的2.12%。
3.1生活方式男性吸烟、饮酒率均有较高的比率,而且随着年龄的增加比率升高,男性在>70岁组吸烟率最高(54.0%),>60~70岁组饮酒率最高(73.0%)。男性的吸烟、饮酒率均高于全国平均水平(全国男性吸烟率为13.7%~22.4%,饮酒率为14.2%~22.4%)[7-8]。女性吸烟率均较低(2.0%),低于全国平均水平(3.37%);饮酒率较高,>70组女性饮酒率达(76.5%),高于全国平均水平(8.1%)[7-8]。各年龄段女性吸烟率和饮酒率均低于男性。提示女性的生活方式相对男性更健康。
3.2肥胖指标男女肥胖指标均随着年龄的增长而增高,>70岁组最高。其中无论男女,以WHR≥0.80为标准的超重肥胖比率最高,>70岁组男性和女性分别达85.9%和92.0%。而WHtR≥0.50为标准,则>50岁男性和女性均高于全国平均水平(肥胖发生率男性32.0%,女性27.0%)[9]。
3.3血压升高指标男女各组各年龄段比较的平均SBP和DBP均随着年龄的增长而增高,男性DBP>50~60岁组达峰值,男女SBP和女性的DBP均是>60~70岁组达峰值,而后随着年龄增长略有下降。全国调查结果表明,我国北方地区高血压患病率是西南地区的2倍多(27.0%vs12.0%),衡水市血压升高人群的比率是男性40.8%和女性33.6%,较全国平均水平高,河北省城市居民高血压患病率高于全国城市水平[10]。高血压的地区差异可能与社会经济、人口学以及饮食习惯等因素共同构成其独特的地理学特征,衡水市是河北省东南部城市,与北京、天津毗邻,近30年来,社会经济快速发展,随着城镇化进程的加快,高能量饮食和身体活动减少引起的超重、肥胖可能加剧了该人群血压水平的升高,尤其是城市城镇地区中高龄女性的劳动强度降低,因此改变生活方式、防治高血压及相关并发症发生,将是未来心血管疾病防治的重点。
虽然高血压是心血管及肾病的重要危险因素,但是可以通过控制体质量、改变不健康的生活方式如减少食盐摄入和增加钾盐摄入、改变饮食习惯、增加身体活动等措施进行有效控制。本研究结果显示,女性高血压发病年龄在50岁以上迅速增加,部分因素与女性绝经有关,男性血压水平随着年龄的增加而增高,在>60~70岁达高峰,以后有缓慢下降趋势,特别是DBP,可能与神经内分泌调节和血管粥样硬化机制有关。同时男性吸烟、饮酒率高于女性也影响了血压的发病率。超重和肥胖已成为我国高血压患病率增长的又一重要危险因素。这个方面男女性患病率均高于全国平均水平[10-11]。
3.4血糖升高指标男性随着年龄增长FBG升高发生率持续增加,女性血糖紊乱发生率为>50~60岁组最高。男女血糖均随着年龄的增长而增高,>60~70岁组达峰值,>70岁组血糖水平轻度下降。≤40岁组女性血糖紊乱的比率最小[12]。男性血糖指数高于女性,这与全国血糖状况调查的结论一致[13]。
3.5血脂指标本研究结果显示,TG水平男性>40~50岁组最高,女性>60~70岁组最高,男性TG较女性高;HDL-C水平各年龄间差异无统计学意义(P>0.05),女性HDL-C均较同年龄组男性为高,与以往报道相似[14]。
3.6MS发生率本研究结果显示,MS发生率男女均随着年龄增长逐渐升高,>70组最高,男性>60~70岁组组较>50~60岁组递增幅度最大,女性>50~60岁组较>40~50岁组增幅最大,同年龄段女性MS发生率高于男性。明显高于全国平均水平(我国男女MS的总体患病率分别为21.4%和16.2%)[12-14]。
综上所述,河北省衡水市MS及亚组指标的患病率高于全国平均水平,MS和血脂代谢异常的患病率女性高于男性,但是血压升高率和血糖升高的患病率男性高于女性,>50岁男女性的患病率均明显升高,应及时制定相应的公共卫生策略,以减少衡水市MS发病率。
[参考文献]
[1]虞欣,王超,郭晓青,等.老年代谢综合征合并良性前列腺增生112例临床分析[J].河北医科大学学报,2012,33(7):753-755.
[2]Hajian-Tilaki K,Heidari B,Firouzjahi A,et al. Prevalence of metabolic syndrome and the association with socio-demographic characteristics and physical activity in urban population of Iranian adults:a population-based study[J]. Diabetes Metab Syndr,2014,8(3):170-176.
[3]Vishram JK,Borglykke A,Andreasen AH,et al. Impact of age and gender on the prevalence and prognostic importance of the metabolic syndrome and its components in Europeans. The MORGAM Prospective Cohort Project[J]. PLoS One,2014,9(9):e107294.
[4]Schmitt AC,Cardoso MR,Lopes H,et al. Prevalence of metabolic syndrome and associated factors in women aged 35 to 65 years who were enrolled in a family health program in Brazil[J]. Menopause,2013,20(4):470-476.
[5]Kumbasar B,Yenigun M,Ataoglu HE,et al. The prevalence of metabolic syndrome in different ethnic groups in Turkey[J]. J Int Med Res,2013,41(1):188-199.
[6]Li C,Hsieh MC,Chang SJ. Metabolic syndrome,diabetes,and hyperuricemia[J]. Curr Opin Rheumatol,2013,25(2):210-216.
[7]陈晓云,张炳灿,杨庚明,等.云南大理市城镇居民代谢综合征的流行特征[J].临床荟萃,2014,29(1):70-73.
[8]黄涛,曾恋,冉旋,等.重庆酉阳成年居民高血压前期流行病学特点及危险因素[J].检验医学与临床,2015,12(19):2924-2926.
[9]葛昀,李瑞杰,徐应军,等.北京市朝阳区城郊居民代谢综合征患病率对比分析[J].临床荟萃,2013,28(2):203-205.
[10]Kang HT,Kim HY,Kim JK,et al. Employment is associated with a lower prevalence of metabolic syndrome in postmenopausal women based on the 2007-2009 Korean National Health Examination and Nutrition Survey[J]. Menopause,2014,21(3):221-226.
[11]Park E,Kim J. Gender- and age-specific prevalence of metabolic syndrome among korean adults:analysis of the fifth Korean National Health and Nutrition Examination Survey[J]. J Cardiovasc Nurs,2015,30(3):256-266.
[12]Antonini-Canterin F,Mateescu AD,Vriz O,et al. Impact of metabolic syndrome traits on cardiovascular function:should the Adult Treatment Panel Ⅲ definition be further stratified?[J]. J Cardiovasc Med (Hagerstown),2014,15(10):752-758.
[13]Luo W,Guo Z,Wu M,et al. Index of central obesity as a parameter to replace waist circumference for the definition of metabolic syndrome in predicting cardiovascular disease[J]. J Cardiovasc Med (Hagerstown),2014,15(10):738-744.
[14]齐凡星,刘俊艳.代谢综合征患者巨细胞病毒感染与脑动脉粥样硬化性病变的相关性分析[J].河北医科大学学报,2011,32(9):993-996.
(本文编辑:赵丽洁)
[中图分类号]R589
[文献标志码]B
[文章编号]1007-3205(2016)03-0346-05
[作者简介]陈茗莉(1974-),女,河北枣强人,河北省衡水市人民医院主治医师,医学学士,从事心血管内科疾病诊治研究。*通讯作者。E-mail:yuanlansuo@163.com
[基金项目]衡水市科学技术研究与发展指导计划(14130A)
[收稿日期]2015-02-02;[修回日期]2015-02-13

