慢性支气管炎、慢性肺源性心脏病急性加重住院患者死亡危险因素的分析
朱天怡 李曾 谢华
·论著·
慢性支气管炎、慢性肺源性心脏病急性加重住院患者死亡危险因素的分析
朱天怡1李曾2谢华1
目的探讨慢性支气管炎、慢性肺源性心脏病急性加重住院患者死亡的危险因素。方法回顾性分析2008-2015年入住我科的1 460例慢性支气管炎、慢性肺源性心脏病急性加重住院患者的临床资料,应用SPSS 17 软件对年龄、性别、肺气肿、肺大泡、肺炎、支气管扩张、哮喘、肺栓塞、恶性肿瘤、冠心病、高血压病、糖尿病、低蛋白血症、贫血、肝功能异常、肾功能异常等因素进行Logistic分析,并对该病种收治患者、死亡患者的时节进行分析。结果1 460例患者中,正常出院患者1 393例,死亡患者67例。高龄、肺炎、恶性肿瘤、低蛋白血症、贫血、肝功能异常、肾功能异常是死亡的危险因素(OR>1,P<0.05);合并支气管扩张、支气管哮喘,并未增加病死率;季节变换时期及冬季该病种住院患者病死率明显高于其他时节。结论高龄、肺炎、恶性肿瘤及患者的营养状态、各脏器功能状态是慢性支气管炎、慢性肺源性心脏病急性加重住院患者死亡的危险因素,在临床工作中对这一类患者加强教育、积极控制合并症、加强营养等具有重要的意义,针对该病种患者,加强换季预防可能是减少其死亡的方法之一。
支气管炎,慢性; 心脏病,慢性肺源性; 急性加重; 病死率; 危险因素
慢性支气管炎(chronic bronchitis)是气管、支气管黏膜及其周围组织的慢性非特异性炎症,诊断标准为临床上以咳嗽、咳痰为主要症状,或有喘息,每年持续3个月或更长时间,连续2年或2年以上发生,并排除具有咳嗽、咳痰、喘息症状的其他疾病[1]。该疾病的发生、发展,常导致一系列的问题,如肺功能进行性恶化、生活质量持续下降,甚至造成临床死亡[2-4]。
目前已知的导致慢性支气管炎发生的因素很多,吸烟、大气污染、职业暴露等均被列为该疾病的危险因素,这些危险因素具有累积及持续效应,因此该疾病以中老年发病多见,并且可持续进展为慢性阻塞性肺疾病,而一些地区由于人群习性差异(如童年时期开始大量吸烟等)和环境差异(如严重的大气污染),也可导致该疾病的年轻化,这一类患者由于危险因素较重且发病较早,其预后也更差[5-8]。患病后,一部分患者的病情在多种因素的影响下进行性加重,肺功能出现不可逆的恶化,甚至出现呼吸功能的衰竭,这一类患者不但需要反复住院治疗,甚至可能死亡[7, 9-11]。进行性加重的症状和反复的住院治疗给患者和家属带来了巨大的痛苦及负担,而一部分患者在积极的救治后仍然死亡。很多慢性支气管炎患者在疾病进行性的发展中并没有足够的重视自身的疾病状态,因此,很大一部分患者在初诊时期已经出现了不可逆的气道改变及肺源性心脏病,而此类患者在就诊时往往已经无法配合完成肺功能检查,肺功能的恶化程度也不知,因此,本研究并没有将慢性阻塞性肺疾病作为检索的条目。在此类患者中,急性加重往往是住院的主要原因,其中哪一些是死亡的高危人群,这是我们在临床工作中十分关注的问题。在本研究中,我们收集了沈阳军区总医院呼吸内科过去8年收治的慢性支气管炎、慢性肺源性心脏病急性加重住院患者信息,随后进行汇总和统计、分析提出该病种住院患者死亡相关的危险因素,力求通过改善、预防危险因素,减少患者病情的反复加重甚至死亡。
资料与方法
一、资料
本研究收集了2008年01月01日至2015年12月31日在我院呼吸内科住院的所有慢性支气管炎、慢性肺源性心脏病急性加重患者的临床资料(包括年龄、性别、诊断、住院费用、住院时间、住院天数、病房收置类型、治疗结果、死亡原因等),共纳入1 460例患者。
二、数据统计及统计学方法
本研究采取了回顾性分析方法,统计了8年内因慢性支气管炎、慢性肺源性心脏病急性加重住院患者的年龄、性别、共存疾病(肺气肿、肺大泡、肺炎、支气管扩张、哮喘、肺栓塞、恶性肿瘤、冠心病、高血压病、糖尿病、低蛋白血症、贫血、肝功能异常、肾功能异常)等临床资料,并进行分类(非死亡、死亡)统计、比较。其中由于患者年龄中的极值存在,因此本研究采用中位数反应患者的平均年龄情况。在针对死亡组的可能因素进行统计学分析时,采用SPSS 17 软件,使用Logistic回归分析方法,提取OR值、95%可信区间,取P<0.05有统计学意义,其中将年龄分为60岁、60岁~、70岁~、80岁~组。
结 果
一、慢性支气管炎住院患者死亡的数量统计
2008-2015年共收治1 460例符合慢性支气管炎、慢性肺源性心脏病急性加重的住院患者,其中正常出院患者1 393人(95.4 %)、死亡患者67人(4.6%)。按不同月份统计,这期间该病种1-12月住院患者数分别为:117、108、124、131、123、109、91、96、99、99、93、119人,死亡患者数分别为5、7、8、4、6、4、3、3、4、3、3、8人(由于我科数据库建立于2008年1月底,因此2008年1月录入数据不全,为避免造成的影响,在按月份统计患者数量时剔除2008年全年度患者,仅录入2009年01月01日至2015年12月31日住院患者)。
二、慢性支气管炎住院患者一般情况及合并症情况
慢性支气管炎、肺源性心脏病急性加重患者中,除年龄及性别外,常见的合并症如肺气肿、肺大泡、支气管扩张、支气管哮喘、肺炎、肺栓塞、恶性肿瘤、低蛋白血症、肝功能异常、肾功能异常等对疾病的预后可能存在一定的影响,因此,在本研究中,将以上因素作为研究的主要因素,见表1。
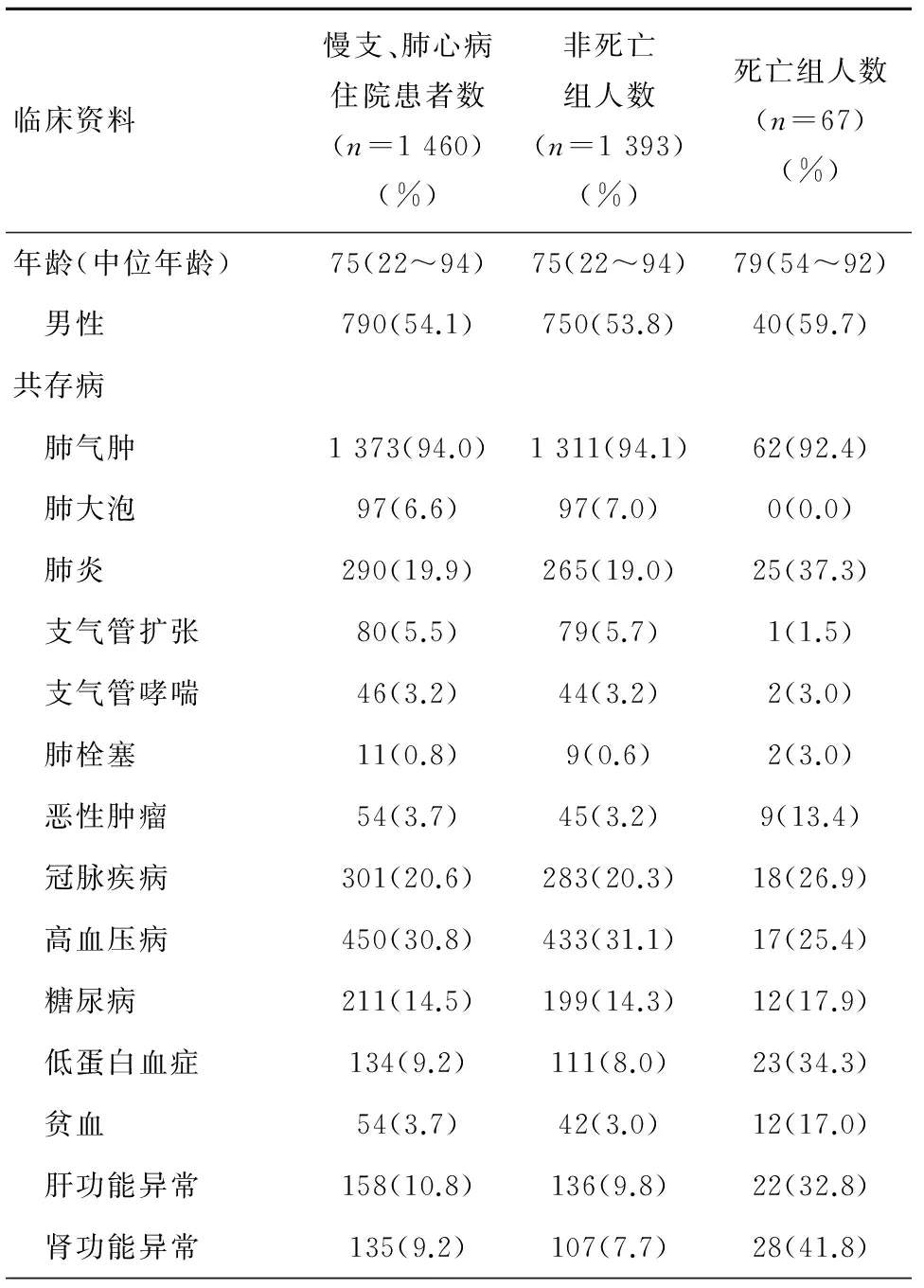
表1 慢性支气管炎、慢性肺源性心脏病急性加重住院患者一般情况及诊断统计表
三、慢性支气管炎住院患者死亡的危险因素分析
慢性支气管炎、肺源性心脏病急性加重患者中,高龄、肺炎、恶性肿瘤、低蛋白血症、肝功能异常、肾功能异常是死亡的危险因素,具有统计学意义(OR>1,P<0.05);肺气肿、肺大泡、支气管扩张、支气管哮喘、肺栓塞、冠脉疾病、高血压病及糖尿病未见统计学意义,见表2。
四、慢性支气管炎住院患者时节分析
在录入患者中,该病种不同月份的住院患者人数相仿,未见明显波动,而死亡人数2、3、12月份明显高于其他月份,4、6-8、10、11月份明显的低于其他几个月份,计算病死率后曲线亦反应该种趋势,见图1。

图1 慢性支气管炎、慢性肺源性心脏病急性加重住院患者月份病死率比较

表2 慢性支气管炎、慢性肺源性心脏病急性加重住院患者死亡危险因素分析
讨 论
对2008年至2015年8年间入住我科的慢性支气管炎、慢性肺源性心脏病急性加重住院患者的资料分析显示,高龄、肺炎、恶性肿瘤、低蛋白血症、贫血、肝功能异常、肾功能异常是患者死亡的危险因素。其中,高龄患者的病死率较高不难理解,而肺炎是慢性支气管炎、慢性肺源性心脏病急性加重住院患者死亡的危险因素,提示肺部的感染对于长期气道疾病患者的影响较大,而较重的慢性支气管炎患者发展至气道不可逆重塑后需要长期吸入药物进行局部治疗,这其中往往包含糖皮质激素成分,可能破坏肺部的局部免疫进而增加了其肺内感染的几率,而反复的感染、用药,可能导致感染病原体的复杂、耐药,从而更深一步影响了抗感染治疗的疗效,因此肺部感染和慢性气道疾病形成了互相加重的恶性循环。恶性肿瘤是明显的危险因素,近年研究不断发现看似关联不大的两种疾病存在关联,机体免疫功能的减退是恶性肿瘤发生、发展的因素之一[12-13],而慢性支气管炎这一慢性气道疾病的长期疾病状态影响了机体的免疫功能,这也可能是恶性肿瘤成为该病种死亡危险因素的原因之一,而慢性的气道重塑、肺部局部免疫环境的改变,也可能是导致肺内肿瘤患病概率增加的因素之一[14]。而其他几项危险因素,包括低蛋白血症、贫血、肝功能异常及肾功能异常,可理解为机体的营养状态和各个脏器的功能状态,营养状态和各脏器功能的低下,增加了病情加重的风险,而在病情加重后,该因素也成为机体康复的阻碍。
本研究表明,气道的合并症包括肺大泡、支气管扩张、支气管哮喘并没有成为目标病种患者死亡的危险因素,这其中涉及的相关因素可能相对复杂。首先可能是由于样本量不足导致结论不够充分,其次这几种疾病与慢性支气管炎的发病机理存在差异,支气管哮喘被认为是Th2细胞相关的慢性变态反应性气道炎性疾病[15- 16],而慢性支气管炎则被认为太多与Th1细胞相关[17],因此,合并该种疾病的患者较少,也是导致分析数量不足的因素。而支气管扩张和支气管哮喘患者的早期症状较慢性支气管炎患者明显,这一类患者的诊断较早、治疗较早,且患者对疾病的认知、日常生活的自我管理、治疗的依从性均优于慢性支气管炎患者,这也可能是这两种气道疾病的合并存在并未增加慢性支气管炎、慢性肺源性心脏病急性加重住院的死亡风险[18]。
分析不同时节慢性支气管炎、慢性肺源性心脏病急性加重患者住院人数、死亡人数、病死率的关系表明,每个月份该病种的住院人数没有明显区别,而死亡人数上,2、3、12月份明显高于其他月份,4、6~8、10、11月份明显的低于其他几个月份,计算病死率后曲线亦反应该种趋势。这提示季节的变换、气候环境因素(如寒冷)对该疾病加重的影响也不容小觑。
慢性支气管炎作为一种呼吸系统常见的慢性疾病,其病情迁延、反复发作对广大患者的生活质量造成了严重影响,其中部分患者病情进行性加重出现慢性阻塞性肺疾病、慢性肺源性心脏病,进而甚至出现呼吸、循环功能的衰竭,急性加重导致其住院甚至需进行呼吸机辅助通气治疗,严重增加了患者及其家庭的痛苦及负担。本研究搜集了我院呼吸内科2008年至2015年8年间慢性支气管炎、慢性肺源性心脏病急性加重住院患者的相关资料进行统计、分析,得出高龄、肺炎、恶性肿瘤、低蛋白血症、贫血、肝功能异常、肾功能异常是该类住院患者死亡的危险因素,提示在临床工作中加强该类患者教育、积极控制合并症、改善患者营养状态及其他脏器储备功能具有重要的意义,而患者在不同月份病死率的差异提示针对该病种患者,加强换季预防、改善患者生活环境,可能也是减少其死亡的方法之一。
1 Kim V, Criner GJ. Chronic bronchitis and chronic obstructive pulmonary disease[J]. Am J Respir Crit Care Med, 2013, 187(3): 228-237.
2 Burgel PR, Nesme-Meyer P, Chanez P, et al. Cough and sputum production are associated with frequent exacerbations and hospitalizations in COPD subjects[J]. Chest, 2009, 135(4): 975-982.
3 Kim V, Han MK, Vance GB, et al. The chronic bronchitic phenotype of COPD: an analysis of the COPDGene Study[J]. Chest, 2011, 140(3): 626-633.
4 Kim V, Garfield JL, Grabianowski CL, et al. The effect of chronic sputum production on respiratory symptoms in severe COPD[J]. COPD, 2011, 8(2): 114-120.
5 Pelkonen M, Notkola IL, Nissinen A, et al. Thirty-year cumulative incidence of chronic bronchitis and COPD in relation to 30-year pulmonary function and 40-year mortality: a follow-up in middle-aged rural men[J]. Chest, 2006, 130(4): 1129-1137.
6 Liu L, Yu LY, Mu HJ, et al. Shape of concentration-response curves between long-term particulate matter exposure and morbidities of chronic bronchitis: a review of epidemiological evidence[J]. J Thorac Dis, 2014, 6(Suppl 7): S720-S727.
7 Guerra S, Sherrill DL, Venker C, et al. Chronic bronchitis before age 50 years predicts incident airflow limitation and mortality risk[J]. Thorax, 2009, 64(10): 894-900.
8 de Oca MM, Halbert RJ, Lopez MV, et al. The chronic bronchitis phenotype in subjects with and without COPD: the PLATINO study[J]. Eur Respir J, 2012, 40(1): 28-36.
9 White AC. Long-term mechanical ventilation: management strategies[J]. Respir Care, 2012, 57(6): 889-897; discussion 898-899.
10 Hess DR. The growing role of noninvasive ventilation in patients requiring prolonged mechanical ventilation[J]. Respir Care, 2012, 57(6): 900-918; discussion 918-920.
11 Kant KM, Djamin RS, Belderbos HN, et al. Acute respiratory insufficiency due to COPD: invasive mechanical ventilation or not?[J]. Ned Tijdschr Geneeskd, 2014, 158: A5276.
12 Shalapour S, Karin M. Immunity, inflammation, and cancer: an eternal fight between good and evil[J]. J Clin Invest, 2015, 125(9): 3347-3355.
13 Xu MM, Pu Y, Zhang Y, et al. The Role of adaptive immunity in the efficacy of targeted cancer therapies[J]. Trends Immunol, 2016, 37(2): 141-153.
14 Bozinovski S, Vlahos R, Anthony D, et al. COPD and squamous cell lung cancer: aberrant inflammation and immunity is the common link[J]. Br J Pharmacol, 2016, 173(4): 635-648.
15 Locksley RM. Asthma and allergic inflammation[J]. Cell, 2010, 140(6): 777-783.
16 Martinez FD, Vercelli D. Asthma[J]. Lancet, 2013, 382(9901): 1360-1372.
17 Kim V, Criner GJ. Chronic bronchitis and chronic obstructive pulmonary disease[J]. Am J Respir Crit Care Med, 2013, 187(3): 228-237.
18 Marcon A, Girardi P, Ferrari M, et al. Mild asthma and chronic bronchitis seem to influence functional exercise capacity: a multi-case control study[J]. Int Arch Allergy Immunol, 2013, 161(2): 181-188.
(本文编辑:张大春)
朱天怡,李曾,谢华. 慢性支气管炎、慢性肺源性心脏病急性加重住院患者死亡危险因素的分析[J/CD]. 中华肺部疾病杂志: 电子版, 2016, 9(5): 516-519.
XieHua,Email: 13309885483@163.com
Objective To explore the risk factors of death for acute exacerbation of chronic bronchitis and pulmonary heart disease. Methods This retrospective study included 1 460 patients with acute exacerbation of chronic bronchitis and pulmonary heart disease from 2008 to 2015. Logistic regression and OR values were used to identify the characteristics (Age, gender, emphysema, pulmonary bullae, pneumonia, bronchiectasis, asthma, pulmonary embolism, malignant tumor, coronary heart disease, hypertension, diabetes, hypoalbuminemia, anemia, abnormal liver function, abnormal renal function) and comorbidities as risk factors relating to patients′dependency by SPSS 17 software. Further more, it was analysised that the fatality rate for each month. Results In all the 1 460 patients, 67 patients were hospital death. The statistical analysis presented that aged, patients with pneumonia, tumor, hypoproteinemia, anemia, hypohepatia and renal insufficiency were the risk factors of death (OR>1,P<0.05); but bronchiectasis and asthma were not the risk factors as expect. And for different seasons, the fatality rate was much higher at seasonal alteration period. Conclusions Advanced age and some comorbidities (such as pneumonia, tumor, hypoproteinemia, anemia, hypohepatia and renal insufficiency) are the risk factors of death for acute exacerbation of chronic bronchitis and pulmonary heart disease. This suggests that it is of great significance to strengthen the education, controlling the complications, and strengthen the nutrition of the patients in the clinical work. And the different of fatality rate during different months tips for patients with the disease, strengthen the prevention work when seasons shifting may be an effective method.
Chronic bronchitis; Pulmonary heart disease; Acute exacerbation; Fatality rate; Risk factors
10.3877/cma.j.issn.1674-6902.2016.05.010
辽宁省博士科研启动基金(201601401)
110016 沈阳,沈阳军区总医院呼吸内科1210029 南京,南京医科大学附属第一医院2
谢华,Email: 13309885483@163.com
R562.2+1
A
2016-07-16)
Analysis of risk factors of death for acute exacerbation of chronic bronchitis and pulmonary heart diseaseZhuTianyi1,LiZeng2,XieHua1.1DepartmentofRespiratory,TheGeneralHospitalofShenyangMilitary,Shenyang110016,China;2TheFirstAffiliatedHospitalofNanjingMedicalUniversity,Nanjing210029,China

